Самыми страшными инфекциями, поражающими нервную систему, являются миелиты, полиомиелиты, полиомиелитоподобные и демиелинизирующие болезни, а также нейроревматизмы (ревмоваскулит и малая хорея). Также к числу опасных нейроинфекций у взрослых и детей, заразившихся при рождении, относятся нейросифилис и нейроСПИД. Последствия перенесенной нейроинфекции, как правило, сильны и стойки, особенно если речь идет о детях, инфицированных в раннем возрасте.
К инфекционным заболеваниям нервной системы (нейроинфекциям) относятся болезни нервной системы, возникающие вследствие проникновения в нее вирусов или бактерий. Соответственно, выделяют вирусные и бактериальные нейроинфекции мозга. Кроме того, различают первичные нейроинфекции и вторичные. При первичной нейрологической инфекции попавший в организм возбудитель сразу поражает нервную систему (полиомиелит); при вторичной — поражение нервной системы возникает как осложнение, на фоне какого-то воспалительного очага в организме (туберкулезный менингит).
Проникновение возбудителя в организм еще не означает, что обязательно разовьется болезнь. Чрезвычайно важно состояние макроорганизма, его реактивно-защитные свойства. Большую роль играет гематоэнцефалический барьер, т.е. барьер между кровью, с одной стороны, и спинномозговой жидкостью и нервной тканью — с другой. Барьерные функции выполняет окружающая сосуды соединительная ткань (астроцитарная макроглия, клетки которой тесно оплетают сосуды мозга и защищают его от инфекционнотоксического воздействия). Возбудитель может локализоваться в оболочках мозга или его веществе.
На этой странице вы узнаете о симптомах нейроинфейкций головного и спинного мозга, а также о том, как лечить эти заболевания.
Неврологическая инфекция центральной нервной системы миелит
Миелит — это инфекционное нервное заболевание, представляющее собой воспаление спинного мозга. Заболевание полиэтиологичное, но чаще инфекционно-аллергического характера. Очаг воспаления охватывает, как правило, весь поперечник спинного мозга, как бы перерезая его на определенном уровне, обычно нижнегрудном. Эта инфекция центральной нервной системы начинается остро с повышения температуры тела, общего недомогания, озноба. Также симптомами этой нейроинфекции являются парестезии, боли в спине, груди, животе, ногах. Чувствительность расстраивается по сегментарному и проводниковому типу; нарастает нижний парапарез или параплегия; нарушается функция тазовых органов (сначала задержка, а затем недержание мочи и кала); в области крестца и ягодиц возникают пролежни. От локализации процесса зависит тип паралича.
При поражении верхнешейных сегментов спинного мозга развивается спастический паралич верхних и нижних конечностей, если очаг в области шейного утолщения, то возникает вялый паралич рук и спастический паралич ног. При поражении грудного отдела наступает спастический паралич нижних конечностей и появляются тазовые нарушения; если поражено поясничное утолщение, то развивается вялый паралич нижних конечностей.
В ликворе небольшой лимфоцитарный плеоцитоз, белок до 1 г/л. У тяжелых больных развивается пиелоцистит, уросепсис. Вследствие присоединения вторичной инфекции возможен смертельный исход. Особенно тяжело протекают миелиты шейного отдела, когда поражаются дыхательные мышцы и в процесс вовлекается бульбарный отдел ствола мозга.
Лечение данной нейроинфекции включает антибиотики, кортикостероиды, дегидратационные средства, витамины, симптоматические препараты.
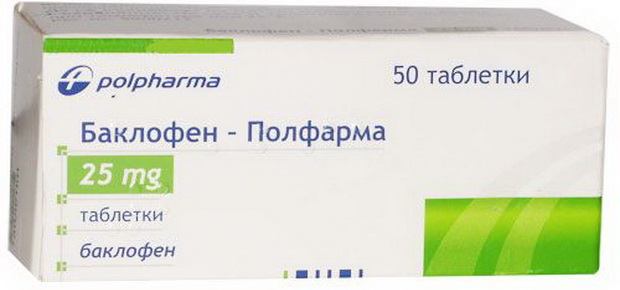
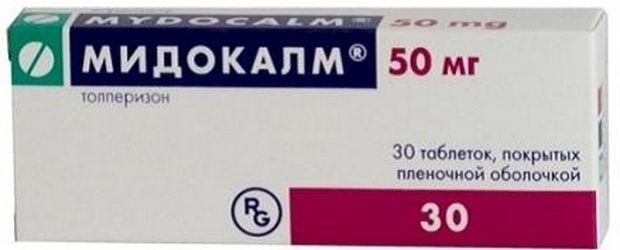
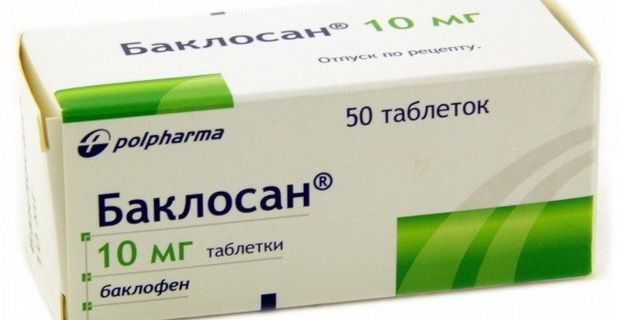
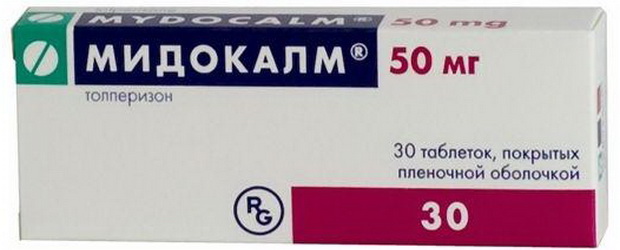
В восстановительном периоде показаны ЛФК, массаж, физиопроцедуры, биостимуляторы, при спастических параличах — баклофен, мидокалм, скутамил-ц:
Бальнеогрязелечение на специализированных курортах для спинальных больных. Восстановление функций продолжается до двух лет.
Уход при миелите чрезвычайно важен. Показаны строгий постельный режим, положение на щите, профилактика пролежней. Необходимо следить за чистотой постельного и нательного белья, поворачивать больного, облучать его кожу кварцем, протирать камфорным спиртом.
При появлении пролежней применяют раствор бриллиантового зеленого, мазь каланхоэ, мазь Вишневского, олазоль:

Некротизированную ткань иссекают. При задержке мочеиспускания проводят катетеризацию мочевого пузыря с последующим промыванием дезинфицирующими растворами.
Вирусная нейроинфекция полиомиелит у детей: симптомы и как лечить
Полиомиелит – это инфекционная болезнь детского возраста, сопровождающаяся поражением мотонейронов передних рогов спинного мозга и ядер черепных нервов. Возбудитель — вирус, заражение происходит воздушно-капельным или алиментарным путем. Преимущественно заболевают дети в возрасте до 5 лет, не привитые против полиомиелита.
Инкубационный период длится 5-14 дней. Выделяют три клинических типа течения полиомиелита: паралитический, апаралитический и абортивный. В течение паралитического типа различают четыре периода: острый лихорадочный (препаралитический), паралитический, восстановительный и резидуальный.
Болезнь начинается остро, с повышения температуры до 39 — 40 °С, головной боли, болей в спине и конечностях. Определяются воспалительные изменения в зеве, носоглотке, рвота, понос. Также симптомами этой нейроинфекции у детей являются нарушения сознания, сонливость, вялость, судороги, бред. На 2-3-й день появляются менингеальные симптомы, лицо становится гиперемированным, но вокруг рта остается бледный треугольник. Давление ликвора повышено, лимфоцитарный плеоцитоз — до 200 кл/мкл.
На исходе препаралитического периода, длящегося 3-5 дней, появляются параличи. Параличи развиваются в течение нескольких часов, они обычно асимметричны и сильнее выражены в конечностях. Реже поражаются мышцы спины, шеи, живота. Пораженные мышцы быстро подвергаются атрофии. Возможен бульбарный паралич.
Восстановительный период начинается через 1-2 недели и продолжается до трех лет.
В резидуальном периоде у больных определяются стойкие периферические параличи, контрактуры, деформации костей и суставов. Пораженные конечности отстают в росте, возможно искривление позвоночника.
Апаралитический (оболочечный) тип полиомиелита подобен серозному менингиту и не сопровождается развитием парезов и параличей.
Абортивный тип по течению напоминает грипп, катар верхних дыхательных путей или болезнь желудочно-кишечного тракта, но без симптомов очагового поражения нервной системы. Особое значение для диагностики этой нервной инфекции имеет исследование смывов из носоглотки, кала, мочи, крови и ликвора на вирус полиомиелита.
Больные подлежат немедленной госпитализации, показан строгий постельный режим, положение на щите.
Больным вводится сыворотка реконвалесцентов (30-60 мл внутримышечно) или противокоревая сыворотка в той же дозе; гамма-глобулин (0,5-1 мл/кг внутримышечно); цельная кровь родителей или родственников (по 50-100 мл внутримышечно). Эти средства вводят ежедневно или через день. Показана дегидратационная и дезинтоксикационная терапия, при необходимости — аналгетики, противосудорожные препараты. В резидуальном периоде принимают меры к предупреждению развития контрактур и нормализации нарушенных функций. В восстановительном периоде назначают биостимуляторы, рассасывающие средства, ЛФК, массаж, физиопроцедуры, электростимуляцию мышц, бальнеогрязелечение, ортопедические мероприятия, при необходимости — оперативное лечение.
Чтобы лечить эту нейроинфекцию как можно более эффективно, больным нужно обеспечить строгий постельный режим, положение на щите. Необходима тщательная обработка кожи, профилактика пролежней, при нарушении глотания — дренирование воздухопроводящих путей, зондовое кормление.
При возникновении полиомиелита составляется карта экстренного извещения; больной срочно госпитализируется не менее, чем на 40 дней; а помещение, где находился больной, его вещи, белье, одежда дезинфицируются. Мокрота, моча, кал обрабатываются раствором калия перманганата, хлорамина или карболовой кислоты. Детям, контактировавшим с больным, внутримышечно вводится гамма-глобулин из расчета 0,3-0,5 мл/кг или 30 мл противокоревой сыворотки или цельной крови родителей.
Профилактика данной инфекции нервной системы проводится живой, ослабленной вакциной в виде драже или капель внутрь.
В настоящее время все больные миелитом, особенно дети, обязательно обследуются на полиомиелит.
Вирусные полиомиелитоподобные инфекции нервной системы
Из-за эффективной профилактики заболеваемость полиомиелитом снизилась, но резко возросло количество заболеваний, сходных с ним, — полиомиелитоподобных. Эти вирусные инфекции нервной системы вызываются разными возбудителями, но чаще вирусами паротита, герпеса, энтеровирусами Коксаки и ECHO. Клиника этих заболеваний напоминает картину паралитического полиомиелита, но протекает более легко и не представляет опасности для жизни больного. Неврологические симптомы быстро регрессируют. У больных слабая температурная реакция и незначительные изменения ликвора. Иногда отмечаются миалгии, артралгии, кожные высыпания.
Лечение проводится по общим принципам лечения нейроинфекций.
Медленные инфекции – это хронические, медленно прогрессирующие болезни с преимущественным поражением некоторых отделов нервной системы, при этом дегенеративные изменения преобладают над воспалительными. К ним относят боковой амиотрофический склероз (БАС), подострый склерозирующий панэнцефалит, куру и другие, которые вызываются не идентифицированными вирусами замедленного действия, способствующими выработке в организме специфических антител.
Боковой амиотрофический склероз — это хроническая прогрессирующая болезнь, вследствие системного поражения центрального и периферического двигательных нейронов и дегенеративных изменений в боковых канатиках, передних рогах спинного мозга и двигательных ядрах черепных нервов. Этиология заболевания не выяснена, но полагают, что оно обусловлено генетической недостаточностью иммунной системы и нейротропными вирусами. Заболевают люди 40-45 лет.
Выявляются 4 основных синдрома:
- Сочетание центральных и периферических параличей и парезов;
- Изменения рефлексов;
- Фибриллярные и фасцикулярные подергивания;
- Бульбарный паралич.
Атрофируются мелкие мышцы кистей рук, затем атрофии подвергаются все мышцы конечностей и туловища и, наконец, мышцы лица, языка, мягкого нёба. Нарушаются речь, глотание, дыхание. Болезнь неуклонно прогрессирует.
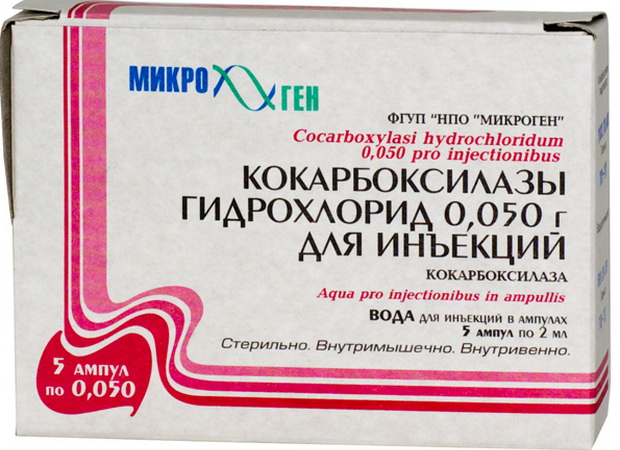
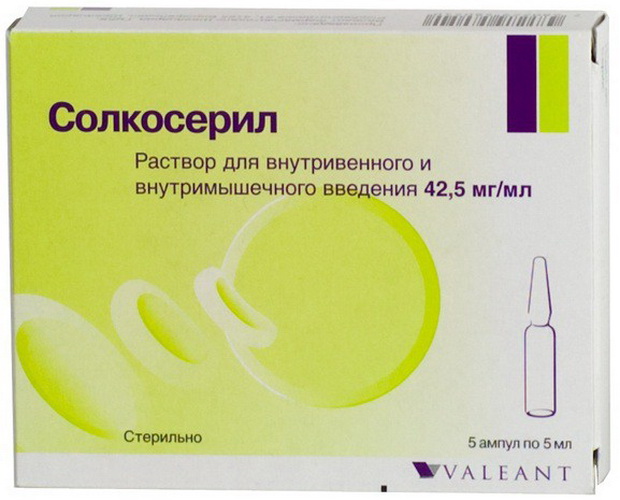
Лечение проводится практически непрерывно и заключается в стимуляции обменных процессов в нервной и мышечной тканях (бемитил 0,5 в сутки, экстракт алоэ, АТФ, витамины, кокарбоксилаза, солкосерил):
Улучшении кровотока (но-шпа, папаверин, пентоксифиллин):
Снижении мышечного тонуса (баклофен, скутамил-ц).
Улучшении нервно-мышечной передачи (прозерин, калимин):
Применяют также анаболические стероиды (ретаболил):
А при нарушении акта глотания парентерально вводят глюкозу, альбумин, протеин и другие средства. Проводят массаж пораженных мышц. У всех заболевших прогноз неблагоприятный.
Демиелинизирующие инфекции, поражающие нервную систему
Для этой группы заболеваний характерны патоморфологические изменения в нервной системе, обусловленные поражением миелиновых оболочек. Осевые цилиндры остаются, как правило, сохранными и гибнут лишь в случаях далеко зашедшего процесса.
Рассеянный склероз — это демиелинизирующее заболевание с множественным мелкоочаговым поражением нервной системы и ремиттирующим течением. Этис патогенез полностью не выяснен, но считают, что это болезнь инфекционно-аллергической природы на фоне генетической иммунной недостаточности. Рассеянный склероз чаще возникает у молодых (20-40 лет) людей. Встречается болезнь чаще в регионах с холодным климатом.
В основе заболевания лежит процесс демиелинизации, т.е. разрушения миелиновых оболочек нервных волокон. На месте очагов демиелинизации может развиваться глиозная ткань, образуя участки уплотнения серовато-розоватой окраски. Эти плотные очажки называют склеротическими бляшками (отсюда название «рассеянный склероз»). Поражается белое вещество преимущественно боковых и задних канатиков спинного мозга, мозжечок и его пути, зрительные нервы.
В начале болезни больные жалуются на общую слабость, быструю утомляемость, особенно в ногах, головокружение, парестезии, нарушение ходьбы («ноги не слушаются»), двоение в глазах, снижение остроты зрения. Характерен спастический нижний парапарез с очень высокими рефлексами и патологическими симптомами Бабинского, Россолимо и др. Мочеиспускание нарушается по центральному типу, т.е. задержки мочи. Исчезают брюшные рефлексы. В результате поражения мозжечка походка становится шаткой, атактичной; при координаторных пробах возникают промахивание и интенционный тремор; появляются толчкообразная скандированная речь и нистагм.
Снижается острота зрения, на глазном дне отмечается атрофия дисков зрительных нервов, чаще височных половин. Изменяется психика больных по типу эйфории и некритичности к своему состоянию.
Течение болезни, как правило, волнообразное. Через некоторый промежуток времени (недели, месяцы) симптомы могут полностью пройти, наступает ремиссия, а затем вновь ухудшение (экзацербация процесса). Рассеянный склероз редко становится причиной смерти больных, но сравнительно быстро приводит их к инвалидности. Больные умирают от интеркуррентных инфекций (пневмония, туберкулез).
Диагноз устанавливается при выявлении множественных поражений нервной системы, наличия не менее двух эпизодов ремиссий и рецидивов в анамнезе и по результатам исследования КТ и МРТ.
Лечение. Основными принципами лечения рассеянного склероза являются:
- Купирование обострения заболевания
- Предотвращение новых обострений
- Выбор мероприятий, позволяющих больному приспособиться к своему состоянию и максимально облегчить ему жизнь
Лечение направлено на подавление аутоиммунного процесса.
В период обострения назначают кортикостероиды (метилпреднизолон):
Иммуномодуляторы (бетаферон, копаксон):
Антиоксиданты (эмоксипин, мексидол, витамин Е):
Гепатопротекторы (эссенциале):
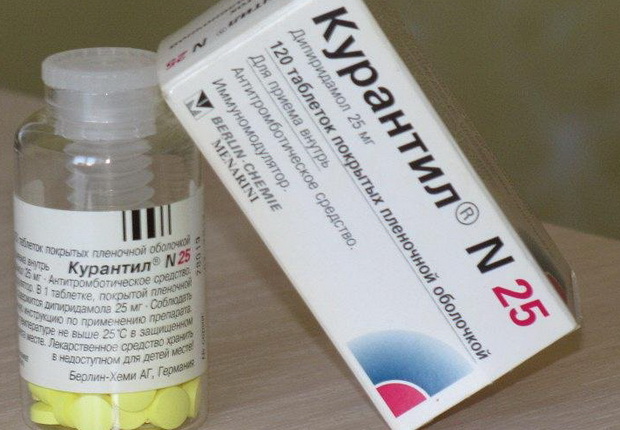
Антиагреганты (аминокапроновая кислота, дипиридамол):

Десенсибилизирующие средства (супрастин, диазолин, глюконат кальция):
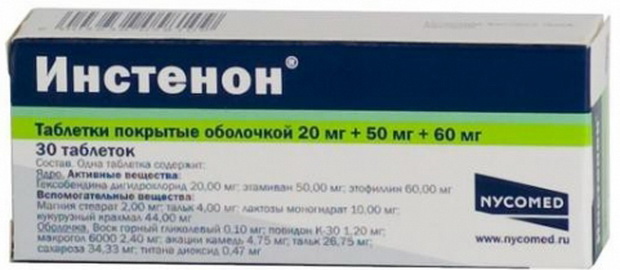
Ноотропы (ноотропил, инстенон):
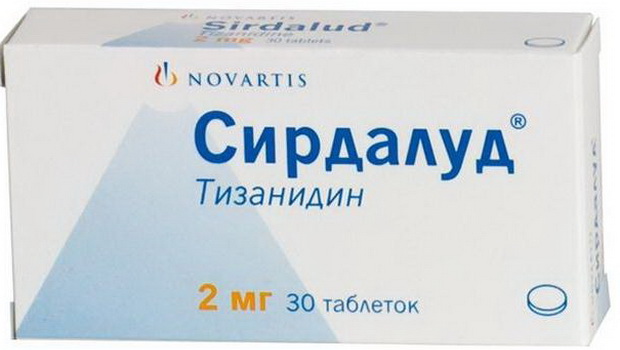
Миорелаксанты (баклофен, мидокалм, сирдалуд):
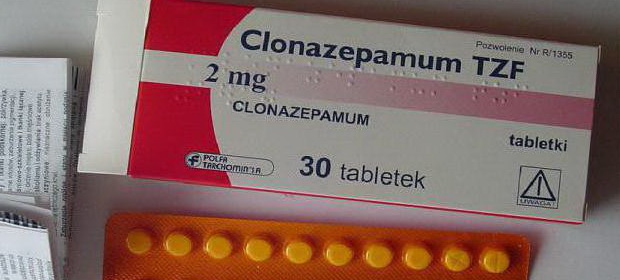
Бензодиазепины (клоназепам, диазепам):
Также плазмаферез, гемодез, контрикал, гордокс, курантил, трентал:
Применяют также диазепам 0,005 в сутки с последующим увеличением дозы до 0,06 в сутки, клоназепам в фазе ремиссии:
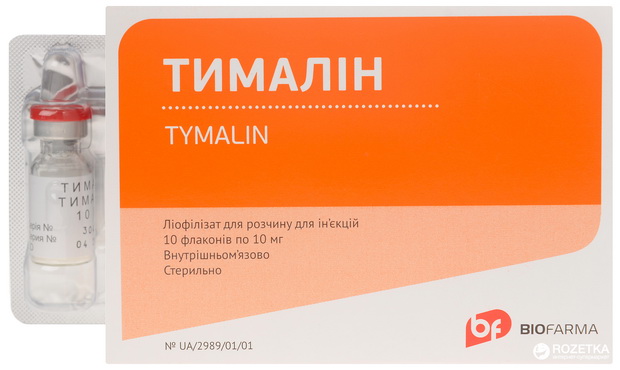
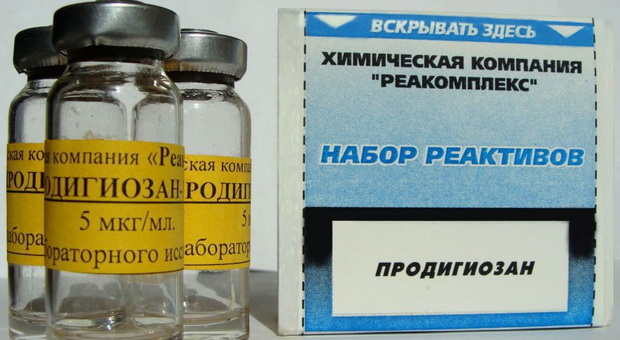
Проводят стимуляцию иммунитета (левамизол 0,15 в сутки в течение 2-3 дней каждую неделю, курс лечения 5-6 месяцев; тактивин, тималин, продигиозан):
Уменьшают агрегацию тромбоцитов (курантил, тагрен, ксантинол никотинат):
Улучшают метаболические процессы (пирацетам, ноотропил, аминалон):
Для воздействия на реактивность организма и быстрейшего восстановления функций вводят пирогенал, пропермил, назначают упражнения лечебной гимнастики и массаж. Из физиопроцедур используют диатермию позвоночника, УФО, электрофорезы. Санаторно-курортное лечение не показано. В диету должны входить продукты, содержащие липотропные вещества (творог, рыба, бобовые).
Эффективной профилактики рассеянного склероза нет. Однако для предупреждения обострений больному следует избегать переутомлений, переохлаждений, травм и инфекций (гриппа, ангин). Возможно неблагоприятное развитие болезни при беременности. В настоящее время все больные с рассеянным склерозом взяты на компьютерный диспансерный учет и находятся под постоянным наблюдением.
Острый рассеянный энцефаломиелит. Это инфекционно-аллергическое заболевание, при котором очаги демиелинизации возникают преимущественно в белом веществе мозга. Возбудитель — вирус. Болезнь начинается остро или подостро, проявляется головной болью, повышенной температурой тела, менингеальными симптомами и симптомами очагового поражения головного и спинного мозга. Наиболее часто наблюдаются гемипарез, мозжечковая атаксия, нистагм, поражение черепных нервов. Смертность — от 8 до 32%. Болезнь следует дифференцировать с рассеянным склерозом. Бурное начало, большая глубина патологического процесса, отсутствие эйфоричности свидетельствуют в пользу энцефаломиелита. Лечение проводится по принципам лечения вирусных нейроинфекций.
Инфекционная болезнь нервной системы нейроревматизм
Нейроревматизм – это инфекционно-аллергическая болезнь нервной системы, при которой поражаются соединительная ткань и сосуды паренхимы и оболочек головного мозга. Наиболее часто встречаются две формы нейроревматизма: мозговой ревмоваскулит и ревматический энцефалит, или малая хорея.
Мозговой ревмоваскулит характеризуется ревматическим поражением сосудов мозга, очаговыми изменениями нервной ткани, обусловленных тромбозами мелких и средних артерий, а также субарахноидальными кровоизлияниями, эмболиями сосудов мозга и микроинсультами. Эта нейроинфекция головного мозга начинается на фоне обострения ревматического процесса, проявляется слабостью, недомоганием, субфебрильной температурой тела. Внезапно развиваются гемипарез или гемиплегия, афазия или другие очаговые симптомы. Сознание обычно не нарушается.
Ревматический энцефалит развивается остро, чаще на фоне обострения ревматического процесса. Возникают головная боль, рвота, менингеальные знаки, температура тела повышается до 39 °С, появляются симптомы очагового поражения головного мозга (парезы, параличи, гиперкинезы, нарушения функции черепных нервов, афазии, судорожные припадки). Возможны бред, галлюцинации, психомоторное возбуждение. Особенно тяжело протекает геморрагический ревматический энцефалит, который развивается подобно инсульту.
Гиперкинетическим вариантом ревматического энцефалита является ревматическая, или малая, хорея, при которой дегенеративные изменения преобладают над воспалительными. Болезнь развивается постепенно, преимущественно у школьников 6-15 лет. Вначале появляются гиперкинезы мышц лица — больные гримасничают, зажмуриваются, причмокивают, пожимают плечами, вычурно двигают руками; затем нарушается координация, снижается мышечный тонус, ухудшаются память и внимание. Больные становятся рассеянными, безразличными, беспричинно смеются и плачут.
Хорея иногда развивается и у беременных. Ее тоже связывают с ревматизмом и считают показанием для искусственного прерывания беременности. Ревматическая хорея длится 1-5 месяцев и, как правило, заканчивается выздоровлением.
Лечение проводят кортикостероидами (преднизолон, метипред):
Антибиотиками (пеницилин, ампиокс, гентамицин):
Салицилатами (натрия салицилат, аспирин):
Производными пиразолона (амидопирин, анальгин):
Антигистаминными средствами (димедрол, пипольфен, тавегил):
Гемостатическими средствами (дицинон, желатиноль, аминокапроновая кислота):
Витаминами, ноотропными средствами (церебролизин, пирацетам, ноотропил):
По показаниям дают противосудорожные (финлепсин, глюферал):
Инфекция нервной системы нейросифилис
Под нейросифилисом понимают симптомокомплексы, возникающие при сифилитическом поражении нервной системы. Бледная трепонема проникает через гематоэндефалический барьер и вызывает воспалительные изменения и оболочках и сосудах головного и спинного мозга. Различают ранние формы нейросифилиса, появляющиеся в первые годы после заражения (менингит, эндартериит, гуммы, невриты и полиневриты), и поздние, которые возникают спустя 10-15 лет после заражения (спинная сухотка и прогрессивный паралич). Под влиянием пенициллинотерапии большинство форм нейросифилиса почти полностью исчезли. Исключение составляет острый сифилитический менингит, который наблюдается у 1-2% больных с вторичной стадией сифилиса (через 3-18 месяцев после заражения).
Для болезни характерно постепенное нарастание симптомов. Поражаются преимущественно оболочки оснований мозга. Температура тела повышается до 38-39 °С, развивается психомоторное возбуждение, определяются менингеальные симптомы, появляются ночные приступообразные головные боли, тошнота, головокружение, шум в ушах, светобоязнь, нарастают парезы черепных нервов (диплопия, птоз, косоглазие, сужение зрачков и вялая их реакция на свет), отмечаются судорожные припадки. Давление ликвора повышено, плеоцитоз до 2000 кл/мкл, содержание белка — до 1,2 г/л. В части случаев отмечается положительная реакция Вассермана.
При третичном сифилисе (через 5-10 лет после заражения) может развиться менинговаскулярный сифилис, для которого характерны различные формы хронического поражения оболочек, вещества и сосудов головного и спинного мозга.
Спинная сухотка в настоящее время встречается крайне редко, возникает через 15-20 лет после заражения. Для нее характерны стреляющие «кинжальные» боли, отсутствие рефлексов и глубокой чувствительности на ногах, связанная с этим атаксия, тазовые нарушения и зрачковые аномалии — синдром Аргайла-Робертсона (деформация зрачков, анизокория, отсутствие реакции их на свет, при сохранности на конвергенцию и аккомодацию), в тяжелых случаях параличи.
Прогрессивный паралич также встречается крайне редко. Появляется через 10-15 лет после заражения.
В течении болезни различают три стадии:
- Начальную — неврастеническую
- Вторую — с выраженной психопатологической симптоматикой
- Третью — стадию маразма с полным психическим и физическим распадом
Сифилис головного мозга может быть врожденным у детей и характеризуется задержкой их развития.
Для уточнения диагноза нейросифилиса большое значение имеют серологические реакции (особенно Вассермана) в крови и ликворе.
Лечение включает антибиотики (пенициллин, биомицин):
Противосифилитические препараты (йод, висмут):
Сульфозин проводится по специальным схемам в виде повторных курсов:
Вирусная инфекция нейроСПИД
В настоящее время установлено, что вирус ВИЧ-инфекции обладает исключительной изменчивостью и особыми нейротропными свойствами. Поэтому у больных СПИДом могут возникать различные неврологические и психические расстройства, проявляющиеся преимущественным нарушением познавательной и двигательной Функций. При этом поражаются оболочки, сосуды и паренхима головного мозга, возникает множество мелких инфарктов и происходит диффузная демиелинизация как в коре, так и в подкорковых структурах. Анатомически наблюдается картина тяжелого панэнцефалита, сочетающегося с атрофическими процессами, что проявляется симптомами, сходными с вирусным энцефалитом.
Клинически нейроСПИД протекает по типу менингита, менингоэнцефалита, геморрагического инсульта с быстро нарастающей деменцией, эпилептиформными припадками. Смерть может наступить уже через 2 года после начала болезни.
Помимо церебральных форм наблюдаются обусловленные ВИЧ-инфекцией диффузные миелопатии, полинейропатии с преимущественным поражением нижних конечностей. Специфичных изменений в ликворе не наблюдается.
Диагностика таких вирусных нейроинфекция основывается на результатах лабораторных реакций на СПИД.
Лечение проводится как при вирусной нейроинфекции с осторожным использованием симптоматических и нейротропных средств.
Назначают ретровир (азидотимидин), иммунофан, виферон, циклоферон:
Последствия перенесенной нейроинфекции спинного и головного мозга у детей
Инфекционные заболевания нервной системы у детей распространены значительно больше, чем у взрослых. Это объясняется особенностями реактивности нервной системы у детей, отсутствием у них иммунитета и связанной с этим повышенной чувствительностью к возбудителям, а также несовершенством гематоэнцефалического барьера.
Особенностями инфекций неврологического характера у детей являются: тяжелое течение; выраженная гипертермия; преобладание оболочечных и общемозговых симптомов над очаговыми; эпиприпадки в связи с повышенной судорожной готовностью детского мозга.
Вероятность стойких последствий нейроинфекций чрезвычайно высока. У детей, перенесших энцефалит, менингоэнцефалит, возможны задержка развития, снижение интеллекта, характерологические изменения. Также возможны такие последствия нейроинфекций у детей, как нарушения поведения. Поэтому своевременная диагностика и лечение инфекционных поражений спинного и головного мозга у детей чрезвычайно важны.

 Болезни
Болезни  Педиатрия
Педиатрия Первая помощь
Первая помощь Анатомия
Анатомия Питание
Питание Препараты
Препараты