Кроме синдрома вегетативной дистонии, кодирующегося в современной редакции МКБ под шифром F45.3, к числу патологий вегетативной нервной системы относят мигрень, синдром Меньера и различные гипоталамические синдромы. Также распространенными нарушениями вегетативной системы являются ангиотрофонерозные заболевания: такие, как болезнь Рейно, эритромералгия и всевозможные акропарестезии.
Заболевания вегетативной нервной системы (ВНС) полиэтиологичны и возникают при повреждении различных ее отделов, начиная от периферических вегетативных нервных волокон и кончая корой головного мозга. Поскольку вегетативная нервная система регулирует внутреннюю жизнедеятельность организма, то в любом патологическом процессе присутствует компонент вегетативно-сосудистых нарушений.
Для болезней вегетативной нервной системы характерно то, что большинство их обусловлено не выпадением функций, а раздражением и повышенной возбудимостью тех или иных вегетативных структур.
Подробно о симптомах, лечении и профилактике нарушений вегетативной нервной системы вы узнаете, прочтя этот материал.
Вегетативно-сосудистое нарушение мигрень: признаки и лечение
Мигрень (гемикрания) – это распространенное, наследственно обусловленное или приобретенное заболевание сосудов головного мозга. В основе мигрени лежит спазм мозговых сосудов в бассейне внутренней сонной артерии. Болеют чаще женщины. Приступы мигрени начинаются обычно в детском возрасте, усиливаются в пубертатном периоде, достигают максимума к 40 годам и заканчиваются к 50-60 годам.
Клинически мигрень характеризуется приступами боли в одной половине головы.
Приступы провоцируются самыми разнообразными факторами: запахами, алкоголем, курением, волнением, душной атмосферой; продолжаться могут часами и даже сутками. Перед приступом возможны предвестники в виде подавленного настроения, апатии, снижения трудоспособности. В начале приступа может быть аура в виде искр, мелькания в глазах, выпадения половины поля зрения, парестезий в руках.
Затем, при простой мигрени, появляется боль в области виска, глазного яблока, откуда распространяется на одноименную половину головы. Боль усиливается, лицо краснеет, на стороне поражения пульсирует напряженная, болезненная височная артерия. Сопутствующими симптомами этого нарушения вегетативной нервной системы являются боли в сердце, зевота, учащенное мочеиспускание. Перед окончанием приступа нередки тошнота, рвота. После рвоты боль уменьшается, возникает желание уснуть.
Помимо простой, существуют офтальмическая, вестибулярная, брюшная и другие формы мигрени, при которых могут наблюдаться нарушения зрения, боли в животе, преходящие парезы.
Для диагностики этого заболевания вегетативной системы используются РЭГ, ЭЭГ, офтальмологическое исследование, при необходимости — компьютерная томография.
Лечение подразделяется на купирование приступа и лечение в межприступный период.
При приступе мигрени применяют препараты — для устранения спазма сосудов (эрготамин 0,05% — 1 мл в/м, кафергот, аклиман):
Для устранения рвоты (диметпрамид, церукал):
Для снижения внутричерепного давления (фуросемид):
Для уменьшения головной боли (саридон, пенталгин, НСПВ):
Для уменьшения психоэмоционального напряжения (оксилидин):
Лечение этого вегетативного нарушения в межприступный период должно предупреждать спазм мозговых сосудов (сандомигран, имигран, перитол, беллоид):
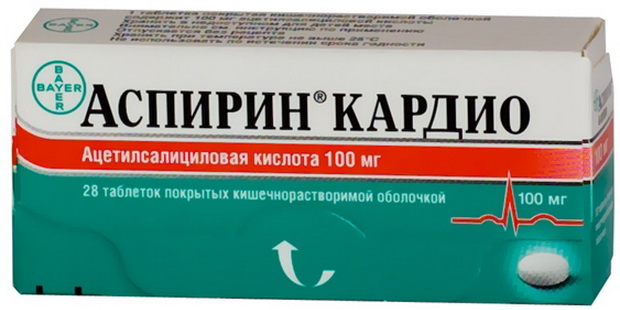
Уменьшать агрегацию тромбоцитов (аспирин):
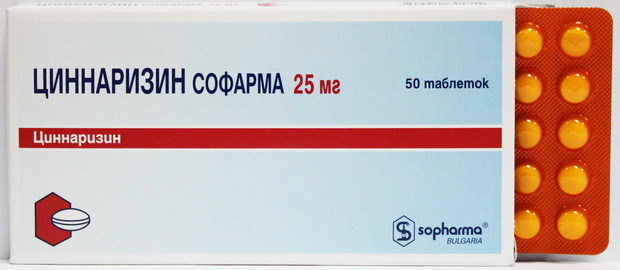
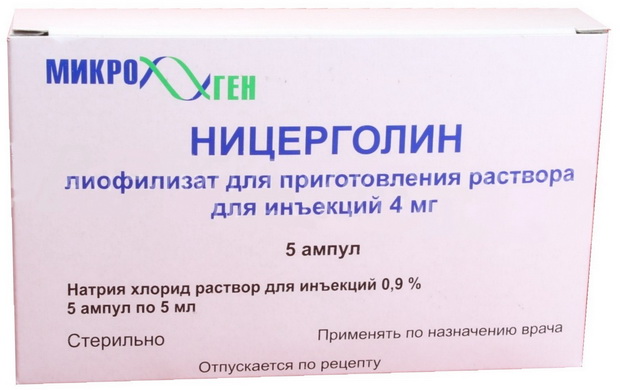
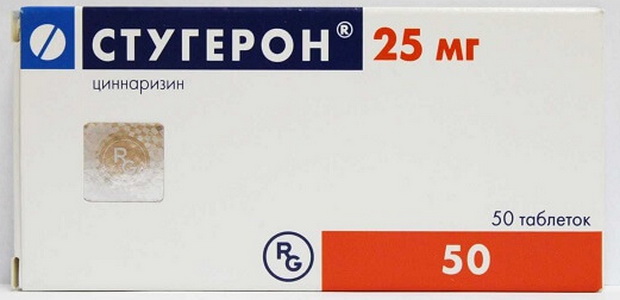
Улучшать мозговой кровоток (циннаризин, ницерголин):
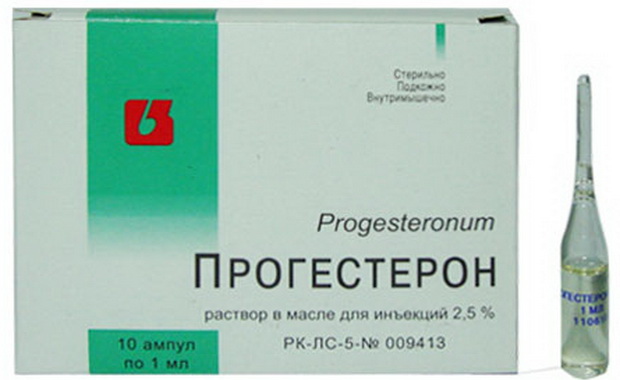
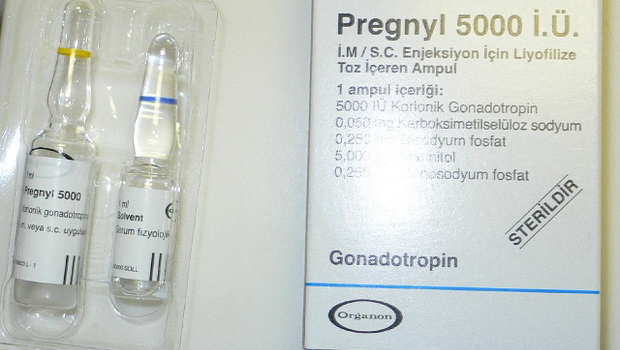
Нормализовать менструальный цикл (прогестерон, прегнил):
Больным рекомендуют УФО, массаж шеи, иглорефлексотерапию.
Синдром вегетативно-сосудистой дистонии (ВСД): симптомы и лечение
Синдром вегетативно-сосудистой дистонии (ВСД) — это совокупность симптомов, отражающих дисфункцию вегетативной регуляции. ВСД чаще проявляется не столько как самостоятельное заболевание, сколько как синдром, вызванный различными факторами: конституциональными, эндокринными перестройками организма, патологией внутренних органов, болезнями эндокринных желез, органическими поражениями головного мозга, аллергиями и неврозами.
Синдром ВСД конституциональной природы проявляется в раннем детском возрасте и характеризуется нестойкостью вегетативных параметров (быстрая смена окраски кожи, потливость, колебания пульса и АД, дискинезии ЖКТ, склонность к субфебрилитету, тошнота, быстрая утомляемость, метеотропность).
Синдром ВСД в пубертатном периоде проявляется колебаниями АД, обморочными состояниями, эмоциональной неустойчивостью, нарушением терморегуляции. В период климакса симптомами синдрома вегетативной дистонии являются эмоциональная дисфункция с приливами, чувством жара, обильной потливостью, вегето-сосудистыми пароксизмами.
Синдром ВСД при поражении внутренних органов наблюдается при желчно- и почечнокаменной болезни, хронической пневмонии, панкреатите, гипертонической болезни и др. При излечении основного заболевания вегетативные дисфункции уменьшаются или исчезают полностью.
Вегетативные нарушения при синдроме ВСД, связанного с органическим поражением головного мозга сопровождают любую форму церебральной патологии, но наиболее ярко они выражены при поражении глубинных структур: ствола, гипоталамуса, лимбического мозга (внутренний отдел височной доли).
Синдром ВСД при аллергии может проявляться симпатоадреналовыми пароксизмами.
Синдром ВСД при неврозах проявляется множественными функциональными расстройствами кардиоваскулярной, дыхательной, пищеварительной и других систем.
ВСД как самостоятельное заболевание развивается на фоне врожденной неполноценности вегетативной нервной системы и характеризуется функциональными, сердечно-сосудистымии, вегетативными нарушениями.
ВСД может протекать перманентно, когда симптомы этого заболевания вегетативной нервной системы проявляются постоянно и пароксизмалъно, а также когда симптомы возникают приступообразно в виде кризов.
При перманентном течении у больных отмечаются головные боли, головокружения, общая слабость, раздражительность, быстрая утомляемость, ознобы, похолодание конечностей, колебания АД, пульса и температуры, расстройства пищеварения, приливы жара.
Пароксизмальные формы ВСД проявляются в виде вегетативных кризов (панических расстройств): симпатоадреналовых и вагоинсулярных нарушений работы вегетативной нервной системы.
Симпатоадреналовые кризы возникают внезапно с чувством обмирания, нехватки воздуха, болями в сердце, сердцебиением, ощущением холода, ознобом, смертельной тревогой (паническая атака). Симптомами таких вегетативных нарушений являются бледность и сухость кожных покровов, тахикардия, повышение АД, учащение дыхания. Приступ длится от нескольких минут до часа и завершается обильным выделением светлой мочи.
Вагоинсулярный (парасимпатический) криз начинается с ощущения замирания сердца, дурноты, стеснения в груди, одышки, головокружения, чувства жара. Также признаком такого вегетативного нарушения является усиление перистальтики, позывов на дефекацию. Объективно отмечаются гиперемия, влажность кожных покровов, брадикардия, снижение АД.
Смешанные кризы отличаются последовательной сменой симптомов, характерных для симпатоадреналового и вагоинсулярного кризов.
Диагностика этой болезни вегетативной системы основывается на характерных симптомах. Однако необходимо исключить начало другого заболевания, поэтому такие больные требуют тщательного клинического и инструментального обследования.
Лечение синдрома вегетативной дистонии зависит от причины заболевания и должно быть комплексным — этиологическим, патогнетическим и симптоматическим.
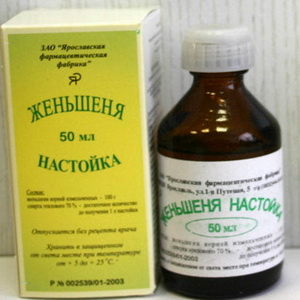
При перманентном течении болезни показаны процедуры и медикаменты, повышающие тонус организма: витамины группы В, С, Е, элеутерококк, женьшень:

Средства, нормализующие функцию ВНС (беллоид, белласпон, беллатаминал):
Небольшие дозы стугерона:
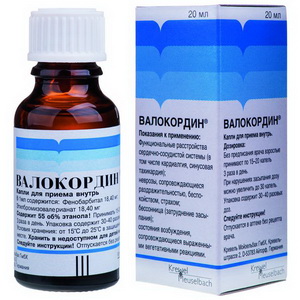
Целесообразно назначение валокордина, настойки боярышника:
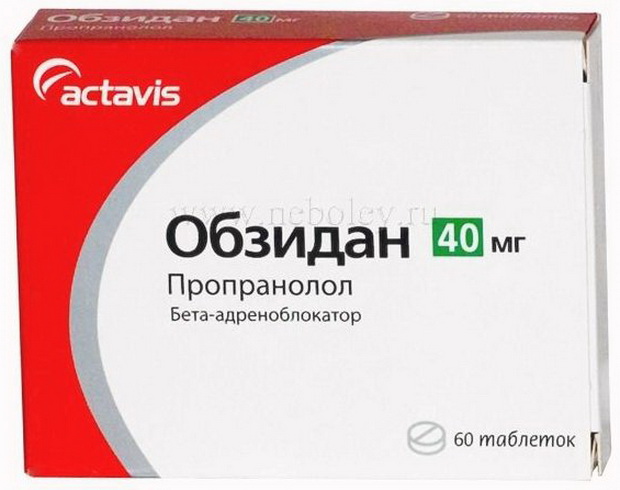
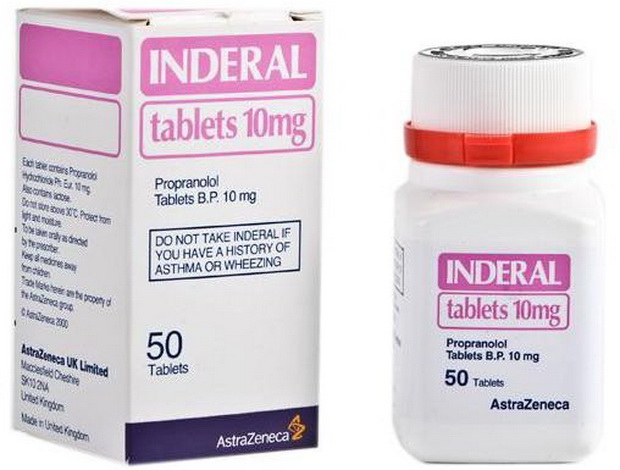
Небольшие дозы бета-блокаторов (анаприлин, обзидан, индерал):
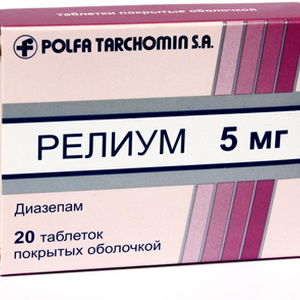
Среднетерапевтические дозы транквилизаторов (тазепам, феназепам, сибазон):
В комплексную терапию данной вегетативной патологии следует включать физиотерапевтические процедуры: водолечение, ЛФК, массаж, иглоукалывание, электросон.
При вегетативных кризах больного необходимо уложить, успокоить, ввести лекарственные средства соответственно характеру криза.
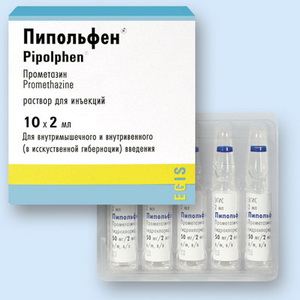
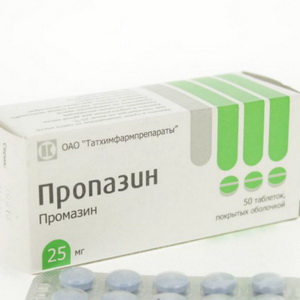
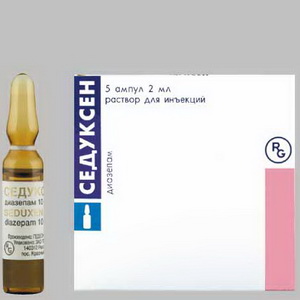
Симпатоадреналовые кризы купируются транквилизаторами и нейролептиками (0,5% седуксен по 2 мл в/м или в/в; пипольфен 2,5% — 2 мл в/м; феназепам; пропазин):

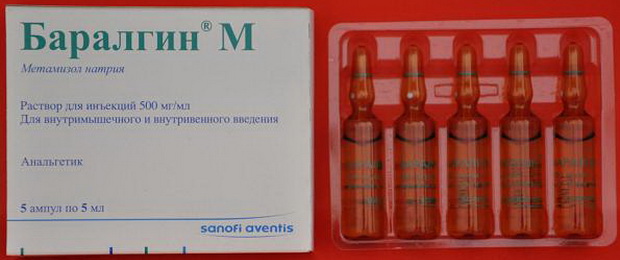
а-адреноблокаторами (пирроксан 1% — 2-3 мл п/к), β-аденоблокаторами, спазмолитическими препаратами (папаверин, но-шпа, баралгин):
А также эрготамин 0,05% — 1 мл в/м.
Для купирования вагоинсулярных кризов назначают холинолитики (атропин 0,1% — 1 мл п/к, белладонна, амизил, апрофен):
Кокарбоксилазу, витамины группы В, алоэ в/м, настойки пантокрина, женьшеня, элеутерококка, гистаглобулин 2 мл п/к, глюконат или хлорид кальция в инъекциях:
Для профилактики кризов назначают антидепрессанты и бензодиазепины (алпразолам, клоназепам):
Важно рациональное трудоустройство больных, правильная организация труда и отдыха, ограничение чрезмерных физических и эмоциональных нагрузок. Наряду с этим больного следует знакомить с методами аутогенной тренировки, общего закаливания, психофизической зарядкой, самомассажем.
Нарушения функций вегетативной нервной системы: ангиотрофонерозные патологии
К ангиотрофонерозным патологиям относят болезнь Рейно, эритромералгию, акропарестезии.
Болезнь Рейно характеризуется периодическими спазмами сосудов конечностей с последующими вазомоторнотрофическими расстройствами преимущественно в пальцах рук. Болезнь наблюдается чаще у женщин молодого возраста. Приступы провоцируются переохлаждением и психоэмоциональным перенапряжением. В развитии болезни прослеживают три стадии: ангиоспастическую, локальную асфиксию и некроз.
Ангиоспастическая стадия данного нарушения вегетативной нервной системы проявляется симптомами спазмов сосудов рук: бледностью пальцев (симптом «мертвых пальцев») и кистей, их похолоданием, онемением, болью и парестезиями. После спазма бледность пальцев сменяется цианозом, а последний — гиперемией.
Для стадии локальной асфиксии этой патологии вегетативной системы характерны признаки венозного застоя — синюшность или мраморность кожи. Парестезии и боли более стойкие и интенсивные, чем в предыдущей стадии. Кожа кистей и пальцев приобретает синевато-фиолетовый цвет, становится сухой и холодной.
Стадия некроза характеризуется некротическими изменениями в коже пальцев, некрозом и мутиляцией концевых фаланг.
При подтвержденных симптомах такого нарушения вегетативной системы лечение заключается в назначении адренолитических и сосудорасширяющих средств (тропафен, дигидроэрготамин, секатоксин, папаверин, но-шпа), ганглиоблокаторов (пентамин, пахикарпин), теплых четырехкамерных ванн. В случае неэффективности показано хирургическое лечение — симпатэктомия.
Больному с данным нарушением работы вегетативной системы категорически запрещается курение и прием алкоголя. Следует устранить переохлаждение и физическое напряжение. Рекомендовать больному мыть руки только теплой водой, а в прохладную погоду носить перчатки.
Эритромералгия возникает вследствие травм, отморожений, перегреваний, болезней внутренних органов. В основе ее лежит расстройство сосудодвигательной иннервации конечностей, преимущественно ног.
Клинические признаки: гиперемия кожи дистальных отделов конечностей и приступы жгучих болей, которые провоцируются теплом, прикосновением к телу простыни или одеяла, а также гипертермия, потливость и отечность. Боли возникают ночью. Со временем они усиливаются, появляются трофические нарушения.
Лечение проводят аскорбиновой и глутаминовой кислотой, препаратами кальция, витамином В6, холодными компрессами или ванночками.
Профилактика заключается в исключении перегревания организма.
Акропарестезии — ангиотрофоневроз, проявляющийся ощущением мурашек, покалывания, холода, миалгиями в дистальных отделах рук. Сопровождается побледнением, цианотичностью, легким снижением болевой чувствительности. В тяжелых случаях развивается акроцианоз с отечностью тканей и снижением чувствительности.
Акропарестезии возникают чаще по ночам, днем — при неудобном положении рук. Болеют в основном женщины в период климакса. Провоцирующими факторами являются мышечное напряжение, длительная, однообразная работа, поднятие тяжестей.
Непосредственной причиной акропарестезий может быть сдавление артерий и нервов. Важным фактором являются эмоциональные, сосудистые, гуморальные и гормональные расстройства.
Для лечения назначаются сосудорасширяющие препараты (но-шпа, трентал, редергам):
Транквилизаторы (элениум, феназепам):
Гимнастика сосудов (попеременное погружение рук в холодную и теплую воду). При туннельных синдромах и синдроме передней лестничной мышцы — хирургическое лечение.
Аллергические реакции как симптомы вегетативных синдромов
Аллергические реакции могут быть одним из симптомов синдрома вегетативно-сосудистой дистонии. По своему проявлению они крайне разнообразны и индивидуальны. Наиболее часто встречаются отек Квинке и крапивница.
Отек Квинке проявляется периодическим возникновением ограниченного отека кожи и подкожной клетчатки без видимой причины; лишь иногда его можно связать с пищевой интоксикацией или идиосинкразией, или менструальным периодом. Чаще всего в области губ, век, тыла кисти быстро развивается ограниченный отек кожи, реже — отек слизистой оболочки полости рта, носа, носоглотки и дыхательных путей. В месте отека больной ощущает напряжение, зуд, тупую боль; кожа при этом бледная, желтая, плотная. В течение нескольких часов отек нарастает, затем начинает уменьшаться и исчезает бесследно, в целом может держаться несколько часов или дней. Опасность представляет отек слизистой оболочки гортани, когда резко затрудняется дыхание и может наступить смерть от асфиксии, если своевременно не будет сделана трахеостомия.
При нарушении вегетативных функций, сопровождающихся отеком слизистой желудочно-кишечного тракта, возникает картина острого гастроэнтерита, а при отеке мозговых оболочке — симптомы их раздражения.
Крапивница наблюдается у людей, склонных к аллергическим реакциям на некоторые лекарства (сыворотки) и пищу (яйца, шоколад, клубнику и др.). Имеют значение и психоэмоциональные факторы.
Болезнь проявляется высыпанием мелких волдырей на гиперемированной коже. Больные испытывают жжение, как при ожоге крапивой, и сильный зуд.
Для лечения нарушений вегетативной системы, сопровождающихся аллергическими реакциями, в первую очередь необходимо выяснить и устранить аллерген.
Внутрь назначают димедрол, супрастин, беллатаминал, дексаметазон:
Дополнительно дают транквилизаторы седуксен, элениум, тазепам:
Кожу в местах зуда обтирают ментоловым или салициловым спиртом.
При отеке гортани смазывают горло раствором адреналина, дают внутрь преднизолон или дексаметазон. Можно 30-60 мг преднизолона ввести внутримышечно или внутривенно:
Нарушение работы вегетативной нервной системы: синдром Меньера
Синдром Меньера является разновидностью ангионевроза, при котором наблюдаются вазомоторные нарушения во внутреннем ухе, приводящие к увеличению в нем эндолимфы и резкому раздражению вестибулярного аппарата. Причины данного нервно-вегетативного синдрома различны, но нередко вызываются шейным остеохондрозом.
Симптомами такого нарушения вегетативной системы являются приступы вестибулярных расстройств: головокружением, рвотой, брадикардией, атаксией, шумом в ухе, холодным потом, бледностью лица.
При приступе синдрома Меньера больного следует уложить с приподнятой головой, сделать инъекцию атропина или галоперидола:
Внутрь можно дать аэрон, дибазол, фенобарбитал:
На шейно-грудной отдел позвоночника нужно положить горчичники. Комплексное лечение такого нарушения вегетативной нервной системы должен назначать только специалист.
Гипоталамические синдромы вегетативных нарушений нервной системы
Гипоталамический синдром вегетативной системы — это симптомокомплекс вегетативных, эндокринных и трофических расстройств, возникающих при поражении гипоталамо-гипофизарной области.
Гипоталамус — место концентрации ядерных образований, расположенных на дне III желудочка, связанных нервной и гуморальной связью с гипофизом и вышележащими отделами нервной системы. Анатомо-физиологические особенности этой области определяют повышенную ее ранимость при воздействии ряда внешних и внутренних патогенных факторов. Основные из них — это инфекции, интоксикации, черепно-мозговые травмы, психотравмы, болезни эндокринных желез, перегревание или переохлаждение, церебральный атеросклероз. У детей гипоталамические синдромы развиваются в связи с родовой травмой, инфекциями, недостаточно развитым гематоэнцефалическим барьером.
Первые признаки гипоталамического синдрома вегетативной нервной системы могут обнаруживаться сразу либо спустя некоторое время (через несколько месяцев или лет) после действия вредоносного фактора. Больные предъявляют множество разнообразных жалоб: на головную боль, головокружение, приливы, ощущение проваливания, повышенную потливость, боли в сердце, сердцебиение, ознобы, тошноту, рвоту, колебания температуры тела, ожирение, похудание, нарушения сна, аппетита, жажду, изменения менструального цикла, импотенцию, зуд, выпадение волос, гипертрихоз, отеки, трофические нарушения. При таком нарушении функций вегетативной нервной системы появляются раздражительность, общая слабость, повышенная утомляемость, страхи, галлюцинации, отмечается снижение памяти.
Этим жалобам соответствуют многочисленные расстройства: вегетативно-сосудистые, эндокринно-обменные, трофические, дисфункции внутренних органов.
Выделяют следующие синдромы поражения гипоталамуса: нейроэндокринный, нейромышечный, нейротрофический, нарушения терморегуляции, нарушения сна и бодрствования, вегето-дистонический и астеноипохондрический.
Нейроэндокринный вегетативно-сосудистый синдром проявляется ожирением, адипозогенитальной дистрофией, дисфункцией половых желез (ранним климаксом, импотенцией), несахарным диабетом, синдромом Иценко-Кушинга.
Нервно-мышечный синдром проявляется пароксизмальными параличами, патологической утомляемостью мышц, их исхуданием.
Нейротрофический синдром проявляется трофическими расстройствами кожи (зудом, сухостью, язвами, пролежнями, признаками склеродермии), мышц (симптомами нейромиозита, дерматомиозита), внутренних органов (язвами желудочно-кишечного тракта, кровотечениями из них), а также костей (остеомаляция, склерозирование).
Нарушения функций терморегуляции вегетативной системы обнаруживают себя длительной субфебрильной температурой или гипотермией, непереносимостью холода, зябкостью, похолоданием конечностей, общим ознобом.
Нарушения сна и бодрствования заключаются в стойкой бессоннице, сонливости, изменении формулы сна, нарколепсии (приступ безудержной сонливости).
Вегето-дистонический синдром по своим клиническим проявлениям соответствует клинике вегето-сосудистой дистонии.
Астеноипохондрический синдром вегетативных нарушений характеризуется пониженным настроением, тревожностью, утомляемостью, снижением работоспособности и ухудшением памяти.
Диагностика основывается на клинике, анамнезе, дополнительных данных биохимического, инструментального и рентгенологического обследования.
При подтвержденных симптомах вегетативных нарушений лечение проводится с учетом этиологии заболевания. При инфекционной этиологии назначают антибиотики, противовоспалительные средства, гормоны. При черепно-мозговой травме с ликворной гипертензией назначают дегидратирующие препараты.
Показаны препараты, улучшающие мозговой кровоток (кавинтон, стугерон, ницерголин) и ноотропные средства (церебролизин, ноотропил, пирацетам):
При несахарном диабете применяют адиурекрин.
При ожирении — фепранон.
При истощении вводят сухую плазму, декстран, полиглюкин:

Больным с гипофизарной кахексией назначают метандростенолон:
Страдающим нервно-мышечной формой проводят глубокое рентгеновское облучение гипоталамической области.
При патологической сонливости применяют фенамин, меридил.
При вегетативно-сосудистых расстройствах дают вегетотропные средства (эфедрин, фенамин, центедрин при ваготонии и резерпин, эрготамин — при симпатотонии):
Больным с астеноипохондрическим вегетативным синдромом для лечения показаны транквилизаторы (элениум, реланиум):
Тонизирующие средства (кофеин, пантокрин и др.):
Профилактика гипоталамического синдрома заключается в предупреждении инфекций, интоксикаций, черепно-мозговых травм и других заболеваний, сопровождающихся поражением гипоталамической области.

 Болезни
Болезни  Педиатрия
Педиатрия Первая помощь
Первая помощь Анатомия
Анатомия Питание
Питание Препараты
Препараты