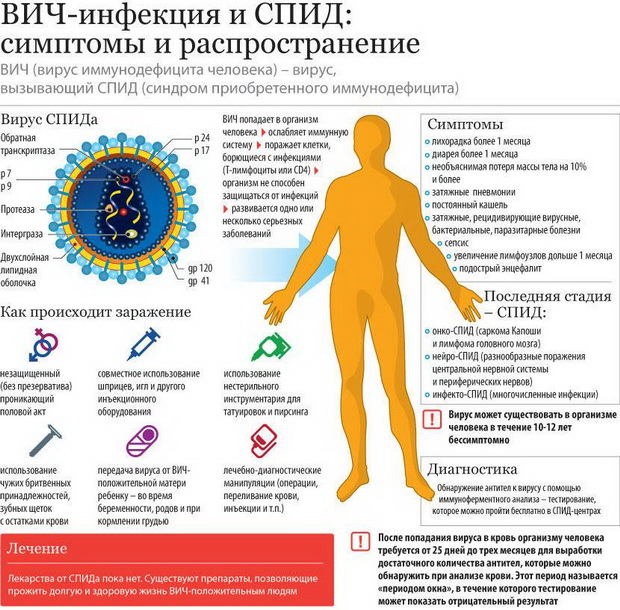
ВИЧ (вирус иммунодефицита человека) – вирусного характера поражение организма, которое приводит к прогрессирующему снижению иммунитета человека, в результате чего возникают вторичные инфекции и опухолевые процессы. Заболевание имеет свои стадии с симптомами, которые не всегда рассматриваются как показатель позитивного статуса пациента, так как имеют сходство с другими недугами. СПИД – это конечный этап развития болезни.
Впервые ВИЧ-инфекция была описана, как хорошо известно, в 1981 году. Это были первые научные исследования о заболевании, где информировалось о необычном протекании пневмонии и саркомы у мужчин, которые имеют нетрадиционную сексуальную ориентацию. Уже в июле следующего года заболеванию дали наименование СПИДа. Уже в 1983 году в лабораторные работники Франции и США научились определять вирус иммунодефицита человека, а в 1984 году впервые обнаружили антитела в крови к вирусу.
Далее ученные выявили пути заражения ВИЧ инфекцией, определили этапы развития заболевания и их основную симптоматику.
В 2008 году Л. Монтанье и Ф. Баре-Синусси за открытие и ВИЧ были удостоены Нобелевской премией.
От этого заболевания с момента открытия вируса умерло свыше 20 миллионов человек. В начале XXI века, в 2000 году, по данным ВОЗ, в мире насчитывалось 36 миллионов больных с положительным ВИЧ-статусом, среди которых — 1,5 миллиона детей до 15 лет.
Как происходит заражение ВИЧ-инфекцией
Иммунная система человека защищает организм от различных болезней. Она может идентифицировать вирусы и патогенные бактерии и уничтожать их. В этом процессе участвуют три вида клеток:
- Т-лимфоциты (именно они обнаруживают чужеродный микроорганизм и запускают механизм борьбы с ним);
- В-клетки (работают совместно с Т-лимфоцитами и вырабатывают антитела, как бы обозначая, что данный вирус или бактерия чужеродная);
- Фагоциды (появление в организме антител для них как сигнал, что необходимо уничтожить «чужого»).
Таким способом человеческий организм борется с патогенными микроорганизмами. ВИЧ тем и опасен, что нарушает эту отлаженную природой цепочку и лишает иммунитет возможности самостоятельно противостоять заболеваниям.
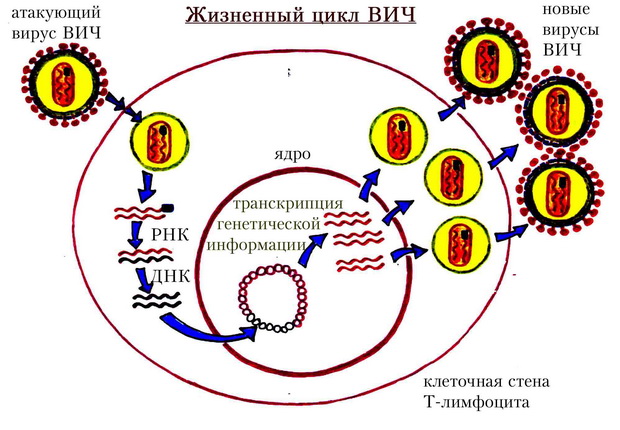
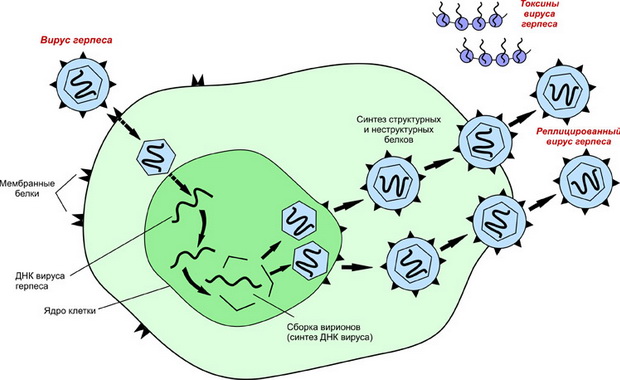
Как и любой другой вирус, ВИЧ способен жить только в клетке-хозяине, которые обеспечивают для жизнедеятельности вируса все необходимое. Именно Т-лимфоциты выполняют эту роль. После заражения ВИЧ инфекцией, начинается распространение вируса. Внедряясь внутрь Т-лимфоцита, клетка ВИЧ использует в своих целях биологические процессы своего хозяина, заставляя его производить свои копии. После этого иммунная клетка истощается, и большинство из них умирают. Так запускается процесс распространения. Новые клетки-копии вируса иммунодефицита человека находят другие Т-лимфоциты и процесс повторяется. Параллельно с этим процессом нарушается передача информации к В-клеткам.
Со временем иммунных клеток становится все меньше и меньше, что вызывает снижение природных защитных свойств человека. ВИЧ-позитивный становится подвержен различным инфекционным и бактериальным заболеваниям, с которыми раньше организм справлялся самостоятельно.
СПИД – это последняя из стадий ВИЧ инфекции, при которой организм ослаблен до такой степени, что не может противостать атаке патогенных микроорганизмов. Человек умирает не от вируса иммунодефицита человека, а от болезни, которая стремительно прогрессирует в организме из-за сниженного иммунитета.
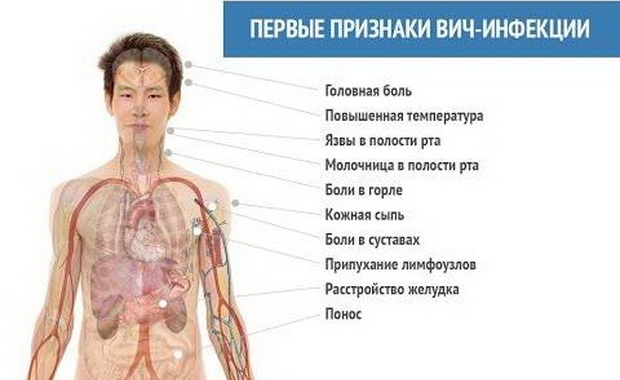
Первые признаки ВИЧ-инфекции: фото, какие симптомы на разных стадиях
ВИЧ, как и любой другой недуг, проходит несколько стадий развития.
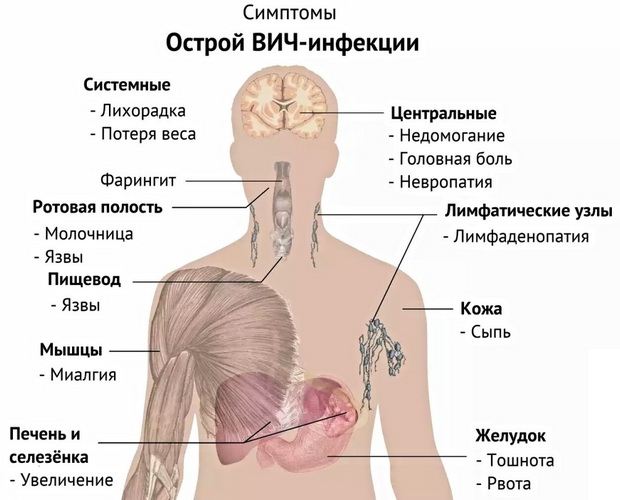
- Первая стадия протекает от момента заражения до серопозитивности. Первые несколько дней после инфицирования заболевание никак себя не проявляет. Первые признаки ВИЧ инфекции могут появиться в сроке от 1 до 6 недель. Это острый период. Но большинство больных не воспринимают эти симптомы за проявления других заболеваний, так как они имеют схожесть с типичной простудой или ОРВИ (головные боли, температура, ломота в теле, увеличение лимфоузлов). Так проявляется реакция организма на внедрение вируса в организм. Проявления на кожном покрове отмечается только у 10 % пациентов. Выглядят они как пятна, которые локализуются на туловище. Они не чешутся, не вызывают дискомфорта и проходят самостоятельно в течение недели. Также признаки ВИЧ инфекции на этой стадии могут быть и в виде афтозных высыпаний во рту и на половых органах.
- Вторая стадия болезни – бессимптомная или латентная. Она наступает после стихания острой реакции иммунитета на заражение. Длиться она может годами. При этом человек не чувствует слабости. Он продолжает вести активный образ жизни. Но постепенно ослабевающий иммунитет дает о себе знать увеличением числа инфекционных заболеваний, в том числе и кожных. С каждым разом их лечение дается тяжелее. Этот период некоторые ученые выделяют в отдельную стадию вторичных (оппортунистичных) заболеваний.
- Стадия клинического проявления СПИДа. Первые симптомы ВИЧ инфекции сохраняются в среднем 8 лет, постепенно возрастая. У некоторых пациентов клинические проявления могут проявиться уже на 2-3 год заболевания, у некоторых через 18-20. Такая разноплановость течения заболевания зависит от разных факторов, начиная от общего состояния иммунной системы, и заканчивая окружающей средой. Наряду с общей симптоматикой, кожные проявления могут рассматриваться как диагностические маркеры.
Посмотрите, как выглядят кожная симптоматика на разных стадиях ВИЧ на фото:
Общие симптомы ВИЧ-инфекции следующие:
- резкая потеря веса приблизительно на 10%;
- длительные расстройства стула, которые могут длиться месяцами;
- частые рецидивы заболеваний верхних дыхательных путей;
- частые пневмонии и туберкулез легких;
- необычные течения инфекционных недугов даже при адекватной терапии;
- развитие оппортунистических инфекций.
Все это должно насторожить пациента и врача и стать поводом для прохождения анализов на ВИЧ.
Как и каким путем передается ВИЧ-инфекция: группы риска заражения вирусом
Человек с ВИЧ-позитивным статусом, а также больной на стадии СПИДа являются источниками инфицирования. Считается, что первая группа наиболее опасна, так как человек может и не знать, что заражен. Но заражение вирусом иммунодефицита человека возможно уже на этапе инкубационного периода. Источником инфекции в одинаковом процентном соотношении могут быть особи обеих полов.
Опасность заражения ВИЧ-инфекцией не настолько опасна, как это представляют многие, при условии соблюдения определенных правил. Вирус не передается через рукопожатие, поцелуи. Многочисленные исследования показали, что в слюне концентрация вируса ничтожно низка, а на поверхности кожи он не определяется.
В большом количестве ВИЧ определяется в крови, сперме, выделениях влагалища, молоке, кормящей матери. Поэтому риск заражения ВИЧ-инфекцией возрастает:
- при любых «открытых» сексуальных контактах (как гетеро- так и гомосексуальных);
- при манипуляциях связанных с кровью (при многоразовом использовании шприцов, систем, при переливании непроверенной крови или ее компонентов, при трансплантации, при нанесении тату или проведения пирсинга, маникюра нестерильными инструментами);
- при вынашивании и процессе рождения от ВИЧ-инфицированной матери, грудном вскармливании нею ребенка.
Стоит отметить, что любой из вышеперечисленных путей передачи ВИЧ инфекции может быть предупрежден. Например, использование только одноразового медицинского инструментария, дезинфекция инструментов, прохождение антиретровирусной терапии во время вынашивания ребенка и отказ от грудного вскармливания, все это останавливает передачу вируса от человека к человеку.
Группами риска заражения ВИЧ-инфекцией долгое время считались инъекционные наркоманы и гомосексуальные пары, а также проститутки. Но за последние годы статистика заражения вирусом немного изменилась. Сегодня основной путь передачи ВИЧ-инфекции – это половой. При этом в число заразившихся все больше входит бисексуалов, т. е. людей с нормальной ориентацией. В связи с этим в государствах всего мира активно проводится профилактика заражения ВИЧ-инфекцией.
Меры профилактики заражения вирусом иммунодефицита человека (ВИЧ-инфекцией)
Вся профилактика ВИЧ-инфекции сводится к двум основным направлениям:
- проф. мероприятия, зависящие от поведения человека;
- медицинское.
На сегодняшний день статистика распространенности вируса стремительно растет. С каждым годом число заразившихся возрастает. Поэтому меры профилактики ВИЧ-инфекции очень важны для каждого человека. Их нужно знать и соблюдать, тогда вероятность заразится сводиться к минимуму. Беря в основу знания, как происходит заражение ВИЧ инфекцией, выведены достаточно несложные и простые мероприятия.
Профилактика заражения ВИЧ-инфекции:
- Отсутствие случайных незащищенных половых актов. Любой сексуальный контакт должен быть с презервативом. Помните, что ВИЧ инфекция практически никак себя не проявляет на первых порах, но при этом человек уже может быть заразен.
- Запрет на прием наркотиков. Когда человек употребляет их инъекционно, он перестает контролировать свои действия. Жажда получить свою дозу часто приводит к тому, что один шприц идет по кругу компании таких же наркоманов, среди которых может оказаться и ВИЧ-положительный.
- Не делайте татуировку или пирсинг в подозрительных местах. Зная особенности ВИЧ-инфекции и то, как она передается, не трудно понять, почему это важно. Запомните, что мастер должен при вас сменить и распечатать новую деталь, которая будет непосредственно контактировать с вашей кожей.
Вирус иммунодефицита человека и его профилактика – это комплекс мероприятий и для женщины, которая ожидает ребенка и ее новорожденного малыша. Современная медицина уже знает, как увеличить шансы родить здорового ребенка от ВИЧ-положительной матери.
Кроме того, такие новорожденные после рождения не прикладываются к груди матери, а остаются на искусственном вскармливании и также принимают антивирусную терапию определенный срок. Такие новорожденные стоят на учете до 6-месячного возраста, когда результаты анализов дадут полную картину состояния здоровья малыша.
Никогда не ждите характерных признаков или проявлений заболевания. Врачи рекомендуют время от времени проходить тестирование. Это даст возможность выявить заболевание и, в случае наличия болезни, назначить эффективное лечение ВИЧ-инфекции.
Медицинская профилактика заболевания включает в себя соблюдение санитарно-гигиенических норм в работе с пациентами. Также сюда относят не только лечение, но и профилактику ВИЧ-инфекции, которая включает в себя комплекс мероприятий:
- ранее выявление пациентов с таким диагнозом среди здорового населения;
- работа на профилактику заражения среди людей из групп риска, а также эффективное выявление ВИЧ-положительных среди них;
- улучшение качества жизни среди людей, которые живут с ВИЧ.
Для этого медицинские работники, совместно социальными структурами, проводят не только выявление и лечение, но и ведут активную разъяснительную работу среди населения, рассказывая, каким путем передается ВИЧ-инфекция и как защитить себя.
Методы лабораторной диагностики ВИЧ-инфекции
Независимо от стадии ВИЧ-инфекции и ее симптомов, которые могут проявляться или нет у больного, единственный путь определить наличие вируса в организме – это сдать кровь. Именно в этом биологическом материале, определяется наибольшее количество вирусных клеток и антител к ним. Даже, если пациент, находится в самой начальной стадии ВИЧ и симптомы заражения практично не определяются, методом ИФА (иммуноферментного анализа) крови уже можно определить антитела к вирусу.
Такое тестирование методом ИФА проводят всем пациентам, имеющим подозрительные клинические проявления, а также больным из группы риска заражения ВИЧ-инфекцией. Такими анализами занимаются специализированные лаборатории.
Методы диагностики ВИЧ-инфекции не заканчиваются только на ИФА исследовании. Кроме того, результат, говорящий о наличии заражения, полученный в результате такого тестирования, не может быть поводом для постановки диагноза. Все пациенты, в анализах которых были выявленные антитела в результате такой лабораторной диагностики ВИЧ-инфекции, в обязательном порядке должны пройти специфический тест – ВБ (вестерг-иммуноблоттинг). Только после результатов этого анализа ставится диагноз.
Стоит отметить, что диагностику ВИЧ-инфекции методом ИФА уместно проводить не ранее чем через 3-6 месяцев после возможного заражения, так как исследования в более ранний период может не выявить антитела в крови пациента. Например, при сдаче донорской крови, ее сразу же отправляют на обследование, но использовать ее компоненты могут только по прошествии полугода, когда донор пройдет повторный анализ. Это схема используется в большинстве цивилизованных стран мира и практически решает проблему заражения путем передачи вируса иммунодефицита человека при переливании крови. После прохождения полу года отсутствие антител в биологическом материале у донора дает 95% гарантию отсутствия вируса.
Если только спустя определенное время уместна диагностика, то лечение ВИЧ-инфекции должно наступить уже после возможного заражения. Правильно назначенная антивирусная терапия может остановить процесс внедрение вируса в клетки. Такое врачебное назначение уместно при незащищенном половом акте, при травмировании в момент проведения манипуляций ВИЧ-инфицированному пациенту и других похожих ситуациях.
Также немаловажную роль в выявлении заболевания играет и диагностические признаки вирусного заражения организма, которые проявляются на кожных покровах и слизистых.
Высыпания и другие поражения кожи при ВИЧ-инфекции (с фото)
Выше были описаны основные признаки ВИЧ-инфекции, симптомы можно посмотреть на фото:
Первые кожные проявления в виде красноватых пятен на туловище без зуда и шелушения могут проявиться уже на самой раннем этапе. Но такое наблюдается далеко не у всех, да и часто пациенты никак не связывают это с проявлениями ВИЧ инфекции начальной стадии, так как симптомы схожи с другими заболеваниями.
В процессе распространения вирусных клеток, в организме человека запускаются необратимые процессы. Кожа при ВИЧ инфекции одна из первых реагирует на внедрение вируса в организм. Она поражается:
- грибковыми инфекциями, которые осложняются вторичным инфицированием;
- бактериальными инфекциями;
- вирусными поражениями;
- бородавками и остроконечными кондиломами.
Посмотрите яркие признаки ВИЧ-инфекции на фото:
Все эти заболевания имеют отличительную черту от таких же поражений эпителия ВИЧ-негативных пациентов – более тяжелое течение при адекватном лечении, частые рецидивы.
Например, вторичный сифилис у пациентов с позитивным статусом проявляется выраженным поражением кожи подошв и ладоней с характерными пустулезными высыпаниями. К тому же, сниженный иммунитет, будет способствовать быстрому развитию всех стадий болезни даже, несмотря на полноценную медикаментозную терапию.
Поэтому дерматологические симптомы с нетипичным течением при ВИЧ-инфекции помогают не только заподозрить наличие вируса у пациента, но и в дальнейшем прогнозировать течение последней стадии – СПИДа. Частые кандидозы, опоясывающие лишаи, синдром Капоши – это плохой прогноз развития заболевания.
Герпесные высыпания на коже при ВИЧ-инфекции характерны в среднем для 20% с положительным статусом. Этому способствует сниженный иммунитет больного. Кроме того, серопозитивность, т. е. наличие вируса в крови у пациента без видимых проявлений, насчитывается у 95% зараженных пациентов.
Герпес у таких больных имеет свои необычные характеристики:
- более обширную площадь поражения;
- быстрое развития заболевание;
- частые рецидивы;
- после заживления оставляют некрозные изменения на коже.
Все эти признаки могут стать маркером для обследования на вирус иммунодефицита человека. Кроме того, подвид Herpes zoster (ветряная оспа) – это явный показатель наличия заболевания, так как появляется он у 90% пациентов с положительным результатом. Проявляется он высыпаниями в виде вазикул.
Как выглядит кожа при ВИЧ инфекции, смотрите на фото яркий пример Herpes zoster:
Распространяется такая герпетическая сыпь на шее, голове, что указывает на агрессивное развитие и стремительное распространение вируса иммунодефицита человека.
Наиболее тяжелыми осложнениями герпеса считаются высыпания в районе глаза, что может привести даже к потере зрения.
Общий ослабленный иммунитет также может стать причиной и другого вида герпеса – опоясывающего лишая. Даже лечение ВИЧ инфекции не уберегает больного от частых рецидивов этой вирусной болезни. Со временем оно приобретает хронический характер.
Лейкоплакия верукозная – еще одно проявление вирусного поражения при ВИЧ-инфекции. Она может иметь два вида:
- бородавочную;
- бляшечную.
Считается, что этиологией развития бородавочного вида это наличие в организме вируса Эпштейн-Барра. Такие высыпания проявляются бугристыми новообразованиями беловатого оттенка. Имеют неровные края. Статистика говорит, что у 82% пациентов с таким диагнозом, через 2 года после постановки диагноза развивается СПИД.
Мягкие бородавочные образования (остроконечные кондиломы) – это вирусное поражение кожи вирусом папилломы (тип 6 и 11). Вначале они имеют одиночный характер, но в ходе прогрессирования вируса иммунодефицита человека сливаются в крупные образования. Типичное месторасположение – это половые органы (крайняя плоть у мужчин и зона входа во влагалище у женщин).
У ВИЧ-позитивных пациентов встречаются и образования контагиозного моллюска, которые характеризуются большим количеством элементов, достигающих больших размеров.
Опухоль ткани сосудов считается клинической картиной ВИЧ-инфицирования – саркома Капоши. На фоне иммунодефицита локализация заболевания – верхняя половина туловища. Проявляется она пятнами, узелками, бляшками, опухолевыми образованиями. Они занимают большие по площади кожные покровы.
Даже у здорового человека на коже и слизистой есть определенное количество грибковых клеток. Но иммунитет человека постоянно ведет с ними борьбу, не давая им размножаться, контролируя их численность. Именно поэтому, у ВИЧ-позитивного пациента наиболее часто наблюдаются грибковые поражения.
Кандидоз чаще всего проявляется на слизистых (рот, половые органы). Заболевание и его лечение проходит достаточно сложно. Возможны частые рецидивы. Проявляется кандидоз белыми творожистыми налетами. Прогрессирование ВИЧ инфекции часто сопровождается вульвовагинитами у женщин, поражением языка, гортани. Далее грибок может распространиться на нижние дыхательные пути, что очень сложно поддается лечению.
Поражение кожи при ВИЧ-инфекции возможно и микозами. Эти заболевания протекают крайне тяжело, сразу поражаются большие участки, а лечение практически не дает результатов. Глубокие микозы, располагающиеся в необычных для них местах, считаются оппортунистическими инфекциями и говорят на быстрое прогрессирование ВИЧ.
Стафилоккок, стрептоккок – это типичные микроорганизмы, которые поражают кожные покровы и слизистые ВИЧ-инфицированного пациента. Проявляется такое заражение:
- фурункулами;
- флегмонами;
- абсцессами;
- фолликулитами;
- карбункулами.
Для развития такого течения бактериального поражения характерны быстрота развития заболевания, частые рецидивы, низкая эффективность на адекватную антибиотикотерапию. Если у пациента наблюдается такое и при этом он не обследован на ВИЧ, то необходимо пройти лабораторные анализы на наличие этого вируса в крови. Если анализы подтверждают позитивный статус пациента на ВИЧ-инфекцию, то лечение самое эффективное будет состоять уже и с учетом этого диагноза.
Любое поражение половых органов в виде образовавшихся язв (сифилис, герпес, мягкий шанкр) становится фактором риска, а пациент должен пройти многостороннее обследование, в частности на вирус иммунодефицита человека.
Как лечить ВИЧ-инфекцию: комплекс мероприятий
Не для кого не секрет, что до сих пор медицина не нашла верного способа борьбы с вирусом иммунодефицита человека. Не придумано средств, которые смогут навсегда избавить от заболевания. О том, как лечить ВИЧ-инфекцию знает врач-инфекционист.
Вся назначенная терапия пациенту направлена на замедление процесса распространения или предупреждение стремительного прогрессирования вируса. Весь комплекс мероприятий в лечении ВИЧ-инфекции можно разделить на три компонента:
- антиретровирусную терапию;
- профилактические мероприятия и своевременная терапия возникающих оппортунистических инфекций;
- комплекс мероприятий для решения проблемы патогенетической терапии некоторых синдромов.
Лечение ВИЧ-инфекции препаратами группы антиретровирусной терапии позволяет врачам добиться продолжительности жизни пациента, отделить наступление развития последней стадии вируса – СПИДа.
Эффективные препараты для лечения и профилактики ВИЧ-инфекции
В медицинской практике используют три группы средств:
- нуклеозиды и их аналоги, которые действуют на ферменты вируса;
- ингибиторы протеазы;
- ненуклеозидные ингибиторы.
О том, как лечат ВИЧ инфицированных антиретровирусными средствами, сказать точно невозможно, так как количество препаратов, а также их тип подбирается строго индивидуально для каждого пациента. Одно точно то, что такая терапия проводится пожизненно. В ходе лечения назначения могут меняться, сочетать в себе несколько препаратов, в разных пропорциях.
Корректировка антиретровирусной терапии проводится на основании результатов анализов пациента, которые определяют вирусную нагрузку на организм. Таким же образом проверяется и эффективность назначенного лечения.
Терапия антиретровирусными препаратами имеет достаточно много недостатков:
- побочные эффекты (первыми страдают почки и печень пациента, поэтому уместно проводить поддерживающую терапию этих органов);
- возможное развитие привыкания к назначенным препаратам, что влечет за собой смену назначений;
- не низкая стоимость лечения;
- пожизненный прием лекарственных средств.
Немаловажную роль в том, как лечить ВИЧ играет и профилактика оппортунистических болезней. Другое их название – ВИЧ-ассоциированные заболевания. Уже говорилось, что при неправильной терапии, пациент умирает не от вируса иммунодефицита, а от тяжело протекающих инфекций, которые развились вследствие снижения иммунных сил. Поэтому профилактике и лечению этих болезней уделяется немаловажное значение в медицинской практике.
Независимо от того, какие симптомы при ВИЧ инфекции наблюдаются у пациента, ряд мероприятий, направленных на быстрое угнетение основных симптомов, вместе с антиретровирусными препаратами, назначенными правильно, дает желаемый эффект.
Как лечат кожные заболевания у ВИЧ-инфицированных
Рассмотрим основные способы лечения некоторых кожных заболеваний, которые проявляются у людей с позитивным статусом вируса иммунодефицита человека.
- Вирус папилломы (ВПЧ). Передается через половые контакты. У людей со слабым иммунитетом зачастую ВПЧ становится причиной появления рака шейки матки или дисплазии матки. К сожалению, у ВИЧ позитивных пациентов такое развитие заболевания стремительное. Действенного лекарственного препарата против ВПЧ не существует, поэтому лечение состоит в своевременном выявлении осложнений и их адекватной терапии.
- Кандидоз – грибковое поражение, встречающееся достаточно часто не только у пациентов с положительным статусом. Но лечение первых проходит намного быстрее. ВИЧ-позитивные пациенты подвержены частым рецидивам этого заболевания и длительному его лечению. Терапия проводится противогрибковыми препаратами.
- Герпес, опоясывающий лишай имеет сложное течение у пациентов с положительным статусом. Лечение долгое и, зачастую, после вылечивания, наблюдается рецидив. В комплекс терапии входят препараты против герпеса и обезболивающие средства.
Сколько живут пациенты с ВИЧ инфекцией при самом эффективном лечении?
Сколько живут пациенты с ВИЧ инфекцией с назначенным лечением сказать трудно. Статистические цифры дают разные показатели, начиная от 15 до 40 лет. Продолжительности жизни зависит от многих факторов:
- на какой стадии развития ВИЧ было начато лечение;
- придерживается ли больной назначенной терапии;
- наличия других патологических процессов в организме;
- условия жизни пациента;
- своевременное выявление и адекватное лечение оппортунистических заболеваний.
Немаловажное значение придается и поддержанию здоровья ВИЧ-позитивного больного. Это немедикаментозная часть терапии. Пациент должен понимать, что его иммунитет ослаблен и ему необходима адекватная поддержка:
- хорошее питание (сбалансированное по витаминам и минералам);
- избегание стрессовых ситуаций;
- здоровый сон;
- избегание длительного переохлаждения или нахождения на солнце;
- регулярное обследование у врача.
Также пациентам рекомендовано избегать контакта с инфекционными больными, беспризорными домашними животными. Полностью исключить из питания сырую рыбу, не прожаренное мясо. Все это может стать источником дополнительного инфицирования.
И главное, при появлении симптомов других заболеваний (повышение температуры, диарее, высыпаний на коже или слизистых, понижении зрения, язвочек в ротовой полости или слизистых) следует немедленно обратиться к лечащему врачу. Это поможет выявить многие оппортунистические заболевания на ранней стадии и назначить своевременное лечение.

 Болезни
Болезни  Педиатрия
Педиатрия Первая помощь
Первая помощь Анатомия
Анатомия Питание
Питание Препараты
Препараты