Патологии прямой кишки и её заднего прохода требуют тщательной диагностики для назначения адекватного лечения. Пальцевое ректальное исследование прямой кишки до сих пор остается наиболее результативным и действенным способом обнаружения различных проблем, таких как трещина, свищ, геморроидальные узлы и выпадения. Проводя исследование прямой кишки, врач имеет возможность оценить состояние слизистого слоя, исключить присутствие опухолевых процессов, полипов и т.д. Поэтому техника подобной манипуляции должна быть взята на вооружение всеми практикующими докторами.
Обычно пальцевое исследование прямой кишки проводится исключительно по показаниям, в том случае, если со стороны пациента звучат характерные жалобы: боль, зуд, жжение в заднем проходе, отсутствие актов опорожнения кишечника, распирание изнутри и т.д. Также ректальное исследование прямой кишки позволяет своевременно диагностировать патологическое разрастание тканей предстательной железы.
Далее в статье представлены заболевания, которые при этом исследовании могут быть обнаружены и техника его проведения.
Анатомо-топографические сведения
Анатомо-топографические сведения необходимо принимать во внимание, чтобы не причинить вреда здоровью пациента. В прямой кишке выделяют надампулярный (ректосигмоидный) отдел, ампулу (ампулярный отдел) и заднепроходный (анальный) канал. В ампуле (вместимостью до 500 мл) различают верхний, средний и нижнеампулярный отделы. Длина прямой кишки — 15-16 см. Спереди от прямой кишки у мужчин расположены мочевой пузырь, предстательная железа и семенные пузырьки, у женщин — матка и влагалище.
В верхнем отделе соответственно III крестцовому позвонку к прямой кишке примыкает париетальная брюшина, образуя у мужчин между прямой кишкой и мочевым пузырем прямокишечно-пузырное углубление (excavatio rectovesicalis), по бокам ограниченное прямокишечно-пузырными складками. У женщин имеется прямокишечно-маточное углубление в париетальной брюшине, расположенное между маткой и прямой кишкой, по бокам ограниченное прямокишечно-маточными складками брюшины (excavatio rectouterina, син.: дугласов карман, дугласово пространство). Кровоснабжение прямой кишки в основном происходит из непарной артерии — верхней геморроидальной (ветви нижней брыжеечной артерии) и двух парных — средней и нижней геморроидальных артерий (из системы подвздошной артерии). Вены прямой кишки принадлежат двум венозным системам: верхняя геморроидальная вена через нижнюю брыжеечную (к mesenterica inferior) впадает в воротную вену; нижняя и средняя через и. putenda, V. hypogastrica впадают в нижнюю полую вену.
Верхняя геморроидальная вена является главным путем оттока венозной крови. Ее ветви берут начало в венозных подслизистых сплетениях анальной части прямой кишки, в венозных ампулах, которые при патологических условиях образуют геморроидальные узлы (varices haemorrhoidales). Знание венозного кровообращения прямой кишки позволяет понять механизм образования вторичных геморроидальных узлов при затруднении кровообращения как в системе воротной вены (цирроз печени), так и в системе нижней полой вены (расстройство кровообращения III степени).
Подготовка к исследованию прямой кишки
Исследование области заднего прохода следует проводить в четырех положениях больного: на боку с согнутыми в тазобедренных суставах конечностями, в коленно-локтевом положении, на спине с приведенными к животу бедрами, на корточках. Подготовка к исследованию прямой кишки заключается в опорожнении кишечника, расположении пациента в указанной выше позе.
Область заднего прохода мысленно разделяют на 4 сектора: переднеправый, переднелевый, заднелевый и заднеправый. Осматривают кожу вокруг заднего прохода; распознают различной величины и формы набухания на границе кожи и слизистой оболочки — наружные геморроидальные узлы, свищи с гнойным отделяемым, припухлости с воспалительной краснотой (парапроктит), мокнущие плоские сифилитические папулы, экзему, остроконечные кондиломы.
Кровоточащее изъязвление, обнаруживаемое при визуальном осмотре заднего прохода, может быть проявлением рака анального канала, экземоподобные изменения кожи промежности — проявлением редко встречающейся формы рака апокринных желез — экстра-мамиллярного рака Педжета (Педжета экстрамамиллярный дерматоз) — рак апокринных желез и их протоков, локализующийся в перианальной области, подмышечных впадинах, наружных половых органах, характеризующихся также наличием резко очерченных, слегка инфильтрированных очагов эритемы с шелушением, мокнутием и корками.
В случае обнаружения припухлости определяют ее консистенцию и чувствительность. Появляющиеся при натуживании цианотического цвета неосложненные геморроидальные узлы безболезненны, мягкой, податливой консистенции. Выпавшие из ануса геморроидальные узлы нередко подвергаются тромбированию и воспалению, что сопровождается сильными болями, препятствующими ходьбе и сидению, повышением температуры. При тромбозе узлов сфинктер заднего прохода спастически сокращен, выпавшие узлы приобретают синюшный (черный) цвет, становятся плотными, резко болезненными. В дальнейшем тромбированные и воспаленные узлы могут нагнаиваться. У ряда больных при натуживании могут появиться округлой формы полипы на ножке, а при раздвигании складчатой кожи при натуживании иногда определяются мелкие трещины заднего прохода.
Некоторые заболевания прямой кишки и её заднего прохода у людей
Рассмотрим некоторые заболевания прямой кишки и её заднего прохода которые можно с успехом диагностировать при проведении подобного исследования.
Трещина заднего прохода (fissura ani) имеет вид линейного дефекта слизистой оболочки ануса. Длина трещины обычно 2 см, ширина 2-3 мм. Чаще трещина располагается в области задней комиссуры ануса (трещин может быть несколько, наиболее типичная их локализация: передняя и задняя комиссуры: «зеркальные» трещины).
На начальной стадии заболевания заднего прохода трещины представляют собой надрыв кожи в области переходной складки и слизистой оболочки прямой кишки в зоне анального канала. Постепенно мягкие края трещины становятся твердыми, каллезными, она расширяется и приобретает вид трофической язвы, дно которой покрыто грануляциями. Присоединение спазма сфинктера прямой кишки уменьшает возможность заживления трещины вследствие ишемии тканей. В области внутреннего края трещины развивается соединительнотканный рубец — так называемый пограничный бугорок. Больной с хронической трещиной в момент дефекации испытывает боль, при этом возникает незначительное кровотечение. Боли режущие, жгучие, колющие (подчас интенсивные), длятся от нескольких минут до нескольких часов после дефекации.
Наблюдающийся при этом заболевании заднего прохода у людей длительный спазм сфинктера после дефекации и выраженный болевой синдром обусловливают феномен «стулобоязни». Выделяющаяся из трещины кровь при дефекации обычно — не смешана с калом, а находится на его поверхности в виде полос или появляется в конце дефекации в виде нескольких капель.
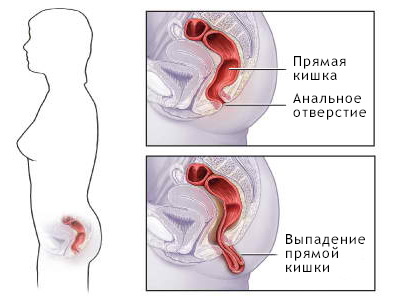
Для обнаружения выпадения слизистой оболочки или всех слоев стенки прямой кишки больного просят потужиться в положении на корточках. Под выпадением прямой кишки подразумевается такое состояние, при котором вся прямая кишка или ее часть на длительный срок или кратковременно располагается кнаружи от заднепроходного отверстия. Для выпадения прямой кишки характерно опущение всех слоев ее стенки с выхождением через анальное отверстие наружу (без выпадения анального отдела). Основной причиной выпадения слизистой оболочки прямой кишки является ослабление ее связи с подслизистой оболочкой вследствие воспалительных процессов.
Кроме того, у взрослых выпадение слизистой оболочки прямой кишки встречается чаще всего как осложнение геморроя со склонностью к выпадению узлов наружу. В этих случаях запор служит предрасполагающим моментом. Понос, сопровождающийся тенезмами, также может приводить к пролапсу прямой кишки. Иным представляется патогенез выпадения всех слоев прямой кишки — различают предрасполагающие и производящие причины. К первым относят особенности строения крестца (степень его изгиба), наличие длинной брыжейки у тазовой части прямой кишки, слабость мышц тазового дна и мышечного аппарата, поднимающего прямую кишку. Ко вторым — повышение внутрибрюшного давления, отмечаемое при запоре, поносе, тяжелом физическом труде, кашле.
Различают 4 степени выпадения прямой кишки.
- При I степени прямая кишка выпадает только во время дефекации и потом самостоятельно вправляется при втягивании больным живота. Размеры выпавшей части — 4-6 см.
- При II степени выпадающую кишку больной вынужден вправлять сам. Размеры выпадения увеличиваются до 6-8 см.
- При III степени прямая кишка выпадает не только при дефекации, но и при легком натуживании (кашле, смехе), при этом отмечается недержание газов (а затем и жидкого кала) вследствие присоединившегося расслабления сфинктера. Размеры выпавшей части — 8-12 см.
- При IV степени прямая кишка всегда выпадает при принятии больным вертикального положения. К расслаблению сфинктера присоединяется воспаление слизистой оболочки выпавшей части кишки, на ней появляются эрозии и язвочки. Размеры выпавшей части > 12 см.
Диагноз выпадения прямой кишки (prolapsus recti) ставят сразу после натуживания больного в положении на корточках — характерно смещение прямой кишки книзу с выхождением (выворачиванием) ее через задний проход (появление в промежности различной величины цилиндра розового цвета с циркулярной складчатостью).
В зависимости от степени выраженности патологоанатомических изменений выделяют 4 формы выпадения:
- Только слизистой оболочки заднего прохода;
- Всех слоев стенки анального канала (prolapsus ani);
- Прямой кишки без выпадения заднего прохода (собственно prolapsus ani);
- Заднего прохода и прямой кишки (prolapsus ani et recti).
Пальпация через прямую кишку как метод исследования
Для диагностики заболеваний используются различные методы исследования прямой кишки, в основном это пальпация и осмотр.
Кроме осмотра и определения размеров выпавшей кишки производят пальцевое исследование для определения сократительной функции сфинктера. Для этого, не извлекая палец из прямой кишки, предлагают больному сжать задний проход, при этом исследующий получает впечатление о силе сжатия пальца сфинктером.
Пальпация прямой кишки у проктологических больных как метод диагностики используется обязательно; при острых воспалительных процессах (парапроктит, острый тромбоз геморроидальных узлов или острая анальная трещина) оно может быть временно отложено. Пальцевое исследование позволяет своевременно обнаружить опухоли прямой кишки, которые развиваются незаметно, протекают под маской геморроя и бывают распознаны подчас в запущенном, неоперабельном состоянии.
При обнаружении опухоли пальпация через прямую кишку дает представление о ее локализации, размерах, поверхности, консистенции и связи с соседними органами. Для расширения диагностических возможностей у ряда больных пальцевое исследование прямой кишки выполняют при переводе из коленно-локтевого в положение на корточки, что позволяет пальпаторно достигать верхнеампулярного отдела прямой кишки.
Ректальное исследование, кроме того позволяет обнаружить ряд других хирургических заболеваний:
- Стенозирующие рубцы после воспалительных процессов;
- Увеличенные (диаметром до 5 см, на ножке) подвижные анальные сосочки (papillae anales) — небольшие выросты слизистой оболочки заднепроходного отверстия, являющиеся остатками клоакальной мембраны);
- Гнойники, инфильтраты и опухоли малого таза;
- Переломы копчика;
- Заболевания мочеполовой системы — гнойный простатит, гиперплазия и рак предстательной железы, воспаление семенных пузырьков, опухоли мочевого пузыря и др.
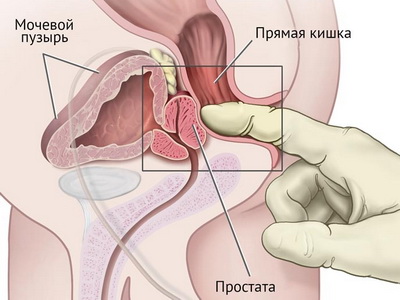
Техника проведения пальцевого ректального исследования прямой кишки
Пальцевое ректальное исследование производят указательным пальцем в резиновой перчатке. Перед введением пальца в анальный канал ладонной поверхностью ногтевой фаланги определяют тонус наружного анального сфинктера — резкое его повышение отмечается при острой анальной трещине, в этом случае из-за резкого болевого синдрома пальцевое исследование невозможно.
По технике пальцевого исследования прямой кишки густо смазанный вазелином палец осторожно вводят в задний проход, при этом исследуют тонус внутреннего сфинктера анального канала, осуществляют пальпацию мягких (спадающихся) или уплотненных геморроидальных узлов, выявляют зону возможной наибольшей болезненности. Затем палец продвигают в ампулу прямой кишки.
Полные свищи имеют отверстия, как на коже, так и на слизистой оболочке — в просвете кишки и заднепроходного отверстия, неполные — имеют только одно отверстие: либо на коже вокруг анального отверстия (неполный наружный свищ), либо на слизистой оболочке прямой кишки или заднепроходного отверстия (неполный внутренний свищ). Диагностика свищей заднего прохода и прямой кишки при наружных неполных и полных свищах заключается в их зондировании. Проведение ректального исследования можно сочетать с зондированием: введенный в наружный свищ зонд может быть обнаружен в просвете прямой кишки введенным в кишку пальцем.
При пальпации воспалительного инфильтрата (парапроктит) определяют его границы и консистенцию, диагностируют возможное размягчение в центре.
У мужчин на расстоянии 5-6 см от заднего прохода через переднюю стенку прямой кишки пальцем ощущается плотное тело предстательной железы, в средней части которого имеется небольшой желобок. Отмечают величину, характер поверхности, консистенцию и болезненность предстательной железы.
Встречаются различные изменения предстательной железы. Так, значительное увеличение и плотноэластическая консистенция характерны для доброкачественной ее гиперплазии; твердая хрящевая консистенция с неравномерной поверхностью и невозможностью отграничения железы от стенки таза — для злокачественной опухоли; выраженная болезненность увеличенной железы (иногда с размягчением в центре) — для острого простатита. При локализации воспалительного процесса в семенных пузырьках (везикулит) они прощупываются в области верхнего полюса предстательной железы в виде двух плотных расходящихся валиков.
У женщин через переднюю стенку прямой кишки прощупывается шейка матки, которую начинающие хирурги иногда принимают за опухоль ампулярного отдела прямой кишки.
В ходе ректального пальцевого исследования детально ощупывают переднюю и заднюю стенки прямой кишки, вогнутую часть крестца (flexura sacralis recti). Пальцевое исследование прямой кишки позволяет обнаружить при переломах крестца, копчика и седалищных костей не только локализованную болезненность, но и смешение отломков.
При деструктивных процессах головки бедра с переходом на вертлужную впадину (coxitis pelvica, опухоли), центральных вывихах бедра сравнительная пальпация правой и левой стенок ампулы позволяет обнаружить, кроме болезненности, наличие костных экзостозов, выступов, инфильтратов.
Если сужен ампулярный отдел прямой кишки, определяют его степень (проходит ли палец), характер инфильтрата, место его расположения, форму, величину, подвижность. Если констатирован язвенный процесс (язвенный проктит, новообразование), изучают характер углубления, края язвы, состояние окружающих тканей, а также подвижность всего инфильтрата.
Пальцевое исследование прямой кишки необходимо у всех больных со злокачественными опухолями пищеварительного тракта для исключения или подтверждения IV стадии заболевания — обнаружение имплантационного метастаза Шнитцлера — метастаз рака, расположенный в клетчатке малого таза между мочевым пузырем или маткой и прямой кишкой. Метастаз в виде бугристой опухоли прощупывается через переднюю стенку прямой кишки, у мужчин он располагается выше предстательной железы.
При гнойных процессах брюшной полости (диффузный перитонит) обязательное ректальное исследование помогает уточнить распространенность процесса (наличие или отсутствие гноя в малом тазу). Гнойник малого таза обнаруживают кпереди от прямой кишки в виде болезненного нависания, выпячивания передней стенки ампулы и размягчения в центре инфильтрата.
При низкой механической кишечной непроходимости в ходе пальцевого исследования обнаруживают расслабление сфинктера, резкое (баллонообразное) расширение пустой ампулы прямой кишки — симптом Обуховской больницы — признак низкой обтурационной толстокишечной непроходимости, наблюдаемый, например, при завороте сигмовидной кишки.
По извлечении пальца из прямой кишки нужно внимательно осмотреть характер выделений, оставшихся на перчатке (неизмененная кровь, следы дегтеобразного кала, слизь, гной).
Посмотрите, как проводится исследование прямой кишки на видео, где продемонстрированы основные мануальные приемы:

 Болезни
Болезни  Педиатрия
Педиатрия Первая помощь
Первая помощь Анатомия
Анатомия Питание
Питание Препараты
Препараты