Лечение рейтера начинается с комплексной диагностики. Важно выявить форму патогенной микрофлоры и её чувствительность к антибактериальным или противомикробным препаратам. Для этого назначается ряд клинических лабораторных анализов. Затем для лечения синдрома Рейтера используются рекомендованные схемы, разработанные для разных вариантов инфицирования. Комплексная терапия урогенитального реактивного артрита у взрослых и детей должна быть основана на укреплении иммунитет, усилении защитных сил организма и запуске регенеративных внутренних процессов. Все используемые методы и препараты описаны подробно в предлагаемой статье. Но применять их можно только под контролем со стороны лечащего врача. При подобных заболеваниях самостоятельное лечение может привести к тому, что воспалительный процесс перейдет в хроническую форму.
Лечение реактивного артрита антибиотиками
Лечение реактивного артрита должно быть комплексным, направленным на возбудителя и различные стороны патогенеза, длительным (до выздоровления или стойкой ремиссии) и этапным (в стационаре, поликлинике и на курорте). Причем меры по ликвидации очага инфекции в мочеполовых органах, особенно в предстательной железе и семенных пузырьках, необходимы для устранения продолжающегося антигенного раздражения, предотвращения рецидива и заражения полового партнера.
Однако большинство исследователей отвергают эффективность коротких курсов антибиотикотерапии и лишь отдельные авторы отмечают, что они могут снизить риск развития рецидива артрита. Многими исследователями ставится под сомнение и эффективность длительных (3—12-месячных) курсов применения противохламидийных антибиотиков.
В основе лечения урогенитального реактивного артрита антибиотиками лежит выявление чувствительности патогенной микрофлоры к воздействию разных групп препаратов.
Что касается персистирующей урогенитальной хламидийной инфекции, то при ее наличии ряд авторов рекомендуют длительный (6—9-месячный) прием рифампина (внутрь по 300 мг/сут). Препарата, отличающегося высокой способностью к пенетрации и истощению всех генов транскрипции хламидий, включая БТШ.
Особенно при его применении в комбинации с азитромицином (внутрь по 0,5 г/сут 5 дней) или доксициклином (внутрь по 100 мг 2 раза в сутки):
Блокирующими синтез хламидийных белков (синергическая эрадикация), или азитромицина (внутрь по 500 мг 5 дней).
А затем рифампицина (внутрь по 500 мг 2 раза в неделю или по 300 мг 2 раза в неделю в течение 6 мес):
При остром течении начинают терапию с ингибирующих хламидии препаратов (ровамицин, абактал, рифогал):
Которые назначаем на 4—7 нед или вводим их лимфотропно в голень на лидазе (например, ровамицин по 1,5 млн ежедневно в течение 5 дней, затем через день — 10 дней).
Это лечение сочетаем с осторожной местной терапией урогенитального очага инфекции, дезинтоксикационными и десенсибилизирующими (гемодез, унитиол и др.):
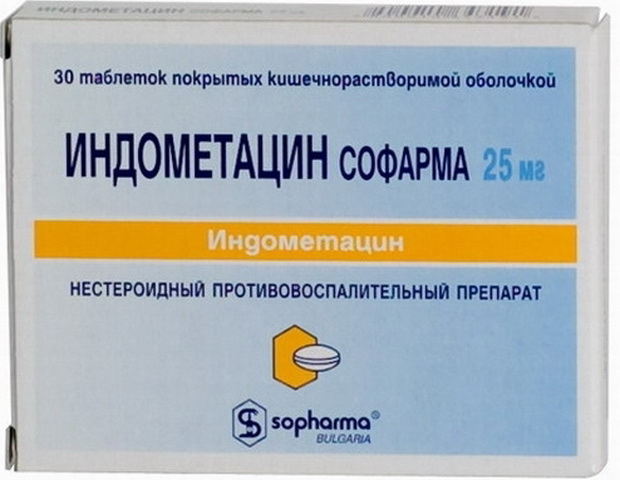
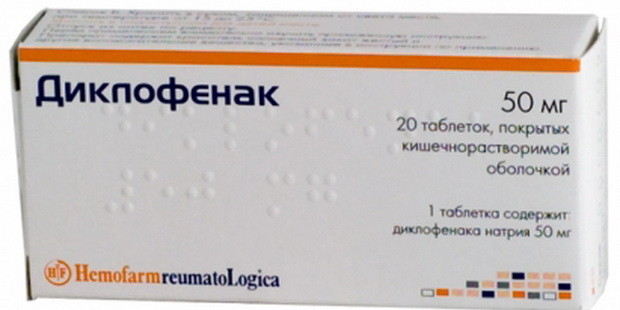
Препаратами, нестероидными противовоспалительными (вольтарен, индометацин, диклофенак и др.):
Средствами, ферментными препаратами, адекватным местным лечением и физиотерапией.
Лечение реактивного артрита у женщин
Кортикостероидные гормоны в I стадии болезни нужно применять лишь в очень тяжелых случаях, сопровождающихся выраженной интоксикацией или высокой лихорадкой. С этой целью применяем преднизолон (короткий курс по 10—30 мг/сут) или дипроспан (внутрь сустава или в/м в дозе 2,0 мл, однократно), причем в сочетании с нестероидными противовоспалительными препаратами. Что касается внутрисуставного введения этих препаратов, то оно целесообразно при поражении 1—2 суставов, особенно при остром течении артрита или наличии энтезитов и бурситов.
При лечении реактивного артрита у женщин больные должны быть госпитализированы, но им противопоказан полный покой; напротив, необходимы постоянные активные движения в пораженных суставах, чтобы не допустить развития контрактур, особенно в затянувшихся и хронических случаях.
Во II стадии — стадии иммунного воспаления — наряду с антибактериальной терапией применяют иммунодепрессивные средства (глюкокортикоиды, биосупрессоры, препараты группы хингамина и т.д.).
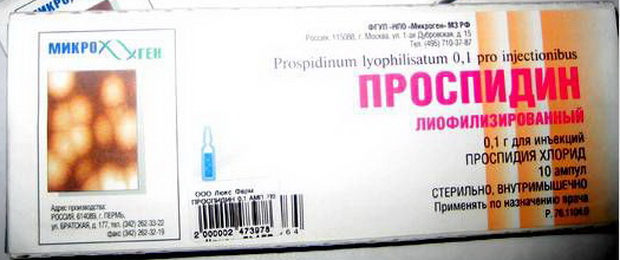
Цитостатики, в частности метотрексат (по 25— 50 мг внутрь или в/м 1 раз в 7-10 дней) или проспидин (100 мг/сут), показаны при наличии распространенных псориазиформных высыпаний и кератодермии:
Препараты золота (кризанол) — при тенденции к затяжному течению и в хронических случаях, а также если не удалось добиться санации воспалительного очага в предстательной железе.
Лечение хронического артрита с наличием признаков эрозивного поражения суставов проводят метотрексатом (внутрь по 7,5— 15 мг/сут 1 раз в неделю на фоне фолиевой кислоты, применяемой внутрь по 5 мг 1 раз в неделю).
Азатиоприном (по 1—4 мг/кг/сут):
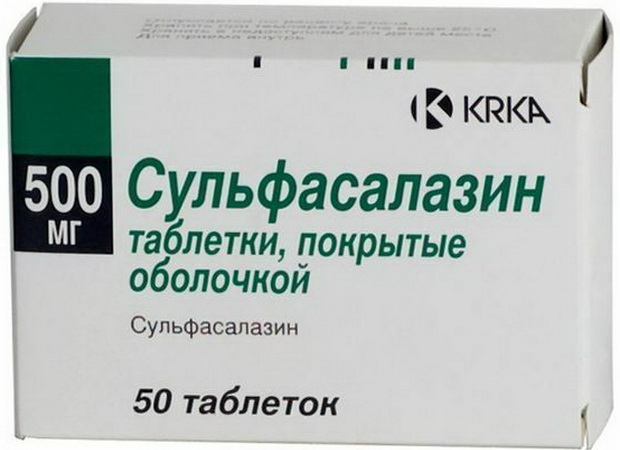
Сульфасалазином (по 2,0 г/сут), а также солями золота или D-пеницилламином:
При этом сульфасалазин более эффективен при поражении периферических суставов, а метотрексат — при спондилоартропатиях:
Сравнимый с нестероидными противовоспалительными препаратами эффект при суставной симптоматике у больных оказывают ароматические ретиноиды.
Первоначальное изучение эффективности биологических препаратов — блокаторов ФНО-а (инфликсимаба, этанерцепта, адалимумаба) подтверждает их как минимум кратковременный эффект и безопасность. Однако, поскольку ФНО является ключевым компонентом в защите организма от инфекций, использование этих препаратов при заболеваниях, вызванных инфекцией, может дать непредсказуемый результат. Поэтому до получения результатов контролируемых исследований эти препараты рекомендуется применять при РеА, рефрактерном к обычной терапии.
Разрешенный к применению в нашей стране биологический агент — блокатор ФНО-а — инфликсимаб вводят в/в капельно в дозе 5 мг/кг каждые 6 нед. (после начальных инфузий на 0-й и 2-й неделе), обеспечивая быстрый (наступающий в 80% случаев через 1 нед. после вливания) удовлетворительный результат в отношении пораженных осевых и периферических суставов.
Лечение болезни Рейтера у мужчин
Определенными особенностями обладает лечение Рейтера у мужчин, поскольку необходимо обратить внимание на патологические процессы, происходящие в предстательной железе.
Разрешению инфильтративных процессов в предстательной железе способствует вобэнзим (внутрь по 5 таблеток 3 раза в сутки до еды, запивая 200 мл воды, продолжительность приема — 20 дней):
При лечении болезни Рейтера у мужчин назначают иммунотропные препараты: интерфероны, человеческий лейкоцитарный интерферон (по 12 капель в каждую половину носа 5 раз в сутки в течение 12 дней) или виферон (в ректальных суппозиториях по 3 млн МЕ/сут, а у детей — индукторы интерферона (циклоферон и др.):
При значительном выпоте в суставную сумку в период острой атаки рекомендуется удаление синовиальной жидкости с последующим введением в полость сустава кортикостероидных гормонов (дипроспан, гидрокортизон, кеналог-40):
Упорные, хронически протекающие суставные процессы со склонностью к анкилозированию лечат внутрисуставным введением цитостатиков (метотрексат и др.):
К уменьшению отека, гиперемии, боли в суставах и утренней скованности быстро приводит экстракорпоральная фотохимиотерапия (фотоферез), которая заключается в следующем: за 1,5—2 ч до процедуры принимают оксаролен-ультра (8-МОП) из расчета 10 мг/кг. Затем извлекают (цитоферез) лимфоциты из 1 л крови и подвергают их УФ-облучению на аппарате «Приз-2» в течение 30 мин. Мощность УФ-излучения 15 мВт/см2. Обработанную таким образом плазменную лейкоцитарную взвесь реинфузируют. Курс лечения включает 4 сеанса.
Также проводят симптоматическое лечение. По показаниям для лечения болезни Рейтера назначают анаболические гормоны, препараты калия, противокандидозные препараты и др.
При упорных синовитах с большим выпотом, болезненных бурситах, фасциитах помимо внутрисуставного введения кортикостероидов проводят фонофорез гидрокортизона, электрофорез нестероидных противоревматических средств в 50% растворе димексида.
При амиотрофиях назначают массаж, АТФ и т.д.
Для местного лечения офтальмий рекомендуются глазные капли «софрадекс» (4—6 раз в сутки) или раствор интерферона:
Кожные очаги лечат кортикостероидными мазями и салициловой кислотой (элоком С):
Эффективны метотрексат и этретинат, которые можно применять в комплексе, а также прием внутрь циклоспорина:
При СПИД-ассоциированном артрите с суставным синдромом, при котором прием зидовудина обычно не помогает, а прием иммуносупрессантов — метотрексата, кортикостероидов, циклоспорина — противопоказан из-за риска развития лейкопении, саркомы Капоши и ряда других осложнений, эффективен ацитретин.
Лечение поражений кожи проводят мазями с глюкортикоидами (адвантан, элоком и др.):
При цирцинарном баланите назначают крем тридерм, травоген или раствор куриазина:
При ксеротическом баланите — мази тридерм, элоком и др.:
При эрозивных процессах во рту назначают полоскания с раствором фурацилина, марганцовокислого калия, натрия гидрокарбоната, солкосерил — дентальную пасту:

Транквилизаторы и психотерапия не противопоказаны, так как успех лечения, особенно в тяжелых и хронических случаях, во многом зависит от усилий, терпения и веры в выздоровление.
Преходящий и умеренный конъюнктивит не требует специфического вмешательства. При симптомах увеита необходимо обращение к офтальмологу. Лечение его проводят местными и системными кортикостероидами, а также метотрексатом и циклоспорином.
Профилактика рецидивов.
Лица, перенесшие болезнь Рейтера, после наступления клинической ремиссии должны состоять на учете и периодическом диспансерном наблюдении (первый год ежеквартально, последующие 6 лет один раз в год) у венеролога и ревматолога. Непременным условием при этом является контроль за состоянием мочеполовых органов даже при отсутствии жалоб, так как латентное воспаление предстательной железы может быть причиной рецидива болезни. Одновременно проводят бактериологический, гематологический, иммунологический и рентгенологический контроль.
Если хронический простатовезикулит сохраняется, несмотря на лечение, то предотвратить повторные поражения суставов и глаз можно с помощью длительного приема хингамина (делагил, плаквенил и т. п.):
Или препаратов золота и периодических поддерживающих курсов санации простатовезикулярного очага (массаж, введение антибиотиков и кортикостероидов трансперинеально и пр.).
Своевременное выявление начинающегося обострения позволяет купировать или смягчить рецидив болезни. Переболевшим следует избегать переохлаждения, проводить осторожное закаливание, лишь постепенно возвращаться к прежним физическим нагрузкам. После выписки из стационара желательно продолжить лечение в соматических санаториях общего типа.
Половые партнеры больных должны быть обследованы. Даже при отсутствии клинических признаков урогенитальной инфекции назначают профилактическое лечение препаратами тетрациклина:
Не являются исключением и лечебные мероприятия, проводимые у детей. Как и у взрослых, внимание уделяется не только эрадикации хламидий, но и противовоспалительной терапии инфицирующего процесса в урогенитальном тракте ребенка.

 Болезни
Болезни  Педиатрия
Педиатрия Первая помощь
Первая помощь Анатомия
Анатомия Питание
Питание Препараты
Препараты