Если раньше считалось, что внутричерепные родовые травмы новорожденных обусловлены исключительно неаккуратным воздействием на голову плода, то теперь ученые пришли к выводу, что ВЧРТ могут возникать и при нормально протекающем родовом акте. Чаще всего подобные мозговые изменения, спровоцированные внутриутробной гипоксией, фиксируются у недоношенных младенцев.
Термином «внутричерепная родовая травма» (ВЧРТ) обозначают тяжелые и глубокие патоморфологические изменения головного мозга в виде кровоизлияний и деструкции ткани.
К ВЧРТ предрасполагают анатомо-физиологические особенности новорожденного: снижение резистентности сосудистой стенки, недостаточно развитая сеть аргирофильных волокон, повышенная проницаемость сосудов, недостаточное развитие ЦНС и как следствие этого несовершенство регуляции сосудистого тонуса и системы гемостаза, функциональная незрелость печени — недостаточность свертывающей системы (снижение концентрации протромбина, проконвертина и др.) и снижение общей коагуляционной способности крови.
Этиология и признаки внутричерепной травмы головы у новорожденного
Ведущее место в этиологии внутричерепной травмы принадлежит гипоксии. Внутриутробная гипоксия может привести к тяжелым нарушениям и множественным кровоизлияниям в мозг без каких-либо механических воздействий.
Метаболические и функциональные расстройства в организме плода, обусловленные асфиксией, вызывают отек мозга, повышение проницаемости стенок сосудов с развитием мелкоочаговых диапедезных кровоизлияний. Кроме того, в стенках сосудов происходят глубокие дистрофические изменения, они становится ломкими. После отхождения околоплодных вод плод испытывает неравномерное давление, которое приводит к расстройству циркуляции в предлежащей части и механическому повреждению тканей мозга.
Механическому повреждению способствуют анатомическое или клиническое несоответствие размеров головки плода и таза матери, неправильное положение плода, тазовое предлежание, стремительные роды, акушерские операции — наложение акушерских щипцов, вакуум-экстракция плода и др.
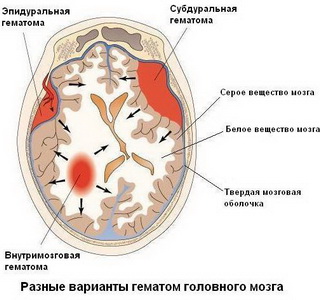
Внутричерепные кровоизлияния могут быть эпидуральными, субдуральными, внутрижелудочковыми, субарахноидальными, внутримозговыми и смешанными.
Наиболее типичные проявления внутричерепных кровоизлияний при внутричерепных травмах новорожденных: нарушения терморегуляции (гипо- или гипертермия), вегетовисцеральные расстройства (срыгивания, патологическое снижение массы тела, метеоризм, неустойчивый стул, тахипноэ, тахи- или брадикардия, расстройство периферического кровообращения), расстройства мышечного тонуса, метаболические нарушения (ацидоз, гипогликемия, гипербилирубинемия), псевдобуль-барные и двигательные расстройства, судороги, прогрессирующая постгеморрагическая анемия.
Эпидуральные кровоизлияния возникают между внутренней поверхностью костей черепа и твердой мозговой оболочкой и не распространяются за пределы черепных швов вследствие плотного сращения в этих местах твердой мозговой оболочки. После непродолжительного «светлого» промежутка (от 3 до 6 ч) развивается синдром сдавления мозга.
Через 6-12 ч после травмы у ребенка наблюдается резкое беспокойство с прогрессирующим ухудшением состояния — вплоть До комы через 24—36 ч. Типичны расширение зрачка на пораженной стороне, судороги, гемипарез на стороне, противоположной гематоме, приступы асфиксии, брадикардия, снижение АД.
Субдуральные кровоизлияния возникают при деформации черепа со смещением его костей. Они чаще наблюдаются при тазовом предлежании и нередко сочетаются с субарахноидальными кровоизлияниями.
Тяжесть состояния ребенка определяется локализацией, темпом нарастания и обширностью кровоизлияния. При супратенториальной субдуральной гематоме в течение 2-4 дней возможно мнимое благополучие после которого появляются и нарастают гипертензионно-гидроцефальный и дислокационный синдромы: беспокойство, напряжение и выбухание родничков, запрокидывание головы, ригидность мышц затылка, расхождение черепных швов, симптом Грефе, расширение зрачка на стороне гематомы, поворот глазных яблок в сторону кровоизлияния с контралатеральным гемипарезом. Возможны судорожные припадки.
По мере нарастания гематомы прогрессируют приступы вторичной асфиксии, брадикардия, вазомоторные нарушения и изменения терморегуляции, судорожные припадки, развиваются ступор и кома.
Нераспознанная субдуральная гематома через 7-10 дней подвергается инкапсуляции, что вызывает атрофию мозговой ткани вследствие сдавления и ишемии.
При субтенториальной локализации гематомы (разрыв намета мозжечка и кровоизлияние в заднюю черепную ямку) состояние новорожденного тяжелое с момента рождения, нарастают симптомы сдавления мозга: ригидность мышц затылка, нарушение рефлексов сосания и глотания, анизокория, отведение глаз в сторону (не исчезающее при повороте головы), грубый вертикальный или ротаторный нистагм, «плавающие» глазные яблоки.
Возможны приступы тонических судорог и симптом «закрытых глаз» (веки не удается раскрыть для осмотра глаз вследствие раздражения рецепторов V пары черепных нервов, заложенных в намете мозжечка). Наблюдаются вялость, бледность, расстройство дыхания, брадикардия; мышечная гипотония часто сменяется повышением мышечного тонуса, появляются гипо- и арефлексия.
Врожденные рефлексы угнетены. Наблюдаются крупноразмашистый тремор, усиливающийся при движении головы, тонические судороги, переходящие в опистотонус. Пронзительный крик, глазодвигательные расстройства (широко открытые глаза, парез взора, вялая реакция зрачков на свет), вертикальный или ротаторный нистагм, угнетение рефлексов сосания и глотания. Зрачок на стороне поражения расширен.
Состояние ухудшается с усилением дыхательных расстройств при перемене положения тела; в терминальной фазе развиваются глубокая кома, тонические судороги, апноэ, брадикардия, иногда гипертермия.
Субарахноидальные повреждения возникают в результате нарушения целости менингеальных сосудов. Кровоизлияние может располагаться в различных областях, чаще в теменно-височной области полушарий большого мозга и мозжечка.
Клиническая картина субарахноидальных кровоизлияний в зависимости от локализации складывается из менингеального и гипертензионно-гидроцефального синдромов (ГГС), а также симптомов выпадения. Симптоматика развивается либо сразу после рождения, либо через несколько дней.
При внутричерепной травме имеются признаки общего возбуждения: беспокойство, «мозговой» крик, нарушение сна. Дети подолгу лежат с широко раскрытыми глазами, выражение лица настороженное или тревожное.
Расхождением черепных швов, нарастанием окружности головы. Возможна ригидность мышц затылка, которая появляется либо через несколько часов после рождения, либо на 2-3-й день жизни. Отмечаются желтуха, гипо- или гипертермия (чаще) на 3-4-й день жизни, сохраняющаяся в течение нескольких дней, значительная потеря массы тела, анемия.
Внутримозговые кровоизлияния возникают при повреждении концевых ветвей передних и задних мозговых артерий. Артерии крупного и среднего калибра повреждаются редко. При мелкоточечных геморрагиях клиническая картина заболевания мало выражена и нетипична. Наблюдаются вялость, срыгивание, нарушение мышечного тонуса и физиологических рефлексов, нестойкие очаговые симптомы, нистагм, анизокория, страбизм, фокальные кратковременные судороги, симптом Грефе.
Выявляются очаговые симптомы: расширенные зрачки (иногда шире на стороне гематомы), косоглазие, горизонтальный или вертикальный нистагм, «плавающие» движения глазных яблок, нарушение рефлексов сосания и глотания. Сухожильные рефлексы снижены, но вскоре могут повышаться на стороне, противоположной кровоизлиянию. Типичны очаговые двигательные расстройства, судороги, чаще односторонние, крупноразмашистый тремор.
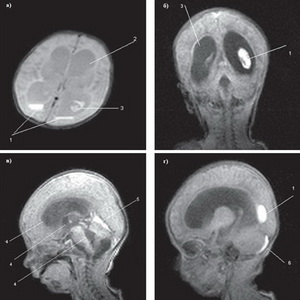
Для установления диагноза внутричерепной травмы головы используют дополнительные методы: спинномозговую пункцию с цитологическим и биохимическим исследованием жидкости, офтальмоскопию, измерение ВЧД, диафаноскопию черепа, ЭЭГ и т.д. ВЧД у здоровых детей не превышает 100 мм вод. ст., у новорожденных с родовой травмой повышается до 160 мм вод. ст. и выше.
Изменения в сетчатке глаз могут выявляться раньше, чем четкие клинические признаки родовой травмы. С помощью ЭЭГ можно выявить изменения функции мозга, свидетельствующие о нарушении мозгового кровообращения, в некоторых случаях — осуществить топическую диагностику церебральных расстройств, распознать ГГС, генерализованный и локализованный отек мозга, а также всевозможные варианты внутричерепных кровоизлияний.
Лечение и кормление ребенка с внутричерепной мозговой травмой
Лечение новорожденных с ВЧРТ начинается в родильном зале с проведения реанимационных мероприятий, затем продолжается в первые 7-8 дней в палатах интенсивной терапии, организуемых при отделении новорожденных, на 8-9-е сутки ребенка переводят в специализированное отделение. Кормление ребенка с родовой травмой или с подозрением на нее начинают через сутки после рождения.
Способ кормления зависит от тяжести состояния (через зонд или из соски). Нежелательно прикладывать ребенка к груди ранее З-5-ro дня жизни. В остром периоде применяют патогенетическую терапию — гемостатическую, дегидратационную, дезинтоксикационную, устранение дефицита калия, метаболического ацидоза, гипофункции надпочечников, дыхательных расстройств.
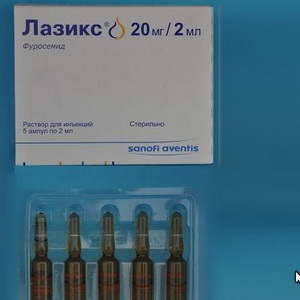
При проведении гемостатической терапии необходимо следить за состоянием свертывающей системы крови. С целью дегидратации применяют лазикс в дозе 1-3 мг/(кг•сут) в 2-3 приема — внутрь или внутривенно с одновременным назначением панангина по 14 таблетки 2 раза в день или 5 % раствор калия ацетата по 5 мл 2 раза в день, внутрь.
Хорошими дегидратационными средствами являются также 25 % раствор магния сульфата, 10% раствор сорбитола, маннитола (сухое вещество) 1 г/кг, концентрированный раствор плазмы (сухая плазма, разведенная бидистиллированной водой в соотношении 2:1).
С целью дегидратации в родильном доме не рекомендуется пользоваться диакарбом, так как он вызывает или усиливает ацидоз, наблюдаемый при родовой травме. Применение мочевины также не показано, так как она может усилить геморрагические явления.
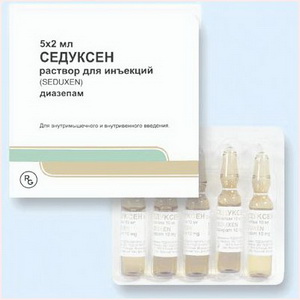
После прекращения судорог применяют поддерживающую терапию люминалом в сочетании с дифенином (оба препарата — в суточной дозе по 5 мг/кг, разделенной на 3 приема). В качестве дезинтоксикационных средств назначают реополиглюкин по 10 мл/кг.
Кроме патогенетического лечения, новорожденные с внутричерепной травмой мозга нуждаются в посиндромной терапии: устранении ССН, гипертермии, ДН, повышенной нервно-рефлекторной возбудимости, судорог.

 Болезни
Болезни  Педиатрия
Педиатрия Первая помощь
Первая помощь Анатомия
Анатомия Питание
Питание Препараты
Препараты