В МКБ-10 болезнь дискинезия желчевыводящих путей кодируется как К82.8. Это заболевание, нередко развивающееся как у взрослых, так и у детей, не является смертельно опасным, но при несвоевременном или некорректном лечении с игнорированием рекомендаций по диетотерапии может привести к таким патологиям, как анемия, панкреатит, холангит и желчнокаменная болезнь.
Дискинезия желчевыводящих путей – это состояние, при котором происходит нарушение моторной функции и тонуса желчного пузыря, что вызывает нарушение выделения желчи в просвет кишечника.
Данное состояние может проявляться двумя основными механизмами: усилением (гипертонус) или ослаблением (гипотонус) функций желчного пузыря. Это уменьшает выброс желчи в кишечник, что вызывает недостаточное переваривание пищи.
Классификация заболевания дискинезия желчевыводящих путей
Классификация дискинезии желчевыводящих путей проводится по первичности поражения и по характеру нарушений моторики.
По первичности поражения:
- первичные дискинезии (как самостоятельная группа заболеваний);
- вторичные дискинезии (при различных заболеваниях желчного пузыря, двенадцатиперстной кишки и поджелудочной железы).
По характеру нарушений моторики:
- гиперкинетическая (гипертоническая);
- гипертоническая дискинезия желчного пузыря;
- гипертонус пузырного протока и сфинктера Одди;
- сочетание этих вариантов.
Гипокинетическая (гипотоническая) форма дискинезии желчевыводящих путей бывает:
- с гипотонией желчного пузыря;
- с недостаточностью сфинктера Одди;
- с сочетанием этих вариантов.
- смешанная (гипертонически-гипокинетическая дискинезия, при которой гипертонус одних структур сочетается с гипотонией других отделов желчевыводящих путей).
Признаки и причины дискинезии желчевыводящих путей
Главным признаком дискинезии желчевыводящих путей являются боли в правой подвздошной или подложечной области, которые могут быть острыми и непостоянными (чаще), возникающими несколько раз в неделю или в месяц, реже они могут быть тупыми и длительными. Приступы этих болей могут возникать после волнений, нервно-психической нагрузки, реже после нарушения диеты, интенсивной физической нагрузки или даже без видимых причин. Чаще всего эти приступы проходят самостоятельно.
Кроме болей могут возникнуть запоры, поносы или чередования их, а также периодические приступы тошноты или даже рвота.
Причины возникновения дискинезий желчных путей до настоящего времени окончательно не выяснены. Но по происхождению дискинезии делятся на первичную и вторичную.
Первичная дискинезия возникает из-за нарушения нервно-мышечной регуляции двигательной активности желчного пузыря и сфинктеров желчных путей. Считается, что такая разновидность заболевания бывает у людей астенического телосложения, имеющих невротические или психоэмоциональные нарушения. Часто им наряду с диагнозом дискинезии желчевыводящих путей ставят диагнозы нейроциркуляторной дистонии или вегетососудистой дисфункции. Причинами появления первичной дискинезии также могут стать заболевания эндокринной системы, в частности заболевания щитовидной железы, половых желез, климакс.
Вторичная дискинезия желчного пузыря и желчевыводящих путей возникает у людей с такими заболеваниями желудочно-кишечного тракта, как хронический гастрит, дуоденит, энтерит, колит. Особенно часто эта разновидность дискинезии встречается при заболеваниях двенадцатиперстной кишки, когда из-за поражения клеток слизистой оболочки двенадцатиперстной кишки нарушается выброс ими холецистокинина. Помимо этого, вторичная дискинезия возникает у больных желчекаменной болезнью или хроническим холециститом.
Причинами развития этого типа дискинезии желчевыводящих путей могут быть нарушение функций нервной системы (невроз, психическая травма, вегетососудистая дистония), недостаточная двигательная активность, хронические заболевания желчного пузыря и желчных путей, инфекции, другие заболевания органов брюшной полости (гастрит, дуоденит, язвенная болезнь, энтерит, колит), гинекологические заболевания, гормональные нарушения, врожденное неправильное строение желчного пузыря и желчных путей. А также мышечная слабость желчных путей (чаще всего у болезненных, ослабленных людей), которая возникает при сидячем образе жизни и недостаточности натурального питания.
Если заболевание дискинезия желчевыводящих путей возникло на фоне лямблиоза, а также других паразитарных или хронических заболеваний, таких как гастрит, дуоденит, язвенная болезнь, колит, аднексит (воспаление придатков) и других, то необходимо излечить сначала основное заболевание (или добиться максимально длительного бесприступного периода). Но в любом случае правильный диагноз должен поставить врач.
Чаще всего это заболевание наблюдается у женщин (77 % больных), и преимущественно в молодом возрасте (до 40 лет).
Также причинами дискинезии желчевыводящих путей являются нарушение нейрогуморальной регуляции, неврозы, диэнцефальный синдром, солярит, эндокринно-гормональные нарушения (при гипо– и гипертиреозе, климаксе, недостаточной функции яичников, надпочечников и других эндокринных желез).
На этих фото показаны симптомы дискинезии желчевыводящих путей:

Виды и формы дискинезии желчевыводящих путей
Гипертонически-гиперкинетическая форма возникает рефлекторно (при язвенной болезни, колите, аппендиците, аднексите и т. д.), при нарушении выработки гастроинтестинального гормона (холецистокинина-панкреозимина) слизистой оболочкой двенадцатиперстной кишки, при атрофическом дуодените и других заболеваниях. Астенические состояния, обусловленные перенесенными тяжелыми инфекционными заболеваниями, вирусным гепатитом, авитаминозом, недостаточное питание, различные эндогенные и экзогенные интоксикации также могут привести к развитию дискинезий желчных путей. При выраженной астенической конституции, малоподвижном образе жизни, нерациональном питании с очень большими интервалами между приемами пищи сравнительно часто выявляется гипотонически-гипокинетическая форма дискинезий. Частое, но нерегулярное питание, чрезмерное увлечение острыми блюдами, систематическое применение в пищу специй, раздражающих слизистую оболочку пищеварительного тракта, предрасполагают к возникновению гипертонически-гиперкинетической дискинезии желчных путей. Органические поражения желчевыделительной системы (холециститы, холангиты, желчнокаменная болезнь и другие), паразитарные, глистные инвазии пищеварительного тракта нередко протекают с выраженными явлениями дискинезии желчного пузыря и желчных путей.
Дискинезия может развиваться и при отсутствии значительных изменений желчного пузыря и внепеченочных желчных ходов, но в этих случаях ее следует считать самостоятельной, так называемой нозологической, единицей (т. е. отдельным заболеванием).
С одной стороны, дискинезия желчевыводящих путей может способствовать развитию воспалительного процесса и камнеобразованию. С другой стороны, она часто встречается при желчно-каменной болезни, воспалительных заболеваниях желчных путей, их аномалиях.
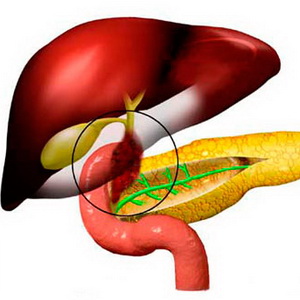
Кожа при данной форме болезни не изменяется, отмечается склонность к полноте.
Болевой симптом при гиперкинетической форме дискинезии желчных путей является следствием внезапного повышения давления в желчном пузыре, который сокращается при спазме сфинктера Мартынова-Люткенса и/или сфинктера Одди.
Гипокинетическая форма дискинезии характеризуется постоянной тупой и ноющей болью в правом подреберье. Типичные зоны распространения боли отсутствуют.
Чрезмерные эмоции, а иногда и прием пищи усиливают болевые ощущения и чувство распирания в области правого подреберья. Больные часто жалуются на плохой аппетит, отрыжку, тошноту, горечь во рту, вздутие живота, запор (реже понос).
Гипокинетическая форма дискинезии желчных путей чаще встречается у людей с преобладанием тонуса симпатического отдела вегетативной нервной системы.
Боль возникает в результате растяжения желчного пузыря. Этому способствует выделение антихолецистокинина, избыточное количество которого значительно подавляет образование холецистокинина в двенадцатиперстной кишке. Уменьшение синтеза холецистокинина в еще большей степени снижает двигательную активность желчного пузыря.
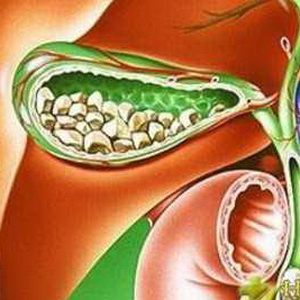
При гиперкинетической (гипертонической) форме дискинезии объем пузырной желчи (порции «В»), получаемой при зондировании, и объем пузыря, определяемый по холецистограмме, не превышают 20 мл. Выделение «В»-желчи во время дуоденального зондирования происходит стремительно сопровождается болью, тошнотой, иногда рвотой. Нередко при этом виде дискинезии желчевыводящих путей наблюдается прерывистое выделение порции «В». Зондирование не приносит облегчения, наоборот, нередко после этой процедуры у больных усиливается боль в правом подреберье.
У больных с гипокинетической (гипотонической) дискинезией желчного пузыря желчь выделяется с большими промежутками (до 60 мин и более, нередко лишь после повторного введения раздражителя). Объем порции «В» достигает 50-100 мл и более.
Во время зондирования пациенты отмечают уменьшение выраженности боли в правом подреберье. Для подтверждения диагноза проводится рентгенологическое исследование, в ходе которого определяется объем желчного пузыря и оценивается его сократимость.
Гипер– и гипокинетические формы дискинезии желчного пузыря нередко сочетаются с различными нарушениями тонуса мышечного аппарата желчевыводящих путей. Дискинезия желчных протоков обычно возникает в результате нарушения нейрогуморальной регуляции механизмов расслабления и сокращения сфинктеров Одди, Мартынова-Люткенса и Мирицци. В одних случаях преобладают атония («расслабленность») общего желчного протока и спазм сфинктера Одди вследствие повышения тонуса симпатического отдела вегетативной нервной системы, в других – гипертония и гиперкинезия (повышение двигательной активности) общего желчного протока при расслаблении упомянутого выше сфинктера, что связано с возбуждением блуждающего нерва (как вы, наверное, помните, этот нерв относится к парасимпатическому отделу вегетативной нервной системы).
Диагноз «гипертония сфинктера Одди» ставят в случаях, когда фаза закрытого сфинктера длится дольше 6 мин, а выделение желчи из общего желчного протока замедленно, прерывисто, иногда сопровождается сильной коликообразной болью в правом подреберье.
Диагноз становится бесспорным, если в ходе внутривенной холангиографии обнаруживается, что ширина общего желчного протока составляет 10–14 мм. Расширение этого желчного протока свыше 14 мм свидетельствует о наличии препятствия (камня, опухоли) в области сфинктера Одди.
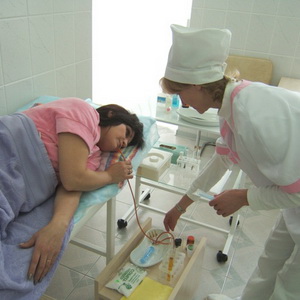
Для подтверждения диагноза «гипотония сфинктера Одди» необходимо проведение внутривенной холангиографии.
Диагноз «недостаточность функции (гипотония, атония) сфинктера Одди» устанавливается при быстром (в течение первых 15–20 мин после введения) поступлении контрастного вещества в двенадцатиперстную кишку при ширине общего желчного протока до 9 мм. Иногда в таких случаях на холеграммах желчный пузырь не контрастируется, что может послужить основанием для ошибочного заключения о наличии «отключенного» и, следовательно, нефункционирующего желчного пузыря.
Недостаточность функции сфинктера Одди способствует развитию панкреатита. Своевременные диагностика и лечение могут предотвратить возникновение этого опасного заболевания.
При гипертонии сфинктера Мартынова-Люткенса увеличивается длительность (нередко до 30 мин) выделения желчи из двенадцатиперстной кишки и общего желчного протока (порции «А»), выделение желчи из желчного пузыря, порции «В», иногда сопровождается болевыми ощущениями в правом подреберье. С другой стороны, уменьшение продолжительности выделения порции «А» и появление пузырной желчи сразу же после окончания фазы закрытого сфинктера Одди дают возможность предположить наличие гипотонии сфинктера Мартынова-Люткенса.
Для решения вопроса о том, является ли дискинезия желчных путей самостоятельным заболеванием или же сопутствует хроническому бескаменному холециститу, необходимо провести микроскопическое и биохимическое исследования желчи.
При выявлении симптомов дискинезии желчевыводящих путей для назначения лечения необходимо пройти полную диагностику.
Диагностика болезни дискинезия желчных путей (с видео)
Очень важно не перепутать дискинезию желчных путей у взрослых и детей с другими серьезными заболеваниями, имеющими похожие симптомы. Диагностика заболевания начинается с опроса больного и его осмотра. Затем врач назначает дополнительные обследования. Первым из них будет биохимический анализ крови, с помощью которого во время обострения можно обнаружить повышение уровня печеночных ферментов в крови. Затем необходимо провести ультразвуковое исследование желчного пузыря и его протоков, чтобы правильно оценить их состояние.
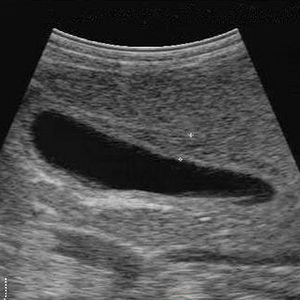
Для уточнения характера нарушений функции желчевыводящих путей выполняют дуоденальное зондирование или ультразвуковое исследование с желчегонным завтраком (обычно это два сырых яичных желтка). Измеряя размеры желчного пузыря до и после желчегонного завтрака, врач делает заключение о характере двигательных нарушений и виде дискинезии. Кроме того, метод позволяет уточнить наличие или отсутствие камней или песка и воспалительных изменений в желчном пузыре.
При гипертонической форме дискинезий введение стимулятора желчеотделения часто вызывает приступ боли. В результате этого фракция пузырной желчи выделяется быстро или прерывисто, а фаза сокращения желчного пузыря может быть сжата. При гипокинетической дискинезии после стимуляции желчь из желчного пузыря вытекает через большой промежуток времени и ее выделение происходит медленно.
Для диагностики дискинезии желчевыводящих путей также проводится холецистография и внутривенная холеграфия. Эти исследования выявляют изменения в наполнении и опорожнении желчного пузыря и позволяют исключить другие заболевания желчных путей.
Холецистография – метод рентгенологического исследования желчного пузыря с введением в организм специального рентгеноконтрастного вещества, содержащего йод. Вечером накануне исследования пациенту дают таблетки или порошок такого вещества. В кишечнике оно всасывается в кровь, проникает в клетки печени и вместе с желчью попадает в желчный пузырь. Здесь рентгеноконтрастное вещество накапливается, и через 12–15 часов на рентгенограммах выявляется интенсивная тень желчного пузыря.
Внутривенная холеграфия представляет собой рентгенологическое исследование желчных путей и желчных протоков после внутривенного введения содержащего йод контрастного вещества. Метод позволяет создать гораздо более высокую его концентрацию в крови и желчи. Поэтому уже через 10–15 минут после введения препарата на рентгенограммах можно увидеть контрастное изображение сначала желчных протоков, а затем и желчного пузыря. Серия рентгенограмм позволяет наблюдать весь процесс заполнения желчного пузыря. Через 2–4 часа после внутривенного введения контрастного вещества на рентгенограммах проявляется однородная тень желчного пузыря, полностью заполненного контрастированной желчью.
В отличие от холецистографии внутривенная холеграфия позволяет получить тень не только желчного пузыря, но и желчных протоков. Исследование можно проводить даже при таких заболеваниях, как нарушение всасывания в кишечнике. Однако метод нецелесообразно использовать при паренхиматозной желтухе и диффузных заболеваниях печени со снижением ее функции.
Еще один метод исследования функции желчевыводящих путей – холангиография. Он заключается во введении йодсодержащего контрастного вещества непосредственно в желчные пути, например, с помощью пункции желчного пузыря. Холангиография позволяет достаточно полно оценить структуру и функцию всех желчных путей, включая желчные протоки. При необходимости метод может применяться даже в тех случаях, когда у больного обнаружены паренхиматозная желтуха и заболевания кишечника.
На видео «Дискинезия желчевыводящих путей» показано, как проводится диагностика заболевания:
Что делать при постановке диагноза «дискинезия желчевыводящих путей»
Если вы уже обследованы и получили диагноз «дискинезия желчевыводящих путей», то должен быть указан и тип – гипотонический (со снижением тонуса) или гипертонический (с чрезмерным повышением тонуса).

А что делать при дискинезии желчевыводящих путей с повышенным тонусом (гипертоническим типом)? В этом случае следует принимать успокаивающие препараты, такие, например, как настойка валерианы, пиона, боярышника, пустырника. Минеральные воды в этом случае лучше принимать следующие: «Славяновская», «Смирновская курорта Железноводск», «Ессентуки № 4» и «Ессентуки № 20», «Нарзан № 7» в горячем (теплом) виде. Количество от 0,5 до 1 л разделить на 5–6 приемов в сутки.
В следующем разделе статьи описано, как лечить дискинезию желчевыводящих путей у взрослых.
Как лечить дискинезию желчевыводящих путей у взрослых медикаментами
Лечение дискинезии желчных путей в значительной степени определяется причинами, вызвавшими заболевание. Например, первичные дискинезии желчного пузыря относятся к психосоматическим заболеваниям, и в их лечении большое значение придается психотерапевтическим мероприятиям. Проводить такое лечение должен только квалифицированный психотерапевт, но больные с большой неохотой обращаются к подобным специалистам, считая, что страдает лишь тело. Дальнейшее лечение зависит от вида дискинезии.
Начать лечение как лечить дискинезию желчевыводящих путей взрослым следует с нормализации режима питания, режима труда и отдыха и состояния нервной системы. При дискинезии гипертонического типа из меню исключаются жареные и острые блюда, приправы, копчености, алкогольные напитки. Рекомендуется питаться часто, но небольшими порциями. Назначается физиотерапевтическое и санаторно-курортное лечение, лечебная физкультура. При болях принимать спазмолитические средства и седативные сборы лекарственных трав.
При дискинезии гипокинетического типа меню можно немного разнообразить и включить в него препараты, стимулирующие двигательную активность желчных путей:
Сорбит, ксилит, сульфат магния.
Рекомендуется проводить дуоденальные зондирования с освобождением желчного пузыря от желчи или промывание желчных путей. Больному предлагается специальная методика, по которой он может самостоятельно проводить стимуляцию сокращения желчного пузыря. Одновременно назначается лечебная физкультура и санаторно-курортное лечение. Хирургическое лечение дискинезии желчных путей, как правило, не проводится.
А как лечить как лечить дискинезию желчевыводящих путей у взрослых в гипотонической форме? Так как это заболевание обычно сочетается с воспалением желчного пузыря и желчных протоков, рекомендуется проводить антибактериальную терапию и физиолечение: электрическое поле УВЧ, индуктотермия, СМТ (синусоидальные модулированные токи), микроволновая терапия на область печени с последующим курсом электростимуляции желчного пузыря, аппликации парафина или озокерита.
Что можно есть при дискинезии желчевыводящих путей: рекомендации по питанию
При гипокинетической дискинезии желчевыводящих путей в рационе питания должны преобладать продукты, богатые пищевыми волокнами. Это хлеб из муки грубого помола или с добавлением в муку дробленых зерен и отрубей, выпечка и блюда из молотых пшеничных отрубей и пророщенного зерна, гречневая и пшенная каши, свежие овощи и фрукты, сухофрукты. Что ещё можно есть при дискинезии желчевыводящих путей, так это некрепкие мясные и рыбные бульоны, сметану, сливки, яйца. Если дискинезия сочетается с хроническим холециститом, то употреблять яйца следует осторожно, в том случае, когда после их употребления отсутствуют боли, горечь во рту и тяжесть в правом подреберье. Прием пищи должен быть частым, 5–6 раз в день, но небольшими порциями и с включением жиров, в том числе в вечерние часы. В диету также входят холодные первые и сладкие блюда и напитки.
Важная рекомендация при дискинезии желчевыводящих путей – исключить из рациона продукты и блюда, усиливающие брожение и гниение в кишечнике и отрицательно влияющие на другие органы пищеварения. Среди них продукты, богатые эфирными маслами, и жирные блюда. Пищу нужно готовить в основном из неизмельченных продуктов, варить в воде или на пару, запекать, но не жарить.
Что касается химического состава и энергетической ценности суточной диеты, то рекомендуются следующие ее параметры: белки – 70 г, из них 50 % животного происхождения, жиры 80–85 г, из них 25 % растительного происхождения, углеводы 360–370 г, поваренная соль – 12–15 г, свободная жидкость – 1,5 л. Всего около 2500 ккал. По утрам натощак желательно пить холодную воду с медом, фруктовые или овощные соки, а перед сном – кефир, компоты из свежих или сухих фруктов и есть свежие фрукты.
Помощь и профилактика дискинезии желчных путей
Как известно, болезнь лучше предупредить, чем потом долго и мучительно лечить. Дискинезия желчных путей не исключение. В целях профилактики заболевания необходимо сделать следующее. Начать соблюдать режим рационального питания, уменьшить до минимума, а лучше совсем отказаться от употребления алкоголя, нормализовать режим труда и отдыха, систематически заниматься физкультурой, стараться не попадать в стрессовые ситуации на работе и дома. Кроме того, нужно беречь свое здоровье и своевременно лечить все болезни.
Первостепенное значение в профилактике дискинезии желчных путей и желчного пузыря придается укреплению нервной системы, соблюдению режима питания, своевременному лечению заболеваний желудка и кишечника. Важное значение имеют ежедневные прогулки, занятия физическим трудом и лечебной физкультурой тонизирующего типа с постепенным увеличением нагрузки, а также употребление витаминов.

Для оказания помощи при дискинезии желчевыводящих путей в гипотонически-гипокинетической форме назначают электрофорез сульфата магния, ультразвук, гальванизацию, дарсонвализацию, диадинамотерапию на область желчного пузыря. При гипертонически-гиперкинетической форме рекомендуют парафин или озокерит, грязелечение, диадинамотерапию, электрофорез с новокаином, электрофорез с сульфатом магния.
Лекарственный электрофорез довольно широко применяется при всех формах дискинезий желчевыводящих путей, однако он имеет ряд противопоказаний: новообразования, температура 38 °C и выше, кровотечения, гнойные воспаления на коже, беременность, аллергия к лекарственному препарату.
Причины возникновения дискинезии желчных путей у детей
Дискинезия желчевыводящих путей у детей может развиться на фоне врожденной патологии, когда ребенок рождается с уже имеющейся перетяжкой в желчном пузыре. При такой ситуации желчь не может свободно вытекать из желчного пузыря в кишечник, растягивает стенки органа-резервуара и приводит к выраженным болевым реакциям и расстройствам пищеварения.
Среди самых частых внешних причин дискинезии желчевыводящих путей у детей выделяют следующие:
- пищевые погрешности и нерациональная диета ребенка (злоупотребление жареной и жирной пищей, сладостями, выпечкой, кремами на растительных маслах);
- кишечные паразиты у детей (глистные инвазии, особенно у детей дошкольного и младшего школьного возраста);
- наличие гепатита, частые пищевые отравления, дизентерия;
- пищевая аллергия;
- наличие язвенной болезни, поражений почек, дисбактериоз;
- повышенные эмоциональные нагрузки, длительное отсутствие отдыха.
Малыши могут заболеть из-за необходимости идти в детский сад, школьники – из-за переживаний, связанных со школьными отметками, новым распорядком дня, новым коллективом, новыми требованиями. Часто причиной заболевания являются гельминты и, в частности, лямблии.
Особую роль в развитии дискинезии желчевыводящих путей играют погрешности в питании: большие интервалы между приемами пищи, обилие жирных и жареных блюд. Дискинезия подобна айсбергу – это одно из проявлений болезней верхнего отдела пищеварительного тракта. Из-за нарушения тонуса желчного пузыря и мышц-сжимателей (сфинктеров) происходит застой желчи, что делает ее кислой, способствуя возникновению воспалений и беспрепятственному заселению кишечника гельминтами.
Как проявляется дискинезия желчевыводящих путей у детей: симптомы болезни
Первыми проявлениями заболевания у детей, особенно раннего возраста, принято считать невротические реакции, раздражительность, немотивированную слабость, быструю утомляемость, обусловленные постоянными стрессами, волнениями, частыми плачами. Характерны обострения осенью и весной, длительность течения заболевания — 1-2 года. После указанного срока при проведении правильного лечения все проявления болезни должны исчезнуть с полной нормализацией функции пораженного органа – желчного пузыря.
Симптомами дискинезии желчевыводящих путей у детей являются непостоянные, приступообразные, резкие внезапно возникающие боли в животе. Реже они могут быть тупыми, ноющими, усиливаться при погрешности в питании.
Боли обычно возникают через 30-40 минут после еды, реже-через 1-1,5 часа. Болит преимущественно справа, под реберной дугой, причем боли несколько уменьшаются, когда ребенок лежит на правом боку. При смене положения тела, поворотах на левый бок, активных попытках встать боль усиливается за счет смещения желчного пузыря. Поэтому в период приступа важно соблюдать постельный режим.
Как вылечить дискинезию желчевыводящих путей: детская терапия
Поставить правильный диагноз сможет только врач, не стоит медлить с его вызовом, особенно если боли усиливаются. Помните, что у ребенка боли в животе могут оказаться симптомом других серьезных заболеваний. При подтвержденных симптомах дискинезии желчевыводящих путей у детей лечение следует начинать незамедлительно.
Терапия данного состояния предусматривает комплексный подход. Необходимо устранить основную причину, которая привела к нарушению функции желчевыводящих путей. Для нормализации моторики пищеварительного тракта назначают метоклопрамид, домперидон. Для снятия спазмов с желчевыводящих путей и улучшения оттока желчи применяют холагогум, хофитол, урсосан. Также для детской терапии дискинезии желчевыводящих путей и улучшения выделения желчи используют такие препараты, как гепабене, фламин, холагол, холензим, холафлукс.

Большое значение для здоровья ребенка имеет профилактика, а не лечение болезней органов пищеварения. Профилактика дискинезии желчевыводящих путей должна осуществляться путем создания ребенку условий для рационального питания, оптимального режима труда и отдыха. Требуются лечение хронических воспалительных процессов желудочно-кишечного тракта и устранение глистных инвазий.
Все дети, страдающие дискинезией желчевыводящих путей, должны находиться под диспансерным наблюдением не менее одного года с момента наступления ремиссии и исчезновения признаков поражения.
Санаторно-курортное лечение должно проводиться в местных санаториях, на курортах минеральных вод.

 Болезни
Болезни  Педиатрия
Педиатрия Первая помощь
Первая помощь Анатомия
Анатомия Питание
Питание Препараты
Препараты