В эндокринологической практике из болезней околощитовидных желез наиболее часто диагностируются гиперпаратиреоз и гипопаратиреоз (патологии, связанные с повышенной или пониженной функцией).
Гораздо реже встречаются псевдогипопаратиреоз и паратиреоидная остеодистрофия.
Симптомы некоторых заболеваний паращитовидных желез у женщин и мужчин могут быть отличны, но клиническая картина всех опухолей, как правило, идентична.
Гиперпаратиреоз
Гиперпаратиреоз – это эндокринная патология, развивающаяся в результате повышения гормональной активности паращитовидных желез, при этой болезни увеличивается образование паратгормона.
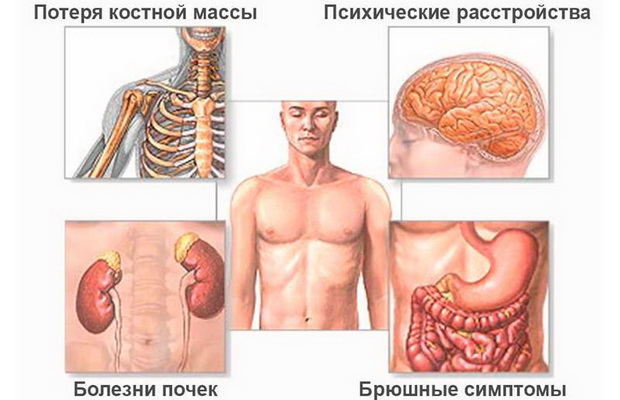
Болезнь может быть обусловлена как диффузным увеличением (гиперплазия) желез, так и образованием в них доброкачественной опухоли (аденомы). При несвоевременном лечении (хирургическом удалении желез) болезнь проявляет себя развитием генерализованной остеодистрофии, при которой поражаются костный скелет, почки, желудок и кишечник.
Разрушение костей, нарушение их анатомической и функциональной целостности связано с нарушением обмена кальция и фосфора вследствие повышенного уровня паратгормона в крови.
При лабораторном исследовании находят повышение уровня кальция в крови и ускоренное выведение его с мочой. Содержание же фосфора в крови уменьшается вследствие повышенного его выделения с мочой.
Повышенное количество фосфора в моче, приводя к повышению в ней и кальция, способствует образованию камней в почках, вследствие чего развивается почечнокаменная болезнь.
Костная ткань (вследствие вымывания из нее кальция) замещается соединительной (нерабочей) тканью. Из-за нарушения минерального обмена может развиваться не только почечнокаменная болезнь, но и язвенная болезнь желудка и кишечника.
Гиперпаратиреоз развивается довольно медленно. И больные в первые месяцы могут не предъявлять каких-либо серьезных жалоб.
Симптомы болезни в первое время малозаметны. Отмечаются нарастающая утомляемость, психическая подавленность. Появляются и желудочно-кишечные расстройства, а также мышечные и суставные боли.
По прошествии нескольких недель или месяцев симптомы болезни, связанные с продолжающейся гиперпродукцией паратгормона, обостряются из-за нарастающих дистрофических процессов в костях, почках, желудочно-кишечном тракте.
Гиперкальциемия (прогрессирующая) начинает проявлять себя общей слабостью, анорексией, тошнотой, рвотой, похуданием. Усиливаются боли в суставах и мышцах. Если уровень кальция в крови возрастает до 15—20 мг на 100 г крови, то у больного развивается неукротимая рвота, что приводит к обезвоживанию организма.
Больные становятся сонливыми, но иногда наступает повышенная психическая возбудимость. В запущенных случаях больной может впасть в коматозное состояние с длительной потерей сознания.
Заметно нарушается костный скелет. Он деформируется (особенно позвоночник). Грудная клетка, нижние конечности также деформируются.
Увеличиваются размеры черепа, в полостях которого возникают кисты. Даже при незначительных травмах довольно часто происходят переломы тех или иных костей из-за «рассасывания» (выноса из них важных компонентов).
Расшатываются и выпадают зубы. Десны припухают (на них развиваются опухолевидные образования — эпулиды).
Довольно быстро нарушаются функции почек. Из-за повышенного содержания кальция в организме, в том числе и в почках, возникает повышенное мочеотделение (полиурия). Удельный вес мочи уменьшается.
Различают три формы гиперпаратиреоза.
- При первой из них (висцеропатической) поражаются внутренние органы, что приводит к развитию язвенной болезни желудка и двенадцатиперстной кишки, а также хронического панкреатита.
- При второй форме (почечной) происходят дистрофические процессы в них, что приводит не только к возникновению почечной недостаточности и развитию почечнокаменной болезни, но и появлению гипертонии.
- Но наиболее частой и наиболее тяжелой формой гиперпаратиреоза является костная, при которой происходят многочисленные переломы и деформация костей.
Диагноз болезни устанавливают, используя лабораторные и рентгенографические данные.
Дифференциальный диагноз проводят с похожими для этой болезни по ряду симптомов рахитом (в детстве), патологией почек (почечнокаменная болезнь, почечная недостаточность) и другими более редкими заболеваниями (болезнь Педжета, остеомаляция и др.).
Лечение этого заболевания паращитовидных желез происходит путем радикального удаления пораженных паращитовидных желез.
Для борьбы с обезвоживанием и гиперкальциемией назначают в предоперационном периоде обильное питье и гидроокись алюминия (по 5—10 г в день).
При своевременно проведенной операции обменные процессы довольно быстро возвращаются к норме. Наступает постепенное обратное развитие костных изменений.
Нарушение работы паращитовидных желез гипопаратиреоз
Гипопаратиреоз вызывается недостаточностью функции паращитовидных желез. Оно характеризуется в отличие от гиперпаратиреоза уменьшением содержания кальция в крови, что приводит больного к развитию у него тетанического синдрома, или судорог.
Впервые гипопаратиреоз был описан в середине XIX в. Была дана характеристика судорожного синдрома, который объяснили развитием этого заболевания.
Спустя 50 с небольшим лет было показано, что при удалении паращитовидных желез возникает клиническая картина, главным симптомом которой является тетанический синдром.
Введение прооперированным животным экстракта, полученного из ткани паращитовидных желез, снимало проявления болезни. Повышалось и содержание кальция в крови с одновременным снижением уровня фосфора в крови.
Причиной развития нарушения функций чаще всего бывает проведение операции по удалению щитовидной железы, когда (при неопытности хирурга) удаляются и все паращитовидные железы.
Кроме того, причинами, приводящими к развитию болезни, могут быть воспалительные процессы в этих эндокринных органах, туберкулез, склероз, а также лечение радиоактивным йодом токсического зоба, при котором может измениться и функция паращитовидных желез.
В последние годы встречаются и аутоиммунные поражения паращитовидных желез, что приводит к снижению их функции.
При лабораторных исследованиях отмечается снижение уровня кальция в крови (ниже уровня в 9 мг на 100 г) и повышение содержания в крови фосфора (свыше 5 мг на 100 г крови), что приводит к нарушению равновесия электролитов прежде всего за счет повышения калия и, как следствие, развитию тетанического синдрома.
Наиболее важным симптомом гипопаратиреоза является тетания, проявляющаяся приступами тонических судорог.
По характеру мышечного сокращения судороги разделяются на клонические и тетанические. Клонические судороги характеризуются кратковременными сокращениями и расслаблениями отдельных групп мышц, быстро следующими друг за другом.
В отличие от клонических судорог тетанические представляют собой более длительные (до 3 минут и более) сокращения мышц, в результате чего создается так называемое «застывание» туловища и конечностей в различных вынужденных позах. При гипопаратиреозе как раз и возникают тетанические судороги.
Судороги при гипопаратиреозе могут возникать как спонтанно, так и под влиянием механических, термических и других раздражителей.
Но выраженность судорог, прежде всего, зависит от тяжести заболевания, т. е. от степени гормональной недостаточности паращитовидных желез.
Нарушение работы паращитовидных желез гипопаратиреоз может протекать как в скрытой, так и явной клинической форме. Скрытая форма заболевания протекает без спонтанных приступов судорог.
Но при этом больные жалуются на похолодание конечностей, ощущение «ползания мурашек». Эта форма болезни проявляется и парестезиями, характерными для которых являются ощущение онемения, зуда, жжения, холода. Возникают эти ощущения на различных участках тела.
Различного рода раздражители (механические, термальные, болевые, интоксикация, инфекция и т. д.) могут способствовать переходу скрытой формы гипопаратиреоза в явную.
При первой форме болезни приступы судорог возникают непроизвольно как в виде непродолжительных сокращений мышц, так и в виде судорожных состояний. Приступу тетании предшествуют парестезии в конечностях.
При этом типичным является избирательный характер вовлечения отдельных мышечных групп в судорожное сокращение. Чаще в этот процесс вовлекаются сгибательные мышцы конечностей, лицевых и длинных спинных мышц.
В более тяжелых случаях болезни в судорожный процесс вовлекаются мышцы диафрагмы и мышцы гортани.
Практическим врачам давно известен симптом, по которому можно заподозрить у больного гипопаратиреоз. А именно: судороги в мышцах верхних конечностей вызывают типичное положение кисти в виде «руки акушера» (правая рука согнута в кулак, но прямыми остаются указательный и средний пальцы).
Мышцы при судорогах тверды, болезненны и с трудом поддаются растягиванию.
Диагноз заболевания подтверждается лабораторными исследованиями, прежде всего определением в крови кальция и фосфора.
Врачи еще в XIX в. умели купировать приступы судорог. С этой целью вводились внутривенно раствор хлористого кальция.
Или же в легких случаях давался глюконат кальция — до 10 г в сутки. Показано назначение витаминов группы D (D1, D2, D3). Дозу лекарств устанавливает врач.
В тяжелых случаях, кроме вышеуказанных препаратов, проводятся внутримышечные инъекции гормона паратиреодина по 20-40 ед (1—2 мл) в день. Лечение проводится под контролем уровня кальция в крови. Когда этот уровень достигает нормы, дозу лекарств снижают до поддерживающих.
Больным рекомендуется и соответствующая диета (с высоким содержанием кальция и низким содержанием фосфора). С целью уменьшения всасывания пищевого фосфора врачи назначают гидроокись алюминия.
При грамотно организованном лечении больные гипопаратиреозом доживают до старости, сохраняя работоспособность. Если лечение проводится неадекватно, то это может привести к выпадению волос, ломкости ногтей и даже к развитию катаракты.
Паратиреоидная остеодистрофия
Это заболевание паращитовидных желез, протекающее с симптомами гиперпаратиреоза. При этой тяжелой патологии происходят дистрофические изменения в скелетных костях.
В медицинской практике такой недуг носит название болезни Реклинхаузена, по имени немецкого патологоанатома, который совместно со своим коллегой Энгелем описал эту эндокринную патологию в конце XIX в.
Российский ученый профессор А.В. Русаков в 1925 г. обосновал показания к удалению гиперфункционирующей опухоли паращитовидных желез, которое привело к остановке дальнейшего развития болезни. А.В. Русаков и предложил более грамотное название болезни — паратиреоидная остеодистрофия.
Вообще остеодистрофия — патологический процесс, при котором происходят функциональные и структурные изменения отдельных участков скелета, вызванных нарушением питания костной ткани вследствие недостаточного поступления в кости нужных питательных веществ.
Остеодистрофия наблюдается не только при гиперпаратиреозе, но и ряде других заболеваний. При паратиреоидной остеодистрофии в организме происходит нарушение минерального (в основном фосфорно-кальциевого) обмена веществ, что приводит к гиперкальциемии.
Обычно такое заболевание развивается вследствие образования доброкачественной опухоли (аденомы) в ткани паращитовидных желез.
Рассасывание костных структур приводит к истончению их вещества, следствием чего являются патологические переломы и деформации скелета. В первые недели и месяцы развития заболевания больные себя чувствуют в основном удовлетворительно.
Местные изменения могут выражаться в появлении припухлости в области пораженных костей. Но спустя еще несколько недель возникают переломы. Иногда на их месте возникают ложные суставы.
В конце 70-х гг. прошлого века в областную клиническую больницу г. Ростова-на-Дону поступила молодая женщина (около 30 лет) из г. Таганрога. Она жаловалась на частные переломы костей, которые возникали даже от незначительной травмы, изменения положения тела.
Из-за многочисленных переломов рост женщины укоротился на 25—30 см. У нее имелось несколько ложных суставов. Общее самочувствие ее было удовлетворительным.
Если операция не проведена своевременно, кроме переломов, у больных происходят негативные изменения в сердечно-сосудистой, пищеварительной, выделительной и нервной системах. Позже в почках откладываются камни, приводя к развитию почечнокаменной болезни с явлениями почечной недостаточности.
Диагноз паратиреоидной остеодистрофии основан на указанных симптомах: боли в костях, переломы, деформация скелета, рост костной «опухоли». Более точный диагноз подтверждается биохимическими исследованиями (высокое содержание в крови кальция и щелочной фосфатазы и низкое содержание в крови фосфора).
В моче при ее анализе обнаруживается высокое содержание кальция, фосфора. Весьма показательным является и определение уровня паратгормона в крови. Диагноз подтверждается и рентгенологическими исследованиями.
Лечение болезни состоит в удалении опухоли паращитовидных желез. После проведения операции больные нуждаются в регулярном наблюдении, так как вследствие снижения уровня кальция в крови могут развиваться симптомы тетании. Первыми признаками этого, кроме судорог, являются нестерпимые головные боли, боли в области десен.
Поскольку кроме вымывания кальция из организма больного происходит и вымывание магния, то больному проводят заместительную терапию этими минералами.
Прогноз болезни зависит от своевременной ее диагностики и своевременного оперативного лечения. Больные должны наблюдаться как у травматолога-ортопеда, так у эндокринолога и нефролога. Лечение, начатое в ранние сроки, приводит к хорошим анатомическим и функциональным показателям.
Болезнь околощитовидных желез псевдогипопаратиреоз
Это заболевание относится к довольно редким. Оно носит наследственный характер, при котором поражается костная система. Данная патология имитирует гипопаратиреоз, сопровождаясь нарушением кальциевого и фосфорного обмена. Псевдогипопаратиреоз характеризуется задержкой умственного и физического развития.
Впервые псевдогипопаратиреоз был описан в начале 40-х гг. прошлого века. Было показано, что при этом заболевании отмечаются аномалии в развитии скелета, а также резистентность к паратгормону. При лабораторном исследовании в крови наблюдается гипокальциемия.
Клинические проявления болезни напоминают таковые гипопаратиреоза. Больные отмечают приступы тонических судорог, которые, как и при гипопаратиреозе, возникают спонтанно или под влиянием каких-либо раздражителей.
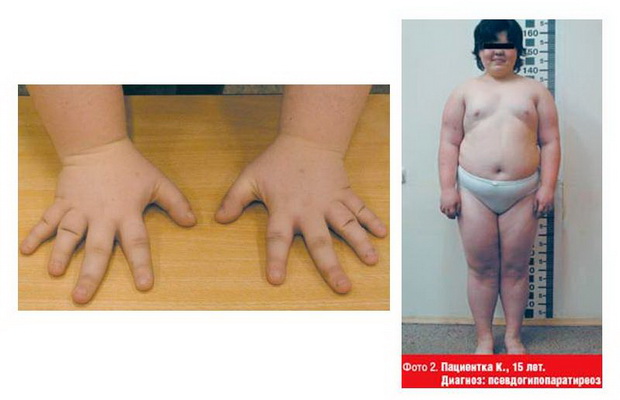
Для псевдогипопаратиреоза характерны задержка умственного развития, отставание в росте. Лицо у больных лунообразное. Наблюдается ожирение, укорочение первой, четвертой и пятой пястных и плюсневых костей.
Часто отмечается рвота. В моче обнаруживается кровь (гематурия), что является следствием образования оксалатных камней в мочевых путях.
Клиницисты отмечают достаточно часто встречающиеся как понижение функции щитовидной железы (гипотериоз), так и ее повышение (гипертиреоз, или тиреотоксикоз).
Правда, такая симптоматика протекает часто с невыраженными симптомами. В ряде случаев диагностируется и вторичный сахарный диабет, а также первичная аменорея (у женщин).
Эта патология связана с дисфункцией ряда эндокринных желез.
Обычно диагноз псевдогипопаратиреоза ставится на 5—10-м году жизни ребенка на основании описанных клинических симптомов. Диагноз подтверждается лабораторными анализами (пониженное содержание кальция и повышенное содержание фосфора в крови).
С мочой отмечается уменьшенное выделение как кальция, так и фосфора. А вот содержание паратгормона в крови повышено.
При рентгенологическом исследовании диагностируются специфические изменения в костях и мягких тканях. Пальцы рук и ног, а также ногтевые фаланги сильно укорочены. Отмечаются задержка и дефекты развития зубов.
Лечение этого заболевания околощитовидных желез заключается в назначении препаратов кальция в дозах, достаточных для поддержания нормальных показателей кальция в крови.
Очень важно назначение витамина D (под контролем содержания кальция в крови). Помогает нормализовать концентрацию кальция в крови диета с пониженным содержанием фосфора в продуктах питания.
При недостаточности тех или иных эндокринных желез назначается соответствующая корригирующая терапия.
Прогноз при псевдогипопаратиреозе благоприятный, если лечение проводится своевременно.
При развитии гипо- или гипертиреоза назначаются соответствующие препараты. При наличии аменореи лечение ее проводится под контролем гинеколога.
Если возникает сахарный диабет, то он обычно протекает легко — по II типу, или по инсулинонезависимому типу. При этой патологии хорошие результаты получают при назначении небольших доз антидиабетических препаратов.
Дают в таблетках (по 1—2 в день) манинил, диабетон М или их аналоги. Из питания исключаются сахар и продукты, приготовленные на его основе.
Ограничивается потребление блюд с высоким содержанием углеводов (крупы, мучное). Исключаются из рациона виноград, дыни, сладкие сорта груш. Больные должны находиться на диспансерном учете у эндокринолога.

 Болезни
Болезни  Педиатрия
Педиатрия Первая помощь
Первая помощь Анатомия
Анатомия Питание
Питание Препараты
Препараты