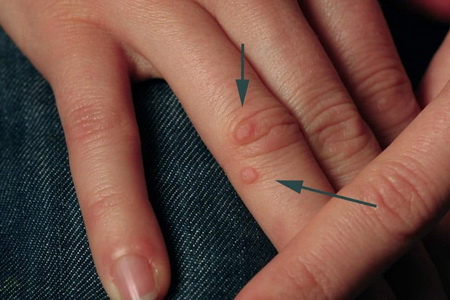
С таким неприятным явлением, как узловатые наросты на разных частях тела, сталкивается каждый десятый человек. Наиболее часто они случаются у детей или подростков, хотя у взрослого населения также могут периодически появляться подобные проблемы с дермой. Многие страдают из-за них, а зря: ведь заболевание во многих случаях легко устранить даже дома. Бородавки – это вирусное заболевание кожи в виде мелких кожных узелков с сосочковыми разрастаниями, шероховатой поверхностью. При увеличении места, на котором развиваются новообразования, оно начинает зудеть. Вирус папилломы человека (ВПЧ), который провоцирует возникновение подобных наростов, может никак себя не проявлять, быть безопасным, так и появляться новообразованиями на разных частях тела (глотке, спине, рядом с носом, даже на женских и мужских половых органах). Бородавки нельзя трогать, так как вирус может распространяться и проникать в организм через повреждения в кожном покрове – порезы, царапины. Какие бывают виды бородавок на коже у детей и взрослых: краткое описание Рассматривая, какие виды бородавок вообще бывают, следует знать, что основными из них являются: Плоские бородавки. Подошвенные бородавки. Кондиломы. Плоские (юношеские) бородавки – мелкие узелки нормального цвета кожи или желтоватые, округлые диаметром от ½ до 3 мм, гладкие, едва выступающие над уровнем кожи. Чаще всего возникают в больших количествах у детей и молодежи в местах сгибов конечностей. Еще одним кожным заболеванием являются подошвенные бородавки. Возникают они на подошвах. Они болезненны и состоят из пучков нитевидных сосочков, окруженных валиком, напоминают мозоль. На срезе видны часто кровоточащие при небольшом повреждении капилляры. Возникают подошвенные бородавки при ношении тесной обуви. Отличительной их особенностью является то, что растут они вовнутрь организма. Бородавки с острым верхним концом называют кондиломами. Внешне они напоминают петушиный гребень, имеют узкую ножку, располагаются чаще на половых органах, вокруг рта, ноздрей. Они мягче обыкновенных бородавок, легко отшелушиваются. В последние годы ими страдает все большее количество людей, они стали одним из наиболее распространенных венерических заболеваний в мире. Помимо указанных, выделяют следующие виды бородавок, появляющихся на человеческом теле: Вульгарные (обыкновенные). Старческие. Нитеобразные. Перианальные. Папилломатоз гортани. Розеолезный питириаз. Бородавчатая эпидермодисплазия. Первый вид наростов – это плотные кругловатые шероховатые узлы диаметром 0,3 – 1 см, не вызывающие болезненных ощущений. Могут иметь различный окрас: от бежевого до коричневатого. Они располагаются на тыльной стороне кистей и на пальцах рук, на лице, волосистой части головы. Разновидностью вирусных вульгарных бородавок у детей являются околоногтевые. Зачастую они появляются у малышей, грызущих ногтевые пластины или кожу вокруг таковых. Даже после того, как подобный вид наростов удаляется, они зачастую, если карапуз не меняет своих привычек и продолжает обгрызать ногти, вырастают заново. Старческие бородавки (себорейные) представляют собой доброкачественные медленно развивающиеся чешуйчатые жирные наросты буроватого оттенка, появляющиеся и увеличивающиеся в размере с возрастом. Могут достигать размера до 6 мм в диаметре, при этом слегка выступая над поверхностью дермы. Располагаются на шее, лице, части головы, покрытой волосами. Взгляните, на фото видно, что старческие бородавки на коже могут занимать огромные площади: Нитеобразные образования проявляются в виде папул, иногда на ножке, что нередко становится причиной их повреждения. Они могут иметь как бежевый, так и бурый оттенок. Проявляются на шее, веках, в подмышках и паху, на молочных железах. Подобные наросты могут появляться вследствие вирусной инфекции в организме, появляющейся путем самозаражения, а также из-за гормонального сбоя в человеческом организме (например, при сахарном диабете или менопаузе). Перианальная разновидность представляет собой нитеобразные или дольчатые кожные разрастания, мягкие на ощупь и вызывающие болезненные ощущения при касании. Такой вид наиболее часто располагается на половых органах. Передаются они половым путем, причем инкубационный период составляет до 6 месяцев. Папилломатоз гортани – это вид бородавок, встречающийся, в основном у детей-дошкольников. Наростов много, они розоватого или алого окраса, мягкие на ощупь, размещаются на гортани. При этом они могут закрывать просвет в горле, тем самым становясь причиной дыхательной недостаточности. Инфицирование осуществляется во время прохождения новорожденным родовых путей зараженной роженицы. Для взрослых возможным путем получения вируса является орально-генитальный половой контакт. Розеолезный питириаз представляет собой алую пятнистость, слегка выступающую над поверхностью дермы (бывают злокачественные). Возникают преимущественно у пациентов с ослабленным иммунитетом, в особенности у тех, которые перенесли пересадку органов. При этом по чешуйчатой дерме можно определить ДНК не 1 типа ВПЧ. Последний из перечисленных видов заболевания, проявляющегося в форме бородавок, встречается довольно редко. Это аутосомно-рецессивный недуг, для которого характерно перерождение первоначально доброкачественных в злокачественные чешуйчатые клетки кожи. Узелки напоминают плоские бородавки либо поверхность дермы при розеолезном питириазе. Бородавки у детей и взрослых: причины появления вирусного заболевания Для лечения бородавок важно понимать причины возникновения бородавок у детей и взрослых. Ведь даже при эффективном курсе проведенной терапии без устранения факторов, провоцирующих данное явление на различных частях человеческого тела, образования будут появляться заново уже через несколько месяцев после проведенного курса избавления от папиллом. Как было сказано ранее, вызывает бородавки ВПЧ (вирус папилломы человека). Инфицирование происходит во время контакта с зараженным человеком. Причем вызваны они могут быть: Простым рукопожатием. Посещением бассейна. Хождением босыми ногами по полу в местах общественного использования (по общему коридору в гостинице либо в больнице). У новорожденных бородавки могут появляться вследствие инфицирования при родах. Одной из причин заражения и появления бородавок у детей может стать использование предметов обихода после инфицированного человека. Так, вирус может передаться малышу через полотенце, игрушки, мочалку, расческу, посудные принадлежности и даже одежду. В свою очередь, инфекция на этих вещах может оказаться по причине несоблюдения правил личной гигиены заболевшим человеком, недостаточного ухода за собственным телом. Кроме того, причиной возникновения на теле человека бородавок может стать его контакт с животным, зараженным вирусом. Еще один вариант попадания ВПЧ в человеческий организм – через носителя инфекции, у которого накожных проявлений нет, но инфицировать он уже может (причем период этот может продолжаться до 6 месяцев). После попадания в человеческий организм вирус начинает очень активно размножаться, в данном случае – в верхних слоях эпителия. Следует иметь в виду, что причиной появления на теле ребенка и взрослого бородавок является не просто инфицирование, но и присутствие дополнительных факторов, способствующих проявлению наростов на дерме. Этому способствует: Наличие каких-либо ран, порезов, царапин и ссадин на коже. Снижение иммунитета, из-за чего происходят частые заболевания ОРВИ. Постоянные стрессовые состояния. Увеличенная увлажненность дермы (например, более сильное потоотделение на стопах или руках) по причине изменений в работе центральной или периферической нервной системы. Физиологические процессы в организме (беременность, менопауза, старение). От чего появляются бородавки и как от них можно […]

 Болезни
Болезни  Педиатрия
Педиатрия Первая помощь
Первая помощь Анатомия
Анатомия Питание
Питание Препараты
Препараты