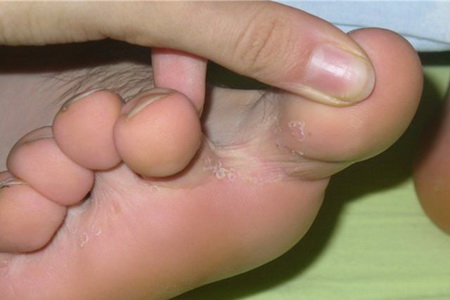
В настоящее время диагноз дерматофитии кожи является собирательным и обозначает заражение различными грибковыми инфекциями, поражающими верхние и средние слои эпидермиса. Формы этой патологии зависят от локализации патологического процесса (стопы, кисти, лицо, туловище, волосистая часть головы или паховая зона) и типа возбудителя. Дерматофития гладкой коржи является очень заразным контактным заболеванием и больного человека следует изолировать от окружающих. Лечение дерматофитии можно начинать только после клинических лабораторных анализов, в ходе которых необходимо уточнить тип возбудителя и его чувствительность к специфическим препаратам. Дело в том, что симптомы дерматофитии разных типов схожи между собой, но этиотропная терапия может кардинально отличаться. Правильно назначенное лечение дерматофитии кожи дает выраженный положительный эффект в течение 2-х дней. Грибковые инфекции дерматофитии В практической медицине нашей страны имеют значение по распространенности, в основном, следующие грибковые инфекции или дерматофитии, это: кератомикозы — поражают роговой слой эпидермиса; дерматомикозы — поражают дерму и ее придатки (волосы, ногти, железы); кандидомикозы — поражают кожу, слизистые оболочки и внутренние органы. К распространенным заболеваниям по современной классификации дерматофитии относится разноцветный, или отрубевидный, лишай — вызывается дрожжеподобными грибами рода липофильных, двумя представителями: питироспорум овале и питироспорум орбикуляре Malassezia furfur (Pityrosporum orbicularae). Этот микроорганизм сейчас рассматривается как сапрофитная форма нитевидного гриба. Дерматофития лица и туловища Дерматофития туловища — появление на коже туловища мелких или крупных шелушащихся бляшек с четкими границами. Дерматофития лица — пятно или бляшка любого размера с четкими границами, приподнятыми краями и разрешением в центре, цвета от розового до красного Разноцветный, или отрубевидный, лишай — на коже появляются четко очерченные шелушащиеся пятна и бляшки, которые на загорелой коже кажутся белыми, а на белой коже — светло-коричневыми, желтовато-розовыми, желтовато-белыми, всех оттенков коричневого цвета. При соскабливании на пятнах появляются чешуйки, похожие на отруби. В чешуйках, обработанных щелочью, выявляются короткие изогнутые гифы и дрожжеподобные почкующиеся клетки. Культивирование проводят на средах, содержащих твин и липидные компоненты. Истинный мицелий отсутствует. Розовато-коричневатые пятна едва заметны на белой коже, поэтому при осмотре на них часто не обращают внимание. Для подтверждения диагноза дерматофитии туловища можно применить пробу с 5% -ной спиртовой настойкой йода — для проведения ее всего-то и нужно, что пинцет с ваткой, смоченной йодом. Нужно смазать йодом не только пятно, но полностью весь участок кожи, т.е. не менее чем на 1—2 см по периферии пятна смазывается ровным тонким слоем йодной настойки и видимо здоровая кожа — она остается светло-желтого цвета, а участки разноцветного, отрубевидного, лишая становятся намного темнее — так как возбудитель-микроорганизм разрушил частично целостность рогового слоя эпидермиса, то йод проник в местах поражения глубже, концентрация йода здесь несколько больше — пятно при наличии заболевания явно темнее здоровой кожи. Возбудитель отрубевидного лишая — условно-патогенный гриб, микроорганизм Malassezia furfur, который обитает в роговом слое эпидермиса и в волосяных фолликулах: — широко распространенный дрожжеподобный гриб, обитающий на коже человека. Malassezia furfur вызывает отрубевидный (разноцветный) лишай, характеризующийся появлением на коже туловища, шее, руках розовато-желтых невоспалительных и гипопигментированных пятен. Провоцирующие факторы этой формы дерматофитии лица и тела— изменения pH, т.е. показателя кислотности среды кожи: потливость, себорея, нарушения обмена гормонов-кортикостероидов. К дерматомикозам относятся грибковые заболевания, при которых патогенные грибы поражают дерму, т.е. собственно кожу — понятно, что эти возбудители могут вызвать при этом грибковое поражение как гладкой кожи, так и волос и ногтей. Специалисты по грибковым болезням — микологи — в последние годы в литературе чаще употребляют термин «дерматофитии». Дерматофитии (синоним — дерматомикозы)— заболевания, вызванные дерматофитами. Дерматофиты — это группа нитчатых грибов, которые поражают роговой слой эпидермиса, ногти и волосы. К возбудителям относятся более 40 видов грибов — представители родов: эпидермофитон, микроспорум и трихофитон. Примерно 10 из них наиболее часто вызывают микозы. На гладкой коже На волосистой части головы На ногтевых пластинках Проявления микозов чаще всего выглядят как красноватые шелушащиеся пятна с четкими границами Проявления микозов чаще всего выглядят как очаги облысения: при трихофитии с обломанными волосами в виде «пеньков» или «черных точек», при микроспории — волосы обломаны ровно, высоко, на высоте 5-8 мм Поражения грибами различных видов и типов ногтевых пластинок носят название «онихомикозы». Ногтевые пластинки утолщены, с обломанными неровными краями, непрозрачные, серо-желтого цвета Есть еще одно признанное название — народное — «стригущий лишай» — этот термин объединяет микроспорию и трихофитию, два грибковых заболевания из группы дерматомикозов, при которых поражаются кожа и волосы, а в очень редких случаях и ногтевые пластинки . Классификация дерматофитии Дерматофитии разделяют по-разному в зависимости от принципа классификации. Например, классификации дерматофитии могут быть: по пораженной ткани — эпидермомикозы, трихомикозы, онихомикозы; по локализации — дерматофитии стоп, паховая дерматофитии, лица, стоп, и т.п. Эпидермомикозы по современной классификации болезней делятся на формы: Дерматофития лица Дерматофития туловища Паховая дерматофития Дерматофития кистей Дерматофития стоп Возраст заболевших. Дети чаще болеют микозами волосистой части головы. Молодые люди — микозами межпальцевых и паховобедренных складок. Пожилые и старые люди — часто страдают онихомикозами. Пол: Одинаково часто болеют и мужчины и женщины. Раса: Значительно реже отмечается дерматофитии у негроидной расы. География: Распространены повсеместно такие как микозы волосистой части головы ( хотя следует подчеркнуть, что вид патогенного гриба, преимущественно распространенного, различается в Европе, в США, в Азии и Африке). Некоторые, например, черепицеобразный микоз в Океании, наблюдается только в одном регионе. Возбудители дерматофитии В зависимости от среды обитания возбудителей дерматофитии делят на: антропофильные; зоофильные; геофильные. Факторы риска заражения возбудителем: снижение иммунитета; длительное лечение кортикостероидными препаратами; производственные вредности (суточные дежурства без смены одежды, резиновая обувь и т.п.). Материал для исследования при диагностике. Чешуйки эпидермиса, волосы, соскобы с ногтей берут пинцетом, скальпелем или щеткой (массажной или зубной) — материал переносят на питательную среду. На ногтевых пластинках проявления микозов чаще всего выглядят как утолщение, неровные края ногтевых пластинок, потеря прозрачности, желтый, серый, оранжевый, серо-желтый цвет ногтя или части ногтевой пластинки, подногтевой гиперкератоз или онихолизис. Межпальцевая дерматофития стоп: лечение Дерматофития стоп – это чрезвычайно распространенное грибковое заболевание. Клиника: отмечается появление красноты, т.е. эритемы, шелушения, ороговения кожи, образование везикул, т.е. пузырьков и пузырей. Дерматофития стоп (синонимы: эпидермомикоз стоп, руброфития стоп, эпидермофития стоп) вызывается дерматофитами, дрожжеподобными грибами, иногда — плесневыми. Классификация дерматофитии стоп по клиническим формам, наиболее часто встречающимся в современной практике: межпальцевая дерматофития — мацерация, шелушение, отслойка эпидермиса, трещины, мокнутие, краснота, т.е. эритема, шелушение между пальцами, эрозии, ороговение; подошвенная дерматофития — шелушение и ороговение подошв; верхняя граница очага поражения как бы соответствует краю «подследника», «балетной туфли»; эту форму дерматофитии […]

 Болезни
Болезни  Педиатрия
Педиатрия Первая помощь
Первая помощь Анатомия
Анатомия Питание
Питание Препараты
Препараты