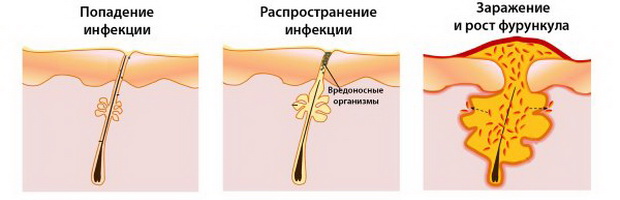
Фурункул – это острое гнойно-некротическое воспаление луковицы волосяного фолликула, сальной железы и окружающей их капсулы. Фурункул является наиболее частым заболеванием, локализующимся на различных частях тела. При воспалении только отдельно взятой луковицы волосяного фолликула имеет место фолликулит, примером которого могут служить юношеские угри, сикоз бороды (фолликулит Барби).
Фурункулез – это заболевание, для которого свойственно наличие множественных фурункулов, располагающиеся на различных участках, имеющих различные сроки развития. Характеризуется, как правило, рецидивирующим течением. Фурункулез обычно развивается при резко сниженной защитной реакции организма больного и в ряде случаев может быть первым проявлением сахарного диабета, реже – другой патологии.
Причины возникновения фурункулов на теле у детей и взрослых: этиология и патогенез фурункулеза
Причиной возникновения гнойного фурункула чаще всего называют золотистый, реже белый стафилококки. Предрасполагают к заболеванию травматизация кожи в местах трения одежды, неблагоприятные производственные и другие экзогенные и эндогенные факторы. Сам возбудитель представляет собой бактерию шаровидной формы, окрашенную в золотистый цвет. Согласно статистике, у 20% населения земного шара на слизистых поверхностях присутствует данный патогенный организм, но никак не проявляет себя. При наличии способствующих факторов бактерия проникает в слои кожных покровов и вызывает воспалительный процесс.
Этиология и патогенез фурункула заключается в пагубном воздействии возбудителя (стрептококка, стафилококка) на подкожную основу кожи, куда он проникает через проток сальной железы или по волосяному стержню. В процессе заражения сально-волосяного мешочка образуется гнойное накопление. В дальнейшем воспалительный процесс затрагивает слои дермы и окружающей клетчатки.
Экзогенные причины появления болезненных фурункулов на теле у детей и взрослых:
- Переохлаждение или перегрев организма.
- Повреждения кожных покровов (раны, царапины, ссадины и тому подобное).
- Трение одежды о кожу шеи, подмышечных впадин, сгибов рук и ног, поясничного отдела позвоночника.
- Расчесывание зудящих раздражений на коже.
- Длительное воздействие химических веществ на поверхность кожных покровов.
- Отсутствие соблюдения правил личной гигиены.
- Повышенный уровень выработки кожного жира и пота.
К эндогенным причинам возникновения гнойных фурункулов на теле относятся:
- Нарушения в работе пищеварительного тракта.
- Наличие хронических воспалительных заболеваний.
- Несбалансированное питание и нарушенный режим приема пищи.
- Сахарный диабет.
- Наличие избыточного веса.
- Нарушенная работа эндокринной и нервной системы.
- Наличие вредных привычек (курение, прием алкоголя и тому подобного).
- Нарушенная работа сердечно-сосудистой системы.
- Физическое истощение организма.
- Стрессы и нервные срывы.
- Специфическая реакция организма на действие некоторых медикаментозных препаратов.
- Депрессия.
Данное заболевание может возникать не только во взрослом возрасте, но и у детей, особенно у подростков. Причиной возникновения фурункула у ребенка служит тот же возбудитель, что и у взрослых – стафилококк. При попадании в места повреждений на кожных покровах и благоприятных факторах бактерия может вызвать развитие воспалений в виде чирей и ряда сопутствующих симптомов.
Сопутствующие причины развития фурункулеза у детей:
- Постоянное загрязнение кожи.
- Сниженный иммунитет.
- Потливость.
- Микротравмы кожных покровов.
- Неправильное питание.
- Частые простудные заболевания.
- Недостаток свежего воздуха.
- Вросшие волоски.
- Расстройства нервной системы.
Согласно исследованиям, наиболее распространенной причиной, способствующей возникновению фурункулеза у детей, является нечистоплотность рук. Микробы, находящиеся на ладонях и под ногтевой пластиной, с легкостью проникают в микроповреждения на коже при расчесывании, трении и даже ковырянии в носу. Поэтому очень важно приучить ребенка с раннего возраста регулярно мыть руки с мылом и соблюдать общие правила личной гигиены.
Стадии развития фурункулов и разновидности поражений (с фото)
Образование фурункула при болезни сопровождается рядом сопутствующих признаков. Главные симптомы: на месте внедрения инфекции возникает воспалительный очаг, который быстро переходит в некротическую стадию. Появляется болезненный, гиперемированный, конусовидно возвышающийся инфильтрат кожи размером 1,5-2 см, который спустя 2-3 суток увеличивается до 3-4 см и на вершине его к этому времени появляется пузырек с гноем – пустулка.
Последняя лопается, покрывается гнойной коркой, после удаления которой, виден гнойно-некротический стержень белого цвета. В течение 3-5 дней происходит гнойное расплавление некротических тканей, с выделением их наружу и образованием раны, которая заживает звездчатым рубцом. Больные в начале заболевания жалуются на умеренную боль, затем интенсивность ее нарастает, приобретает пульсирующий характер, а затем уменьшается и полностью проходит по мере отторжения гнойно-некротических тканей и заживления раны.
Выделяют три стадии развития болезненного фурункула:
- Инфильтрации.
- Нагноения.
- Заживления.
Первая стадия характеризуется появлением на поверхности кожного покрова красноватого уплотнения или бугорка, который постепенно увеличивается в размерах и становится все болезненней. При множественных обширных воспалительных очагах может наблюдаться повышение температуры тела.
На 3-4-й день наступает стадия нагноения, которая характеризуется ростом воспаления до 4-5 см в диаметре и образованием пустулы на вершине бугорка. В центре воспалительного очага находится стержень из гнойных тканей. После этого следует разрыв пустулы и вытекание гнойных масс желто-зеленого цвета. Как правило, болевые ощущения после оттока содержимого уменьшаются, и наступает последняя стадия – заживление. Она характеризуется образованием красно-синего рубца в месте разрыва тканей. Повреждение со временем выравнивается с тоном кожи и полностью заживает.
Посмотрите на фото стадий развития фурункула, представленные ниже:
Как правило, в случае возникновения единичного воспалительного очага протекание всех трех стадий развития происходит в течение 10-12 дней.
При первых симптомах и признаках фурункула лечение назначается квалифицированным специалистом-дерматологом на основании того, какой именно вид недуга возник у пациента. Разновидности поражений:
- Фурункул.
- Карбункул.
- Кистозно-угревой фурункулез.
- Пилонидальный синус.
- Гнойный гидраденит.
Фурункул – это единичное воспаление, возникающее на любых участках кожных покровов.
Карбункул – это крупный гнойник, который включает в себя сразу несколько фолликулов. Представляет собой некое «слияние» нескольких фурункулов, которое гораздо сложнее и дольше абсцедирует, причем сразу в нескольких местах очага.
Кистозно-угревой фурункулез возникает в глубоких слоях кожных покровов и представлен в виде синевато-красных кист. Распространяется чаще всего на лице и является одним из самых сложных видов заболевания в плане лечения и длительности протекания. При несвоевременном медицинском вмешательстве могут возникать глубокие рубцы на коже.
Пилонидальный синус – это поражение кожных покровов между ягодицами. Характеризуется высоким уровнем болезненности и очень длинным некротическим стержнем. Возникает, как правило, из-за сидячего образа жизни, несоблюдения правил личной гигиены или переохлаждения. Воспалительные очаги такого вида могут объединяться в карбункулы.
Гнойный гидраденит – множественные воспаления в области подмышечных впадин или паха. Характеризуется отсутствием некротического стержня, как правило, полностью лечится только с помощью комплекса медикаментозных и хирургических методов.
Диагностика фурункулеза перед лечением фурункулов
Своевременная диагностика фурункула обеспечит лечение, которое эффективно устранит причину возникновения заболевания и снизит риск развития осложнений. Обычно методология диагностирования недуга заключается в ряде стандартных методов:
- Осмотр врачом мест локализации очагов воспаления.
- Общий анализ крови.
- Анализ мочи.
- Дерматоскопия.
- Анализ бактериального посева.
- Флюорография.
- Ультразвуковое исследование внутренних органов.
В случае развития осложнений или наличия воспаления в труднодоступных местах (в ушах, носу и тому подобное) специалист может решить провести некоторые дополнительные анализы: МРТ головного мозга, анализ спинномозговой жидкости или компьютерную томографию внутренних органов.
Проследив клинику течения заболевания, диагностика и лечение фурункула проводится только квалифицированным специалистом, самолечение недопустимо! В зависимости от места локализации очага воспаления может понадобиться врачебная консультация и других врачей. Если нарыв на глазу, то нужен осмотр офтальмолога, если в области анального отверстия – проктолога и так далее аналогично приведенным примерам. Самостоятельные попытки опустошения гнойника опасны для здоровья и жизни.
Лечение фурункулеза: какие витамины и препараты эффективны против фурункулов
Способы эффективного лечения фурункулов условно делятся на 3 группы:
- Местные.
- Общие.
- Хирургические.
В случае возникновения осложнений или тяжелой формы заболевания необходимо грамотное сочетание методов из всех групп.
Местные методы терапии направлены на ослабление болевого синдрома, ускорение опорожнения пустулы, уменьшение воспалительного очага и дезинфицирование места нарыва для предотвращения распространения заражения. Для лечения фурункулов медикаментозными препаратами используют антибактериальные и противовоспалительные мази:
- «Бактробан».
- «Левомеколь».
- «Азелик».
- «Фуцидин».
- Гентамициновая мазь.
- Гелиомициновая мазь.
- Ихтиоловая мазь.
- «Винилин».
- Мазь Вишневского.
Общие методы лечения используются для хронических форм заболевания или в случае воспаления в опасных местах. Эта группа терапии состоит из приема витаминов, антибиотиков и иммуностимуляторов.
Врачи информируют о том, какие витамины необходимы при фурункулезе: С, А, В1, В2, РР. Чаще всего они применяются в таблетированной форме, а иногда в форме инъекций.
Антибиотики могут назначаться как перорально, так и внутривенно или местно. Какие именно препараты, в какой дозировке принимать, указывает только лечащий врач. Широко используются в терапии:
- «Азитромицин».
- «Юнидокс Солютаб».
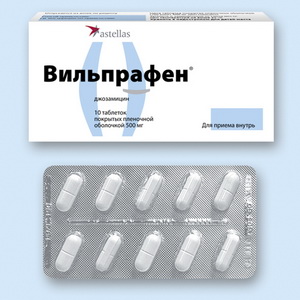
- «Джозамицин».
- «Кларитромицин».
- «Аугментин».
- «Кефзол».

Большого внимания заслуживает фурункул, располагающийся над линией рта, который может вызвать внутричерепные гнойные осложнения, такие как абсцесс мозга, тромбоз кавернозного синуса, менингоэнцефалит и др. Риск этих осложнений возрастает при выдавливании фурункула. Поэтому антибиотики являются обязательной составляющей при всех причинах появления фурункулов на лице, и лечение в таком случае должно проходить под тщательным контролем дерматолога. При локализации очагов воспаления в области носогубного треугольника или непосредственно в носовой полости существует высокий риск жизненно опасных осложнений не только мозга, но и кровеносной системы.
Иммуностимулирующие препараты, используемые при фурункулезе, применяются строго по предписанию лечащего врача. Как правило, назначаются интерфероны:
- «Деринат»
- «Ликопид»
- «Габриглобин»
- «Октагам»
- «Серамил».

Причины хирургического способа лечения фурункулеза у детей и взрослых
Причиной хирургического лечения фурункулеза у детей и взрослых является неспособность организма к естественному оттоку гнойных масс. Подобный метод терапии включает в себя проведение оперативного вмешательства под воздействием местного наркоза.
Суть операции заключается в проведении крестообразного разреза наверху пустулы для удаления некротического стержня и всех гнойных масс. После чего дезинфицируется поверхность кожных покровов в месте проведения оперативного вмешательства и накладывается стерильная повязка. Проведение операции назначается в случае неэффективности других методов терапии или если существует большой риск возникновения осложнений.
Лечение фурункулов на начальной стадии и в процессе абсцедирования
Лечение фурункула, находящегося на начальной стадии, состоит из:
- Ультрафиолетового облучения.
- Приема внутрь «Амоксициллина» по 1 таблетке 3 раза в сутки.
- Приема «Цефазолина» внутримышечно по 0,5 или 1 г.
- Применения УВЧ-терапии.
- Электрофореза с антисептиками.
- УФО.
- В качестве местной терапии – покой, обработка фурункула 70% этиловым спиртом, 3% спиртовым раствором йода.
В процессе лечение фурункула, находящегося в стадии абсцедирования, удаляется гнойный стержень и накладывается повязки с гипертоническими растворами, мазями «Левомеколь», «Диоксиколь» или «Репареф-1».
Что делать, если у ребенка появился фурункул: лечение фурункулеза в зависимости от клиники и этиологии заболевания
Что необходимо делать, если появился фурункул на лице, может сказать только дерматолог, поэтому больные с фурункулом лица нуждаются в госпитализации в стационар.
Что делать, если у ребенка фурункулы, подскажет специалист, исходя из места локализации очага воспаления и типа гнойника. Как правило, методология лечения заключается в обработке болезненных гнойников зеленкой, борной или салициловой кислотой, перекисью водорода. Сам ребенок должен находиться в тепле, переохлаждения не допустимы. В холоде течение заболевания может усугубиться и привести к осложнениям. Необходимо следить за тем, чтобы поверхность пораженных участков оставалась сухой. Пот и излишняя влага на коже могут привести к распространению воспаления. Поэтому необходимо ограничить водные процедуры до момента полного выздоровления.
Лечение острого фурункулеза у детей на стадии некроза играет очень важную роль. Необходимо полное очищение очага от гноя для избегания повторного заражения и хронического течения болезни. Для лучшего вызревания фурункула применяют УВЧ-воздействие. На уже разорвавшуюся пустулу накладывают стерильные повязки с гипертоническим раствором. После полного очищения очага применяют антибактериальные мази (Вишневского, ихтиоловую, гепариновую, тетрациклиновую мази, «Бактробан», «Банеоцин» и тому подобных).
Применение антибиотиков в терапии и лечении фурункулов у детей осуществляется по причине возникновения на опасной зоне – лице. Такие препараты эффективно устраняют причину возникновения заболевания – стафилококков. Широко применяют такие препараты:
- «Метициллин».
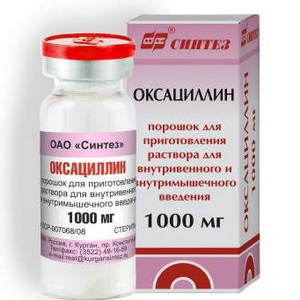
- «Оксациллин».
- «Эритромицин».
- «Цефалексин».
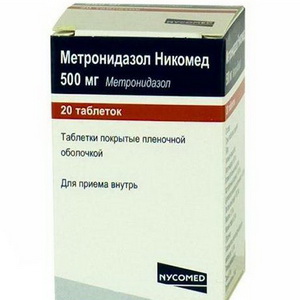
- «Метронидазол».
- «Диклоксациллин».
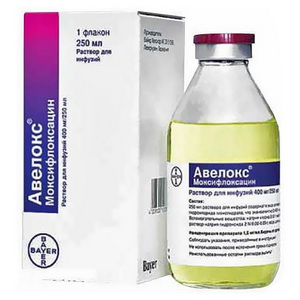
- «Моксифлоксацин».
- «Ванкомицин».
- «Левофлоксацин».
Клинической рекомендацией по лечению появившегося фурункулеза у детей является аутогемотерапия. Заключается процедура во введении венозной крови пациента в подкожный покров или внутримышечно.
Не исключается в детской терапии и применение хирургического вмешательства. Это довольно эффективный метод лечения, но психологически тяжелый в таком возрасте. Альтернативой данного способа является проведение сеанса лазерной терапии. Такая операция длится в разы быстрее, исключен риск рецидива заболевания и минимизирован шанс возникновения рубцов на коже. Причиной подобного лечения фурункулов на теле может послужить высокий уровень риска заражения крови. В раннем возрасте подобное осложнение широко распространено и очень опасно.
Если ребенку меньше одного года, то медлить с обращением в поликлинику нельзя. Как только на коже появилось лишь первичное покраснение без образования пустулы с гноем, то лечение появившихся фурункулов препаратами может быть необходимым. Снять воспаление можно с помощью воздействия ультрафиолета.
Факторы, влияющие на лечение фурункула – это клиника и этиология заболевания. Поэтому адекватный курс терапии может назначить только врач после проведения соответствующих анализов, включая бактериологический посев, который укажет на то, какие именно бактерии стали причиной воспаления, что подскажет, в свою очередь, какие именно препараты целесообразно применить.
Принципы питания при фурункулезе: диета в ходе лечения заболевания
Принципы питания при болезни фурункулез основываются на исключении из рациона острой, соленой, сладкой и жирной пищи. Список разрешенных продуктов включает в себя:
- Каши.
- Отварное или приготовленное на пару постное мясо.
- Свежие фрукты и ягоды (цитрусовые, абрикосы, шиповник, черную смородину).
- Овощи (капусту, томаты, морковь, перец, огурцы).
- Творог или сыр.
- Отварные куриные яйца.
- Дрожжи в составе блюд (напитков, супов-пюре, паштетов и тому подобного).
- Семена льна, льняное масло.
- Спаржу.
- Сельдь.
- Отруби.
- Устрицы.
- Сою.
- Бобовые.
- Сухофрукты (изюм, чернослив).
- Печень.
- Молочные продукты (молоко, сметану).
- Травяной и зеленый чай.
- Свежую зелень (петрушку, укроп, щавель, шпинат).
Микроэлементы и витамины необходимы при фурункулезе для поддержания иммунитета и помощи в борьбе с недугом. Так, благотворно влияют на организм продукты, содержащие цинк, фосфор, омега-кислоты, витамины А, В, С, антиоксиданты и флавоноиды. Благодаря сочетанию правильного питания и комплекса медикаментозной терапии обеспечивается снятие воспаления, заживление рубцов и минимизируется шанс рецидива заболевания.
Диета, применяемая при фурункулезе, исключает употребление сахара. Его отсутствие компенсируют сорбитом, ксилитом и другими сахарозаменителями. Жиры – немаловажная составляющая, но при недуге лучше, если в рационе будут преобладать именно их растительные производные. От алкоголя и курения необходимо отказаться, как и от специй и пряностей. Такие экстраактивные вещества имеют свойство раздражать органы пищеварения, что совершенно не нужно при подобном кожном заболевании.
Что делать при фурункулезе: клинические рекомендации по лечению фурункулов у детей в домашних условиях
Для облегчения болевого синдрома, снятия воспаления и ускорения вызревания нагноения широко применяют народные методы терапии. Однако перед тем как испытывать какой-либо рецепт на себе или своем ребенке, обязательно проконсультируйтесь с врачом.
Лечение болезненного фурункула в домашних условиях можно осуществлять с помощью свежевыжатого сока репчатого лука или чеснока. Для приготовления средства необходимо очистить от кожуры лук (или чеснок) и натереть на крупной терке. Смесь выложить на мелкое сито или отрез марли (бинта), сложенный в 3-4 раза, а после хорошо отжать. Такое средство помогает локализировать воспаление и ускорить образование некротического стержня.
В том, как эффективно лечить фурункулез в домашних условиях, поможет и обычное хозяйственное мыло. Его нужно потереть на терке в небольшую кастрюлю, залить стаканом чистой воды. После немного уварить на медленном огне. В итоге должна получиться немного вязкая смесь, которую необходимо наносить на стерильную повязку. Таким компрессом можно пользоваться до 4 раз в день до полного вызревания нарыва.
Что делать в домашних условиях с появившимся фурункулом, подскажет и аюрведическая медицина. Такая специя, как куркума, станет полезной в лечении подобных гнойных нарывов. С ее помощью снимают воспаление и поддерживают работу пищеварительного тракта. Для приема внутрь необходимо развести в 1 столовой ложке воды 1 чайную ложку куркумы и принять смесь перорально, запив 1 стаканом жидкости. Смешав специю с водой или медом до консистенции мази, можно прикладывать средство непосредственно к местам воспаления.
Как ещё лечить фурункулез в домашних условиях
Достаточно простым и доступным методом борьбы с нагноением является солевой компресс из ржаного хлеба. Для его приготовления необходимо посолить кусочек хлебного мякиша и тщательно пережевать. Полученную кашицу приложить к воспаленному участку кожного покрова и забинтовать стерильным бинтом.
В том, как эффективно вылечить фурункулез в домашних условиях, поможет распространенное домашнее растение – алоэ. Для приготовления средства срежьте плотный здоровый лист и измельчите его до пастообразного состояния. Готовую «кашицу» можно прикладывать к гнойнику до 3 раз в день. При наличии небольших очагов можно использовать кусочки растения, просто разрезав лист и приложив местом среза к коже. Такое средство является натуральным антисептиком и обладает противомикробным действием.
Лечение болезненного фурункула у ребенка в домашних условиях можно осуществлять с помощью медовой лепешки. Это очень безопасный метод нетрадиционной медицины, который показан даже новорожденным детям. Для приготовления средства достаточно смешать 1 чайную ложку меда и 1 столовую ложку пшеничной муки. «Тесто» нужно хорошо перемешать до однородной консистенции и прикладывать как компресс 4 раза в день. Мед как природный антисептик и противовоспалительное средство отлично снимет воспаление и боль.
Как можно вылечить лечить фурункулез в домашних условиях
Лечение воспаления с помощью календулы является не менее эффективным. Для приготовления мази необходимо смешать измельченные сухие соцветия и медицинский вазелин в пропорции 1:1. Приготовленное средство готово к использованию и обладает отличным заживляющим и противовоспалительным эффектом.
Лечение такого недуга, как фурункулез, в домашних условиях и причины развития должны стать двумя взаимосвязанными процессами. При неграмотной самостоятельной терапии вместо ожидаемого облегчения можно вызвать только ухудшение состояния здоровья. Поэтому помните, что не все народные рецепты можно применять на подобных гнойниках. Так, ни в коем случае не выдавливайте насильно гнойный стержень и не используйте средства с согревающим эффектом. Нагревание нарыва спровоцирует распространение воспаления и усилит размножение болезнетворных бактерий.
Меры профилактики фурункулеза
Меры профилактики заболевания под названием фурункулез включают:
- Соблюдения правил личной гигиены.
- Ношения удобной одежды, ткань которой не раздражает и не трет кожу.
- Соблюдения режима и рациона правильного питания.
- Тщательной обработки одежды и регулярного принятия душа в случае работы на вредном производстве.
- Ограничения контакта с уже заболевшими фурункулезом людьми.
- Своевременной обработки порезов, ссадин, ран и других микротравм кожных покровов.
Не смотря на миф о том, что фурункулез незаразен, врачи утверждают, что передача стафилококков от заболевшего к здоровому человеку вполне реальна. Это может произойти из-за попадания гноя с бактериями на здоровую кожу. При слабом иммунитете или наличии микропорезов возбудители заболевания могут вызвать образование гнойного очага. Поэтому больной должен иметь личное полотенце, средства личной гигиены, постельное белье и одежду. После пользования такие предметы быта необходимо дезинфицировать, а бинты с повязок и компрессов сжигать.
Соблюдая эти простые предписания, можно минимизировать шанс заражения этим заболеванием.

 Болезни
Болезни  Педиатрия
Педиатрия Первая помощь
Первая помощь Анатомия
Анатомия Питание
Питание Препараты
Препараты