Основной мерой профилактики дифтерии является вакцинация: прививки делают и детям, и взрослым, вовремя не прошедшим иммунизацию.
В некоторых случаях противопоказаниями являются хронические заболевания, но, как показывает практика, и при наличии подобных болезней профилактические мероприятия все равно проводятся. Особое внимание уделяется противоэпидемической работе в очаге дифтерийной инфекции.
Выбор тактики вакцинации и, при необходимости, медикаментозной терапии изложен в методических указаниях МУ 3.3.1.1123-02 «Мониторинг поствакцинальных осложнений и их профилактика», Москва, 2002 г.
Что включает профилактика дифтерии
- Выявление больных дифтерией и лиц с подозрением на это заболевание, а также носителей токсигенных коринебактерий дифтерии осуществляется при:
- Обращении населения за медицинской помощью
- Оказании медицинской помощи на дому
- Приеме у частнопрактикующих врачей
- Прохождении периодических профилактических медицинских осмотров, а также предварительных медицинских осмотров при поступлении на работу
- Профилактических бактериологических обследованиях на дифтерию лиц, поступающих на работу в детские дома, дома ребенка, интернаты психоневрологического профиля для детей и взрослых, противотуберкулезные детские санатории, а также детей и взрослых, направляемых в эти учреждения
- Медицинском наблюдении за лицами, общавшимися с больными дифтерией или носителями токсигенных коринебактерий дифтерии
В целях раннего выявления дифтерии врач-педиатр или врач-терапевт активно наблюдает за больными ангиной с патологическими наложениями на миндалинах (включая паратонзиллярные абсцессы) в течение 3 дней от первичного обращения с обязательным проведением бактериологического обследования больного на дифтерию в течение первых 24 ч.
При наблюдении за больным ангиной должна соблюдаться четкая преемственность в передаче сведений о них на всех этапах оказания медицинской помощи — от момента обращения за медицинской помощью (скорая и неотложная медицинская помощь, поликлиника) до госпитализации.
Медицинские работники скорой и неотложной медицинской помощи, врачи-отоларингологи и медицинские работники других специальностей при установлении диагноза «ангина» передают вызовы на этих больных участковым врачам-педиатрам в поликлиники по месту жительства.
В направлении на госпитализацию больных ангинами с патологическими наложениями и подозрением на дифтерию должны быть указаны первоначальные симптомы заболевания, лечение, сведения о профилактических прививках и о контактах с больным дифтерией или бактерионосителем.
Больные ангинами, паратонзиллярными абсцессами, стенозирующими ларинготрахеитами из учреждений с круглосуточным пребыванием, общежитий и проживающие в социально- неблагополучных условиях подлежат госпитализации в первый день обращения.
О каждом случае заболевания дифтерией или подозрения на это заболевание, а также носительства токсигенных коринебактерий дифтерии врачи всех специальностей, средние медицинские работники лечебно-профилактических, детских, подростковых, оздоровительных и других учреждений обязаны подать немедленно по телефону и затем в течение 12 ч в письменном виде экстренное извещение по установленной форме в территориальный ФГУЗ «Центр гигиены и эпидемиологии» по месту регистрации заболевания.
Лечебно-профилактическое учреждение, изменившее или уточнившее диагноз, обязано подать новое экстренное извещение на этого больного в течение 12 ч.
Месячные и годовые отчеты о заболеваниях дифтерией и носителях токсигенных коринебактерий дифтерии составляются по установленным формам государственного статистического наблюдения.
Методы профилактики в отношении источника инфекции
Мероприятия в отношении источника инфекции (больные, носители токсигенных коринебактерий дифтерии) крайне важны.
Больные дифтерией или с подозрением на это заболевание, а также носители токсигенных коринебактерий дифтерии должны быть госпитализированы в специализированные отделения инфекционных больниц.
Больные ангинами, паратонзиллярными абсцессами из учреждений с круглосуточным пребыванием и общежитий также подлежат госпитализации.
В день поступления в стационар и затем в течение 2 дней подряд, независимо от назначения антибиотиков, проводится бактериологическое обследование на наличие возбудителя дифтерии.
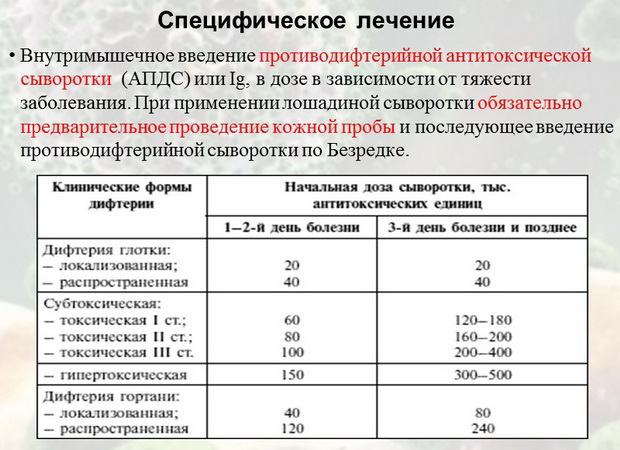
У каждого привитого ребенка или взрослого, заболевшего дифтерией, в первые 5 дней от начала заболевания и до начала введения противодифтерийной сыворотки (ПДС) должна быть взята кровь для серологического исследования на наличие дифтерийных и столбнячных антител с целью верификации прививочного анамнеза.
Если кровь заболевшего не взята до начала лечения ПДС, наличие антител в ней определяется через 2-3 мес. после введения сыворотки.
В день поступления носителя токсигенных коринебактерий дифтерии в стационар и затем в течение 2 дней подряд до назначения антибиотиков проводится бактериологическое обследование на наличие возбудителя дифтерии.
При получении 2 отрицательных результатов обследования носителя токсигенных коринебактерий дифтерии при поступлении в стационар его выписывают и назначают лечение хронической патологии носоглотки и ротовой полости.
Выписка больного дифтерией должна проводиться после полного клинического выздоровления и 2-кратного бактериологического обследования на наличие возбудителя дифтерии с отрицательным результатом. Больного обследуют с интервалом 1-2 дня и не ранее 3 дней после отмены антибиотиков.
В случае положительного результата бактериологического обследования носителю токсигенных коринебактерий дифтерии назначают курс антибиотиков.
Выписка носителя токсигенных коринебактерий дифтерии осуществляется после 2-кратного бактериологического обследования с отрицательным результатом. Обследование проводится с интервалом 1-2 дня и не ранее 3 дней после отмены антибиотиков.
После выписки из стационара больные и носители токсигенных коринебактерий дифтерии сразу допускаются в организованные коллективы.
Если бактерионоситель продолжает выделять возбудителя дифтерии, несмотря на проведение 2 курсов санации антибиотиками, его допускают в коллектив.
При этом в коллективе все лица, непривитые против дифтерии, должны срочно получить прививки согласно действующей схеме иммунизации.
В этот коллектив вновь принимают только привитых против дифтерии лиц. В отдельных случаях (по совместному решению учреждении здравоохранения и госсанэпидслужбы) возможна санация носителей токсигенных коринебактерий дифтерии без госпитализации в стационар.
Это относится к коллективам детей и взрослых с круглосуточным пребыванием (дома ребенка, детские дома, школы-интернаты, стационары психоневрологического профиля, психоневрологические интернаты), где дети, подростки, взрослые и персонал полностью привиты против дифтерии.
Такая необходимость может возникнуть при одномоментном выявлении в коллективе 10-15 % и более носителей токсигенных коринебактерий дифтерии.
- При этом должны проводиться:
- Ежедневное врачебное наблюдение, осмотр врача-отоларинголога и термометрия;
- Провизорная госпитализация всех больных ангиной;
- Однократное серологическое обследование контактировавших;
- Бактериологическое обследование лиц, имеющих непосредственный контакт с носителем токсигенных коринебактерий дифтерии, не реже 1 раза в месяц до прекращения выявления носителей этого возбудителя;
- Обеспечение иммунизации всех выявленных неиммунных к дифтерии лиц;
- Санация носителей токсигенных коринебактерий дифтерии и лиц с хронической патологией носоглотки и ротовой полости. Вновь поступающие в эти учреждения должны быть полностью привиты против дифтерии.
Носители нетоксигенных коринебактерий дифтерии не подлежат госпитализации и лечению антибиотиками. Они допускаются во все коллективы. Им проводят консультацию врача-отоларинголога с целью диагностики хронической патологии верхних дыхательных путей (ЛОР-органов). Противоэпидемические мероприятия не проводятся.
Мероприятия в очаге дифтерийной инфекции
Эпидемическим очагом дифтерии является место пребывания источника инфекции (больного, носителя токсигенных коринебактерий дифтерии) с окружающей его территорией в пределах возможности реализации механизма передачи возбудителя.
Целью проведения противоэпидемических мероприятий в эпидемическом очаге дифтерийной инфекции является локализация и ликвидация очага.
Противоэпидемическая профилактика дифтерии включает выявление больных дифтерией, лиц с подозрением на это заболевание, носителей токсигенных коринебактерий дифтерии и их госпитализация; выявление лиц с патологией ЛОР-органов и проведение соответствующих лечебно-оздоровительных мероприятий; выявление лиц, не защищенных против дифтерии, и проведение им иммунизации.
При получении экстренного извещения врач-эпидемиолог ФГУЗ «Центра гигиены и эпидемиологии» обязан в течение 24 ч провести эпидемиологическое обследование очага инфекции с заполнением карты эпидемиологического обследования очага инфекционных заболеваний, определить границы очага, круг контактных и назначить все необходимые противоэпидемические мероприятия.
В очаге после госпитализации больного дифтерией или подозрительного на это заболевание, а также носителя токсигенных коринебактерий дифтерии персонал учреждений организует и проводит кипячение белья, посуды, игрушек, которыми пользовались больные, а также влажную уборку с применением дезинфицирующих средств.
В домашних очагах эти мероприятия проводятся силами населения под контролем медицинского персонала лечебно-профилактического учреждения.
Мероприятия в отношении общавшихся с больными дифтерией, лицами с подозрением на это заболевание и носителями токсигенных коринебактерий дифтерии
За лицами, общавшимися с больным дифтерией, лицами с подозрением на это заболевание, носителями токсигенных коринебактерий дифтерии устанавливается ежедневное медицинское наблюдение с осмотром зева и термометрией в течение 7 дней с момента изоляции источника с регистрацией данных наблюдения в медицинской документации.
Лица из очага инфекции должны быть однократно обследованы бактериологически и осмотрены в течение первых 3 дней врачом-отоларингологом.
Бактериологическое обследование общавшихся на наличие возбудителя дифтерии проводится в течение 48 часов с момента установления диагноза дифтерии или подозрения на это заболевание, а также носителя токсигенных коринебактерий дифтерии.
В случае выявления носителя токсигенных коринебактерий дифтерии среди общавшихся бактериологическое обследование на наличие возбудителя дифтерии повторяют до прекращения выявления носителей в этом очаге.
Взятие и транспортирование материалов для бактериологического исследования на наличие возбудителя дифтерии проводится в установленном порядке.
Бактериологические исследования материалов от больных дифтерией, лиц с подозрением на это заболевание, носителей токсигенных коринебактерий дифтерии и общавшихся с ними проводятся в соответствии с действующими нормативно-методическими документами.
Необходимость серологического обследования общавшихся определяет врач-эпидемиолог центра Госсанэпиднадзора.
На взятие крови у контактных лиц следует получить их согласие или согласие их родителей. Серологическое обследование должно проводиться не позднее 48 ч с момента выявления источника инфекции.
- В очаге инфекции профилактическим прививкам подлежат:
- Не привитые против дифтерии лица
- Дети и подростки, у которых наступил срок очередной вакцинации или ревакцинации
- Взрослые лица, у которых согласно медицинской документации от последней прививки прошло 10 лет и более
- Лица, у которых при серологическом обследовании не обнаружены защитные титры дифтерийных антител (1:20 и более)
В детских дошкольных учреждениях, школах, школах-интернатах, детских домах, домах ребенка и оздоровительных учреждениях наблюдение за общавшимися, бактериологическое, серологическое (по показаниям) обследование и проведение профилактических прививок возлагается на врача и медицинскую сестру этих учреждений, при их отсутствии — на поликлинику, обслуживающую эти объекты.
В сельских населенных пунктах (при численности населения до 1000 чел.) при регистрации тяжелого случая или повторного заболевания дифтерией проводятся ежедневные подворные обходы в течение 7 дней врачом или фельдшером с целью выявления больного дифтерией и подозрительных на это заболевание с последующей их госпитализацией.
Профилактика дифтерии путем введения вакцины
Основным методом защиты от дифтерии является профилактика путем введения вакцины, которая направлена на создание невосприимчивости населения к этой инфекции. У привитых против дифтерии людей вырабатывается антитоксический иммунитет, который защищает от токсических форм дифтерии и летальных исходов.
Профилактические прививки против дифтерии включены в национальный календарь прививок.
Профилактические прививки проводятся с согласия граждан, родителей или иных законных представителей несовершеннолетних и граждан, признанных недееспособными в порядке, установленном законодательством Российской Федерации.
Отказ от проведения прививки должен быть оформлен записью в медицинской документации и подписан гражданином или его законным представителем, а также медицинским работником.
Руководители учреждения обеспечивают планирование, организацию и проведение, полноту охвата и достоверность учета профилактических прививок, а также своевременное представление отчетов о них в центр Госсанэпиднадзора.
Сводный план профилактических прививок и потребность лечебно-профилактических учреждений в медицинских иммунобиологических препаратах для их проведения согласовывается с центром Госсанэпиднадзора и передается в вышестоящую организацию для обобщения.
План профилактических прививок на детей и подростков составляется ответственными за проведение прививочной работы медицинскими работниками лечебно-профилактических учреждений по месту жительства, детского дошкольного учреждения, школы, школы-интерната, высшего и среднего учебного заведения, независимо от ведомственной принадлежности и форм собственности.
- В план включаются дети и подростки:
- Непривитые против дифтерии
- Находящиеся в стадии вакцинации
- Подлежащие очередной возрастной ревакцинации
Учет детского населения, организация и ведение прививочной картотеки, формирование плана профилактических прививок осуществляются в соответствии с требованиями действующих нормативно-методических документов.
Учет детского населения проводится 2 раза в год (апрель, октябрь). В перепись включаются дети от 0 до 14 лет (14 лет 11 мес. 29 дней), проживающие и зарегистрированные по данному адресу, фактически проживающие по данному адресу, но не зарегистрированные.
На основании проведенной переписи оформляется журнал учета детского населения по участкам (перепись по домам), перепись по годам рождения.
Учет детского населения между переписями должен корректироваться путем внесения сведений о новорожденных, вновь прибывших детях и снятия с учета выбывших. Временный отъезд на срок до 1 года не является причиной для снятия с учета.
Учет детей и подростков, посещающих детские дошкольные учреждения, дома ребенка, детские дома, школы, школы-интернаты и другие образовательные учреждения, независимо от ведомственной принадлежности и форм собственности, проводится один раз в год.
Сведения о детях и подростках, посещающих вышеуказанные учреждения, передаются в поликлиники по месту расположения учреждения.
По завершении переписи списки детей должны быть сверены с картами профилактических прививок и индивидуальными картами развития ребенка, табелями ежедневной посещаемости детей дошкольного учреждения, списками школьников по классам.
На неучтенных детей заполняются соответствующие документы, указанные выше. После этого составляется сводная перепись по годам рождения по дошкольно-школьному отделению.
План профилактических прививок на взрослое население должны составлять медицинские работники лечебно-профилактических учреждений по месту жительства или работы, ответственные за проведение прививочной работы.
В план включаются все взрослые лица, не привитые против дифтерии и не получившие прививки против дифтерии в течение последних 10 лет.
Учет взрослого населения проводится один раз в год (октябрь, ноябрь).
Перепись неработающего населения должна составляться по каждому дому отдельно с указанием номеров квартир. В перепись включаются все неработающие от 15 лет и старше, фактически проживающие по данному адресу, с указанием прививочного анамнеза.
Учет работающего населения на предприятиях, учреждениях и других объектах, расположенных на территории обслуживания лечебно-профилактических учреждений, должен проводиться на основании списков, представляемых ежегодно руководителями учреждений.
На основании переписи неработающего и работающего населения составляется сводная перепись взрослого населения по поликлинике. На основании сведений о профилактических прививках формируется прививочная картотека на работающее и неработающее население, обслуживаемое данным лечебно-профилактическим учреждением.
Учет детского и взрослого населения должен проводиться в городской и сельской местности.
Государственные, муниципальные или частные учреждения здравоохранения либо граждане, занимающиеся частной медицинской практикой при наличии лицензий на соответствующие виды деятельности для проведения профилактической прививки против дифтерии, выдают «Сертификат профилактических прививок» на руки.
Каждый ребенок, подросток и взрослый имеет право обратиться в перечисленные учреждения и получить «Сертификат профилактических прививок» на руки.
В случае отсутствия прививок врач-педиатр (врач-терапевт) выясняет причины, из-за которых ребенок, подросток или взрослый не был привит, и принимает необходимые меры по их иммунизации.
- Охват прививками должен составлять:
- Законченной вакцинацией детей в возрасте 12 мес. — 95 %
- Первой ревакцинацией детей в возрасте 24 мес. — 95 %
- Взрослых в каждой возрастной группе — 90 %
Иммунизацию должен проводить медицинский персонал, прошедший специальную подготовку.
Для проведения прививок в поликлиниках должны быть выделены специальные прививочные кабинеты, оснащенные необходимым оборудованием.
При отсутствии прививочного кабинета в лечебно-профилактическом учреждении, обслуживающем взрослое население и имеющем лицензию на проведение профилактических прививок, прививки могут проводиться в других кабинетах учреждения.
Детям, посещающим детские дошкольные учреждения, школы, школы-интернаты, находящимся в детских домах, домах ребенка, прививки проводят в этих учреждениях в специально оборудованных прививочных кабинетах.
Проводить прививки на дому разрешается при организации массовой иммунизации прививочными бригадами, обеспечены-ми соответствующими средствами.
Лица, проводящие иммунизацию, должны быть здоровы. Больные острыми респираторными заболеваниями, ангинами, имеющие травмы на руках, гнойные поражения кожи и слизистых, независимо от их локализации, от проведения прививок должны быть отстранены.
Хранение, транспортирование и использование медицинских иммунобиологических препаратов должны осуществляться в соответствии с требованиями, предъявляемыми к условиям транспортирования и хранения медицинских иммунобиологических препаратов.
Профилактические прививки против дифтерии проводятся препаратами, зарегистрированными на территории Российской Федерации в установленном порядке, в строгом соответствии с инструкциями (наставлениями) по их применению.
Иммунизацию проводят только одноразовыми шприцами. При массовой иммунизации населения разрешается применять безыгольный инъектор ВМ-ЭМ с обязательным использованием противоинфекционного протектора (в дозах не более 0,5 мл).
Прививки от дифтерии детям с хроническими заболеваниями
Проведение медикаментозной подготовки детей с хронической патологией перед вакцинацией должно идти с учетом состояния прививаемого, его клинического диагноза и стадии патологического процесса, а также результатов комплексного иммунологического обследования.
При выявлении специфической сенсибилизации к вакцинам рекомендуется отсрочить вакцинацию и провести курс гипосенсибилизирующей терапии, после чего провести повторное обследование и при условии снижения показателей аллергостатуса назначить вакцинацию.
Проведение вакцинации детей с хронической патологией требует настойчивого разъяснения родителям опасности для их детей инфекционных болезней при минимальном риске проявления побочного действия вакцинации.
Вакцинация лиц с хроническими заболеваниями без клинических признаков иммунной недостаточности проводится в периоде ремиссии на фоне полной или минимально достижимой компенсации функций.
Ориентиром является риск развития обострения болезни или осложнений в связи с вакцинацией, который должен быть сопоставлен с риском оставления ребенка без прививки.
Сроки окончания обострения и наступления ремиссии, определяющие возможность вакцинации, выбираются индивидуально; в большинстве случаев они не должны превышать 1-2 мес.
Поддерживающая терапия во время ремиссии (кроме иммуносупрессивной) не препятствует вакцинации. Маркером возможности проведения вакцинации может быть гладкое течение у ребенка ранее перенесенной интеркурентной инфекции, например ОРВИ.
При хронических заболеваниях, которым не свойственны обострения (анемия, гипотрофия, рахит, астения и т. д.), следует привить ребенка и затем назначить или продолжить лечение. К сожалению, таких больных часто «готовят» к вакцинации, что лишь оттягивает ее проведение.
Назначение общеукрепляющих, стимулирующих средств, витаминов, адаптогенов и т. д. не может являться поводом к отсрочке вакцинации.
Частые ОРВИ.
Частые ОРВИ не свидетельствуют о наличии «вторичного иммунодефицита» и не могут быть поводом для отвода от прививок. Прививки проводят вскоре (через 5-10 дней) после очередного ОРВИ, остаточные катаральные явления (насморк, кашель и др.) не являются препятствием к вакцинации.
Дети с хроническими и подострыми прогрессирующими инфекционными или соматическими заболеваниями в отсутствие ремиссии вакцинации не подлежат.
Кардиопатии.
Вакцинацию детей с врожденными пороками сердца следует проводить по достижении минимальной степени гемодинамических нарушений, в том числе на фоне сердечных средств. Детей с ревматизмом и другими приобретенными кардиопатиями вакцинируют в периоде клинико-лабораторной ремиссии.
С учетом иммунопатологического генеза коллагенозов и ревматизма оправдана осторожность с введением корпускулярных бактериальных вакцин (коклюшный компонент АКДС), являющихся более реактогенными. Опыт вакцинации детей с аритмиями позволяет рекомендовать ее проведение при данной патологии.
Для всех детей с сердечной патологией настоятельно необходима прививка от кори, а также от гриппа и пневмококковой инфекции.
Хронический гепатит.
Больные хроническим гепатитом, в том числе с начинающимся циррозом печени, могут быть привиты в периоде ремиссии или низкой активности заболевания на фоне выраженного снижения уровня трансаминаз до максимально достижимых величин.
Болезни почек.
Детей с хронической инфекцией мочевых путей, в том числе с пиелонефритом, прививают в периоде ремиссии при минимальных изменениях в анализе мочи, на фоне поддерживающей антибактериальной терапии.
Вызывает опасения вакцинация детей с хроническим гломерулонефритом, однако и эти дети должны быть привиты на фоне ремиссии (при минимальных биохимических и клинических показателях активности процесса) в соответствующие сроки по окончании иммуносупрессивной терапии.
Именно у этих детей гладкое течение ОРВИ и других интеркурентных болезней помогает в определении возможности вакцинации.
Опыт проведения прививок у детей с врожденной почечной патологией невелик, при индивидуальном подходе следует, прежде всего, ориентироваться на степень иммуносупрессии.
Муковисцидоз, хронические воспалительные болезни легких
Вакцинация этих детей проводится по полной программе в свободном от обострений периоде, в том числе на фоне необходимой больному длительной антибактериальной и иной терапии (кроме иммуносупрессивной). Этим больным особо показана вакцинация против кори, гриппа и пневмококковой инфекции.
Эндокринная патология.
Дети с гипотиреозом, диабетом, адреногенитальным синдромом, нарушениями полового развития и другими болезнями желез внутренней секреции в отсутствие признаков иммунодефицита прививаются всеми вакцинами на фоне адекватной компенсации утраченных функций.
Поддерживающая терапия соответствующими гормональными препаратами, включая небольшие дозы кортикостероидов, не препятствует проведению прививок.
Болезни свертывающей системы.
Детей с гемофилией вакцинируют с осторожностью из-за опасности кровотечения при внутримышечном введении вакцин.
Какой основной способ профилактики дифтерии используется в этом случае? Внутримышечный метод введения следует заменить на подкожный с использованием очень тонких игл.
Для инъекции выбирают область, где можно прижать место инъекции, и вводят иглу параллельно костной плоскости (например, тыл кисти). Вакцинацию лучше проводить на фоне введения препаратов — факторов гемокоагуляции. С учетом введения препаратов крови определяется тактика вакцинации живыми вакцинами.
Такая же тактика применяется у больных, получающих антикоагулянты. Следует помнить, что прививки против холеры и желтой лихорадки могут сопровождаться понижением свертываемости крови.
Более 80 % детей с идиопатической тромбоцитопенической пурпурой в течение 9-12 мес. выздоравливают и в последующем не дают рецидивов; они могут быть привиты (АДС, АДС-М, вакцина против гепатита В, живые вакцины) после стойкой нормализации числа тромбоцитов (анализ следует повторить перед вакцинацией).
Дети с хроническим течением болезни и рецидивами могут быть привиты только в периоде стойкой ремиссии, сроки которой определяются индивидуально.
Неврологические заболевания
Для профилактики температурной реакции и уменьшения риска судорог при вакцинации детей с неврологической патологией рекомендуется применять парацетамол.
Для определения степени прогредиентности неврологического заболевания ребенка следует своевременно — в течение первого месяца жизни — направить на консультацию к невропатологу.
За время наблюдения (в течение 1 -2 мес., в том числе на фоне необходимого лечения) задача невропатолога состоит в определении, является ли данное заболевание прогрессирующим. Вопрос о проведении прививок после этого решает педиатр.
В сомнительных случаях отвод должен касаться только коклюшного компонента, тогда как живая аттенюированная вакцина против полиомиелита вместе с АДС и вакциной против гепатита В должны быть введены своевременно.
С учетом опасности коклюша для таких больных в условиях повышенного риска (например, проживание в общежитии, многодетная семья) отвод от АКДС следует обосновать особенно строго.
Больных рассеянным склерозом прививают в периоде ремиссии инактивированными вакцинами (кроме вакцины против гепатита В).
Судороги.
Наличие афебрильных судорог является основанием для отвода от АКДС; введение других вакцин целесообразно проводить на фоне противосудорожных средств.
Детям с фебрильными судорогами АКДС вводится одновременно с парацетамолом (10-15 мг/кг 3-4 раза в день в течение 1-2 дней).
Детей, чье состояние обозначается термином «судорожная готовность», прививают как обычно при исключении у них прогрессирующего заболевания или афебрильных судорог, по показаниям на фоне терапии успокаивающими средствами и дегидратации.
Стабильная и регрессирующая неврологическая симптоматика
Детей со стабильной (не прогрессирующей) неврологической патологией (в отсутствие афебрильных судорог) — с болезнью Дауна, детским церебральным параличом, последствиями травм или острых заболеваний, последствиями перинатальной энцефалопатии — вакцинируют по календарю, в том числе на фоне проводимой невропатологом терапии.
Детям, получавшим ранее дегидратационную терапию по поводу так называемого гипертензионно-гидроцефального синдрома, оправдано назначение мочегонных (триампур, диакарб) в возрастной дозе за 1 день до прививки и в течение 1-2 дней после введения инактивированных и 5-10 дней после введения живых вакцин.
При синдроме повышенной нервной возбудимости на период вакцинации целесообразно назначить успокаивающее средство (валериана, микстура с цитралью, новопассит).
Детей, перенесших менингит, прививают по достижении стойкой ремиссии и регрессии или стабилизации остаточных неврологических изменений. Введение паротитной вакцины с учетом тропизма вируса паротита к мягкой мозговой оболочке, этим детям проводят не ранее, чем через 6 мес. после выздоровления.
Аллергия.
У отдельных детей имеется аллергия на компоненты вакцин.
Для живых вакцин это аллергия на аминогликозиды, у коревой и паротитной вакцин зарубежного производства, а также у гриппозных вакцин и вакцины против желтой лихорадки — на белок куриного яйца, у вакцины против ветряной оспы — на желатин, у вакцины против гепатита В — на пекарские дрожжи.
Опасность представляют дети, дающие анафилактическую реакцию, т. е. практически мгновенное развитие шока или ангионевротического отека сразу же после употребления соответствующего лекарственного средства или пищевого продукта.
Детей этой группы следует прививать по возможности вакцинами, не содержащими причинного аллергена, заменяя, например, зарубежные коревую и паротитную вакцину на отечественные, приготовленные на фибробластах перепелиных эмбрионов.
При необходимости проведения вакцинации детям-аллергикам (без анафилактической реакции) назначают противогистаминные препараты, а лицам со склонностью к таким реакциям (например, вакцинация против гепатита В ребенку с аллергией на пекарские дрожжи) вакцинацию проводят на фоне терапии стероидами (внутрь преднизолон 1,5-2 мг/кг в сутки или другой препарат в эквивалентной дозе).
Атопия.
С учетом опасности управляемых инфекций для детей с атопией их вакцинация особо желательна. Этих детей прививают в периоде ремиссии — полной или частичной, при необходимости с медикаментозной защитой.
Как живые, так и инактивированные вакцины практически не стимулируют стойкого повышения уровня общего IgE и продукцию специфических IgE-антител.
Введение вакцин детям с атопией может вызывать преходящее усиление аллергических проявлений, не представляющее для них какой-либо угрозы.
Кожные проявления часты в первом полугодии жизни — это атопический дерматит (молочный струп, нумулярная или интертригинозная сыпь), а также пеленочный дерматит, себоррейный дерматит и гнейс.
Вакцинацию этих детей проводят в полном объеме на фоне уменьшения кожных изменений под влиянием гипоаллергенной (чаще всего безмолочной) диеты, местного лечения и противогистаминных средств в возрастной дозе за 1-2 дня до и в течение 3-4 дней после прививки.
Истинная экзема.
Живую аттенюированную вакцину против полиомиелита вводят в обычные сроки, другие вакцины — во время ремиссии при ликвидации острых высыпаний, мокнутия и кожной инфекции.
На достижение ремиссии — полной или частичной — иногда уходит несколько месяцев, тем не менее таких детей удается привить полностью, часто уже на 1 -м году жизни. Сохранение отдельных элементов лихенизации (нейродермит) не препятствует введению вакцин.
Этим детям необходимо за 3-4 дня до прививки назначить противогистаминные средства, интенсифицировать местное лечение (в том числе стероидными мазями), которое продолжают 5-7 дней после прививки.
Старшим детям с неактивными кожными проявлениями нейродермита также оправдано применение во время вакцинации противогистаминных средств и стероидных препаратов (местно), что нередко ведет к уменьшению кожных проявлений.
Респираторная аллергия.
Если в эти сроки легкая обструкция сохраняется, вакцинацию проводят на фоне приема β-агонистов (например, сальбутамола в виде дозированной ингаляции по 1 дозе 2-3 раза в день) или эуфиллина внутрь по 5 мг/кг 3 раза в день.
Детей с 2-3 эпизодами обструкции в анамнезе, особенно при наличии аллергии у родителей, вакцинируют как больных бронхиальной астмой.
Бронхиальная астма.
Прививки проводятся в периоде ремиссии, при этом важен не столько срок от предыдущего приступа или степень нарушения функции внешнего дыхания, сколько стабильность состояния.
При этом ребенок продолжает получать базовую терапию (кромогликат, кетотифен или стероиды ингаляционно) и требуемые ему по состоянию β-агонисты и/или теофиллины короткого или длительного действия.
Вакцинацию детей, получающих системные стероиды, проводят по правилам, изложенным ниже в разделе об иммуносупрессивной терапии.
Детям с тяжелой астмой вполне оправдано при проведении вакцинации увеличить на 30-50% дозу ингаляционных стероидов и рекомендовать при необходимости усилить спазмолитическую терапию.
Иммунодефицитные состояния.
- Согласно последней классификации ВОЗ различают:
- Первичные (наследственные) иммунодефициты
- Иммунодефициты, ассоциированные с тяжелыми заболеваниями (в основном лимфопролиферативными и онкологическими)
- Лекарственную и радиационную иммуносупрессию
- Приобретенный иммунодефицит (СПИД)
Получившие хождение в России понятия «вторичный иммунодефицит», «транзиторные иммунные нарушения», «снижение реактивности» и т. п. не могут считаться правомерными.
Введение инактивированных вакцин больным с иммунодефицитом не противопоказано, хотя часто они не вызывают адекватного иммунного ответа. Живые вакцины в основном этой категории больных противопоказаны.
Первичные иммунодефицитные состояния.
Эти формы проявляются в большинстве своем через несколько месяцев после рождения, поэтому значительную часть детей с данной патологией вакцинируют в общем порядке, а развивающиеся у некоторых из них осложнения служат первым указанием на наличие иммунного дефекта.
Поскольку многие из этих больных дают сниженный иммунный ответ, требуется введение дополнительных доз для достижения защитного уровня.
С целью оценки этой потребности желательно определение титров антител по окончании первичного курса вакцинации АКДС (АДС) и ВГВ. Ответ на дифтерийный и столбнячный анатоксины полностью отсутствует у детей с rHnep-IgE-синдромом.
Проведение массового лабораторного скрининга для выявления новорожденных с первичным иммунодефицитом (как это иногда предлагают средства массовой информации) нецелесообразно и вряд ли осуществимо с учетом сложности методик и многообразия форм этой патологиг.
Транзиторная гипогаммаглобулинемия. «Поздний иммунологический старт» обычно проходит к 2-4 годам. Этих детей можно прививать инактивированными вакцинами, а после достижения нормальных уровней иммуноглобулинов вакцинировать от кори, краснухи и паротита.
Иммунодефицит, ассоциированный с болезнями.
Подавление иммунных реакций чаще всего развивается при лейкозах, лимфогранулематозе и других лимфомах, при ряде солидных опухолей, так что нарушения разных звеньев иммунитета при них являются противопоказанием для введения живых вакцин, тем более что эти больные обычно получают иммуносупрессивную терапию (цитостатики, антиметаболиты, лучевая терапия).
Степень подавления клеточного иммунитета зависит как от характера основного заболевания, так и от дозы препарата и длительности терапии.
Хотя введение убитых вакцин им не противопоказано, в остром периоде на фоне лечения иммунный ответ обычно снижен, так что попытки вакцинации (например, для защиты от кровяного заражения гепатитом В) обычно не приводят к появлению защитного уровня антител.
По этой причине все инактивированные вакцины рекомендуется вводить не ранее, чем через 4 нед. после окончания терапии (при числе лимфоцитов более 1000 в 1 мкл).
Детей после трансплантации костного мозга прививают убитыми вакцинами обычно через 1 год.
Кортикостероидная терапия.
Введение стероидов приводит к выраженной иммуносупрессии лишь при использовании высоких доз (преднизолон > 2 мг/кг в сутки или 20 мг/сут для ребенка весом > 10 кг) в течение 14 дней и более.
Таким детям убитые вакцины вводятся в обычные сроки по выздоровлении, живые вакцины вводят не ранее, чем через 1 месяц от окончания лечения.
- Как живые, так и инактивированные вакцины вводят в обычном порядке лицам, получающим стероидные препараты:
- Кратковременно (до 1 нед.) — любые дозы;
- Курсами длительностью до 2 нед. — низкие или средние (до 1 мг/кг преднизолона) дозы;
- Длительно поддерживающие дозы (например, 5-10 мг преднизолона через день);
- В качестве заместительной терапии — низкие (физиологические) дозы;
- Местно: накожно, ингаляционно, в виде глазных капель, внутрь сустава.
ВИЧ-инфицированные дети.
Помимо АКДС, ИПВ, и гепатитной В вакцины ВИЧ-инфицированным детям рекомендуется вакцинация гемофилюсной b-вакциной (с возраста 3 мес.), гриппозной субъединичной или сплит-вакциной (с возраста 6 мес.) и пневмококковой вакциной (после 2 лет).
Контроль за результатом вакцинации лиц с иммунодефицитом. Ввиду возможного снижения иммунного ответа у этой категории вакцинируемых рекомендуется контролировать результаты иммунизации путем определения титров соответствующих антител.
Псевдоиммунодефициты.
Не может служить поводом для отказа от вакцинации выявление у ребенка без соответствующей клинической картины отклонений в показателях иммунного статуса, не достигающих уровней, характерных для конкретного иммунодефицитного состояния.
Нерезкое снижение уровней иммуноглобулинов, изменения в соотношении субпопуляций лимфоцитов, численности Т-клеток и т. д. закономерно возникают при различных заболеваниях и состояниях, не достигая пороговых уровней и не сопровождаясь соответствующими клиническими проявлениями.
Эти состояния не должны отождествляться с иммунодефицитами, их патологическое значение сомнительно, они чаще всего отражают циклические колебания весьма динамичных иммунологических параметров во время болезни и реконвалесценции.

 Болезни
Болезни  Педиатрия
Педиатрия Первая помощь
Первая помощь Анатомия
Анатомия Питание
Питание Препараты
Препараты