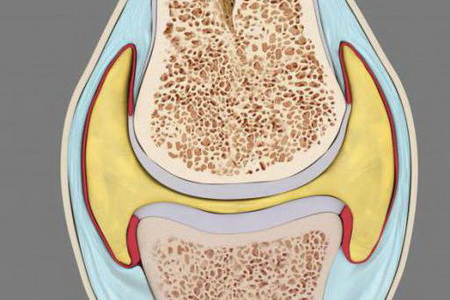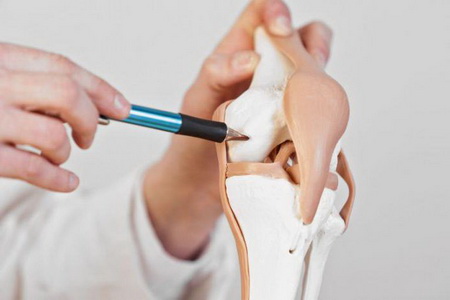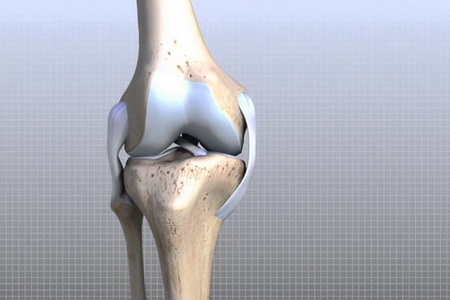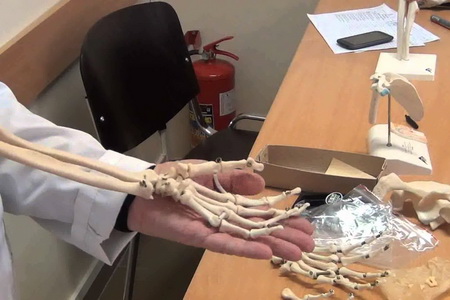
Скелет верхних конечностей человека состоит из двух отделов, в состав которых входит несколько крупных и мелких костей. Все они соединяются при помощи суставов и связок. Анатомические особенности каждой кости пояса и скелета свободной части верхней конечности подробно описаны в данном материале. Также на этой странице вы сможете ознакомиться с латинскими названиями костей и посмотреть их фотографии. Скелет верхней конечности относится к добавочному скелету, который закладывается вентрально по отношению к осевому скелету. Он состоит из пояса верхней конечности, который служит для прикрепления ее к скелету туловища, и свободной части верхней конечности, в которой выделяют кости трех основных сегментов, подвижно соединенных между собой: плеча (brachium), предплечья (antebrachium) и кисти (manus). В строение скелета верхней конечности входят: Пояс верхней конечности (плечевой, или грудной) образован с каждой стороны двумя костями: лопаткой и ключицей: Scapula — лопатка, Clavicula — ключица. Свободная часть верхней конечности образована костями плеча, предплечья и кисти: Плечо (humerus — плечевая кость) Предплечье (radius — лучевая кость, ulna — локтевая кость) Кисть (ossa carpi —кости запястья, ossa metacarpi — пястные кости (I-V) , ossa digitorum (phalanges), кости пальцев (фаланги) Какие кости относятся к скелету пояса верхней конечности: лопатка и ключица Скелет пояса верхней конечности человека образован ключицей и лопаткой. Лопатка (scapula) — плоская кость треугольной формы, прилежащая своей передней, или реберной, поверхностью (facies costalis) к задней поверхности грудной клетки. От неглубокой подлопаточной ямки (fossa subscapuiaris), занимающей большую часть реберной поверхности лопатки, берет начало подлопаточная мышца. Задняя поверхность лопатки (facies posterior) несет поперечный гребень — сильно выступающую ость лопатки (spina scapulae), продолжающуюся кпереди в акромион (acromion). Ость лопатки и акромион легко прощупываются под кожей в верхней части спины. Ость лопатки в составе скелета пояса верхних конечностей разделяет ее заднюю поверхность на надостную (fossa supraspinata) и подостную (fossa infraspinata) ямки, которые служат местом начала многочисленных мышц, окружающих плечевой сустав. Акромион имеет суставную поверхность для сочленения с ключицей. Три края лопатки в соответствии с положением называются медиальным (margo medialis), латеральным (margo lateralis) и верхним (margo superior) краями. На пересечении краев этой кости скелета верхней конечности выделяют три угла: нижний (angulus inferior), латеральный (angulus lateralis) и верхний (angulus superior). На верхнем крае лопатки вблизи латерального угла выступает вперед массивный клювовидный отросток (processus coracoideus), к которому прикрепляются связки и мышцы. Посредине верхнего края имеется вырезка лопатки (incisura scapulae) — место прохождения надлопаточных сосудов и нервов. Латеральный угол лопатки отделен от остальной ее части суженной шейкой (collum scapulae) и заканчивается утолщением, несущим суставную впадину (cavitas glenoidalis) для сочленения с плечевой костью. Выше суставной впадины лопатки находится небольшой надсуставной бугорок (tuberculum supraglenoidale), ниже — подсуставной бугорок (tuberculum infra-glenoidale), служащие для прикрепления мышц. Ключица (clavicula) в составе скелета пояса верхних конечностей представляет собой кость, тело которой (corpus claviculae) S-образно изогнуто. Передний утолщенный конец ключицы — грудинный конец (extremitas sternalis) — имеет суставную поверхность (facies articularis sternalis) для сочленения с грудиной, более плоский акромиальный конец ключицы (extremitas acromialis) несет суставную поверхность (facies articularis acromialis) для соединения с акромионом лопатки. Посредством ключицы верхняя конечность присоединяется к скелету туловища, при этом плечевой сустав отодвигается от грудной клетки, что дает необходимую свободу движений руке как органу труда. Из-за особенностей развития (тело ключицы окостеневает на основе фиброзной ткани, концы — на основе хряща) ключицу относят к костям смешанного типа. Необходимо научится прощупывать костные ориентиры. Для прощупывания используйте собственное тело. Ключица — первая кость скелета верхней конечности человека, в которой начинается окостенение. На 6-й неделе эмбрионального развития появляется точка окостенения в ее теле, которое развивается на основе фиброзной ткани (минуя хрящевую стадию). К концу 4-го месяца внутриутробного развития окостеневает вся ключица, кроме грудинного конца. Вторичное ядро окостенения в грудинном конце ключицы возникает в возрасте 18-22 лет, а срастание его с телом ключицы происходит в 23-24 года. В лопатке основное ядро окостенения появляется в конце 2-го месяца эмбрионального развития вблизи латерального угла; из него к моменту рождения окостеневает большая часть суставной впадины и ость лопатки. Вторичные ядра окостенения (около 8) появляются в этой кости скелета верхней конечности человека уже после рождения: в клювовидном отростке — в конце первого года жизни; в акромионе — в 13-14 лет у девочек и в 15-16 лет у мальчиков; в надсуставном и подсуставном бугорках вблизи суставной впадины — в 14-16 лет у девушек и 16-19 лет у юношей; в области нижнего угла — в возрасте 15-20 лет. Синостоз всех ядер окостенения лопатки происходит в 18-25 лет. На этих фото показано, какие кости относятся к скелету пояса верхней конечности: Далее вы узнаете, какими костями образован скелет свободной части верхних конечностей. Что входит в состав скелета свободной части верхней конечности: плечо Скелет свободной части верхней конечности образован костями плеча, предплечья и кисти. Плечевая кость (humerus) — длинная трубчатая кость, образующая скелет плеча. Проксимальный ее конец (верхний эпифиз) имеет шаровидную головку (caput humeri), которая сочленяется с суставной впадиной лопатки, формируя плечевой сустав. Суставная поверхность головки этой кости, которая входит в скелет верхней конечности, ограничена циркулярной бороздкой — анатомической шейкой (collum anatomicum) — местом прикрепления капсулы плечевого сустава. Кнаружи от анатомической шейки располагаются большой (tuberculum majus) и малый (tuberculum minus) бугорки, разделенные межбугорковой бороздой (sulcus intertubercularis), которые служат для прикрепления мышц и связок. Ниже бугорков плечевая кость сужается, образуя так называемую хирургическую шейку (collum chirurgicum), в этом месте наиболее вероятны переломы. Тело плечевой кости (corpus humeri), входящей в состав скелета свободной верхней конечности, имеет вверху цилиндрическую форму, а внизу — трехгранную. На задней поверхности тела кости различима идущая косо сверху вниз борозда лучевого нерва, латеральнее и выше которой располагается дельтовидная бугристость (tuberositas deltoidea) — место прикрепления дельтовидной мышцы. Дистальный конец (нижний эпифиз) плечевой кости, которая входит в состав скелета свободной части верхней конечности, представляет собой сложно устроенный мыщелок (condylus humeri) с двумя суставными поверхностями; медиально лежащим блоком (trochlea humeri) для сочленения с локтевой костью и расположенной латерально головкой мыщелка (capitulum humeri) для соединения с лучевой костью. В результате формируется локтевой сустав. Над суставными поверхностями мыщелка плечевой кости имеются углубления: впереди венечная (fossa coronoidea) и лучевая (fossa radialis) ямки, сзади — глубокая ямка локтевого отростка (fossa olecrani); в них при движении в локтевом суставе заходят отростки костей предплечья. По сторонам от мыщелка плечевой кости имеются выступающие медиальный и латеральный надмыщелки (epicondylus medialis et lateralis), служащие для […]

 Болезни
Болезни  Педиатрия
Педиатрия Первая помощь
Первая помощь Анатомия
Анатомия Питание
Питание Препараты
Препараты